Упрощенно любой биологический барьер, поскольку он формируется клеточными структурами, можно представить как липидную поверхность с определенным количеством пор (каналов) разного диаметра. В качестве гидрофильных каналов в сложных биологических барьерах выступают не только поры клеточных мембран, но и промежутки между клетками, которые также называются порами. Сравнение площадей непрерывного липидного слоя и суммарной поверхности пор показывает, какова относительная проницаемость конкретного биологического барьера для липофильных и гидрофильных веществ.
Наиболее просто устроен барьер между кровью и внеклеточной жидкостью, т. е. собственно гистогематический барьер [5]. В качестве гистогематического барьера выступают стенки капилляра, которые разграничивают плазму крови (примерно 3,5 л) и межклеточную (интерстициальную) жидкость (примерно 10,5 л). Стенка капилляров представляет собой липидопористую мембрану толщиной 0,1-0,3 мкм, пронизанную порами и фенестрами, величина которых составляет около 2 нм. В артериальном отделе капилляров давление крови превосходит осмотическое давление интерстициальной жидкости, поэтому ток жидкости здесь осуществляется в направлении «кровь → внеклеточная жидкость». Именно в этом отделе капилляров происходит выход в ткани водорастворимых веществ, находящихся в плазме крови, в том числе и лекарственных средств (ЛС). В венозном отделе капилляров давление меньше, чем осмотическое давление интерстициальной жидкости, что и обусловливает переход в обратном направлении (внеклеточная жидкость → кровь) воды, электролитов, ЛС, т.е. венозный отдел капилляров осуществляет выведение веществ в венозную кровь.
Содержащиеся в крови вещества могут проникать через барьер двумя путями (рис. 1): трансцеллюлярно (через клетки эндотелия) и парацеллюлярно (через межклеточное основное вещество). Мембрана эндотелиальных клеток имеет поры и фенестры, также участвующие в трансцеллюлярном транспорте веществ. Парацеллюлярный транспорт возможен для молекул разных размеров (от 2 до 30 мк), поскольку в капиллярах размеры межклеточных щелей неодинаковы. Состояние проницаемости межклеточных пространств так же, как и трансцеллюлярный транспорт, зависит от метаболизма эндотелиоцитов [6].
Рисунок 1. Транспорт веществ через стенку капилляра. Эр — эритроциты, ЭК — эндотелиальные клетки, Л — лейкоциты
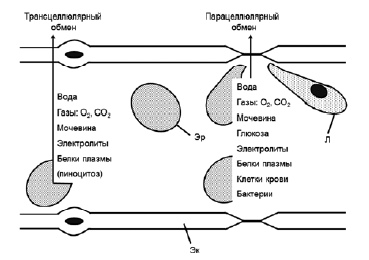
Через липидный бислой стенки капилляров легко проходят вce жирорастворимые ЛС, тогда как водорастворимые ЛС преодолевают гистогематический барьер через поры, пронизывающие стенку капилляров. Через поры могут проникать ЛС молекулярной массой до 6 000 Да (Да — дальтон — единица измерения молекулярной массы, равная 1/12 массы атома углерода). Обычно средняя молекулярная масса ЛС колеблется в пределах 250-500 Да. Водорастворимые ЛС, обладающие молекулярной массой более 6000 Да, не могут проникнуть через поры и, следовательно, задерживаются в циркуляторном русле [5].
В отличие от гистогематического барьера гематоэнцефалический барьер — барьер между кровью и тканями мозга — практически непроходим для водорастворимых лекарственных средств, что обусловлено особенностями его структурно-функционального строения.
Капилляры мозга по своему строению принципиально отличаются от капилляров, локализованных в других областях организма, отсутствием в их стенке каналов (пор, фенестр), обусловливающих прохождение через стенку капилляров водорастворимых соединений. Эндотелиальные клетки, образующие капилляры мозга, соединены между собой плотными контактами, которые не позволяют водорастворимым веществам перемещаться из крови в ткани мозга и обратно. Помимо этого наружную поверхность капилляров мозга охватывают отростки астроцитов (разновидность клеток нервной системы, имеющих звездчатую форму с многочисленными отростками, расширенными на концах). Астроциты выполняют роль опорной структуры в нервной ткани [2]. Полагают, что эти отростки не составляют механических препятствий для проникновения в мозг водорастворимых лекарственных средств, однако выделяемые ими вещества повышают плотность контактов между эндотелиальными клетками капилляров мозга [6].
Липофильные (жирорастворимые) вещества в отличие от водорастворимых легко проникают через гематоэнцефалический барьер посредством простой диффузии. Помимо этого необходимо отметить, что при некоторых патологических состояниях, например, воспалении мозговых оболочек, проницаемость гематоэнцефалического барьера для лекарственных средств существенно возрастает [5].
Гематосаливарный барьер, впервые описанный Ю.А. Петровичем (1961) [3], — физиологический механизм, избирательно регулирующий обмен веществ между кровью и внутренним содержимым слюнных желез, обеспечивает относительную неизменность состава физических, химических и биологических свойств слюны. Для слюнной железы внутренней средой является первичная слюна.
Гематосаливарный барьер состоит из 3 компонентов:
1 — капиллярная стенка;
2 — соединительно-тканные структуры;
3 — цитоплазматическая мембрана клетки секреторного отдела слюнной железы и органелл.
Морфологическим субстратом ГСБ являются анатомические элементы, представленные эндотелиями капилляров, миоэпителиальными, секреторными клетками и клетками выводных протоков слюнных желез. Миоэпителиальные клетки охватывают снаружи секреторные клетки своими отростками, и их сокращение способствует выведению слюны. Выводные протоки окружены рыхлой волокнистой соединительной тканью [3]. Кровеносные сосуды слюнных желез имеют артериоловенулярные анастомозы и вены, снабженные сфинктерами. Закрытие сфинктеров и артериоловенулярных анастомозов приводит к увеличению давления в капиллярах железы, что обеспечивает выход из них веществ, используемых секреторными клетками для образования секрета. Процесс продукции слюны регулируется вегетативной нервной системой. Центры слюноотделения располагаются в продолговатом мозге. Стимуляция парасимпатических окончаний вызывает образование большого количества слюны с низким содержанием белка. Наоборот, симпатическая стимуляция приводит к секреции малого количества вязкой слюны. Слюна продуцируется из плазмы крови путем захвата и фильтрации ее железистыми ацинусами и на этом этапе имеет сходную с плазмой структуру. Затем по мере прохождения в протоки слюна подвергается реабсорбции. Такая слюна и попадает в ротовую полость. Слюнные железы имеют мерокриновый тип секреции, не сопровождающийся отрывом части клетки вместе с секретом [7].
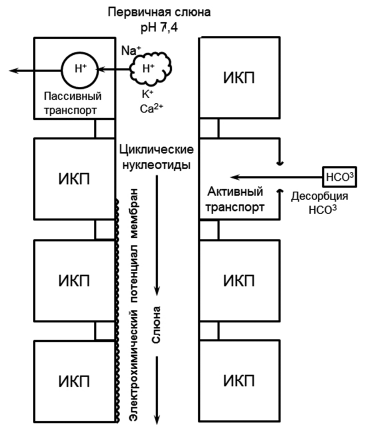
Избыток ионов водорода вместе с ионами натрия из протока железы путем пассивной реабсорбции поступают в кровь, что ведет к снижению кислотности слюны (рис. 2). А ионы НСОз— из сыворотки крови и тканевой жидкости избирательно поступают в слюну путем активного транспорта, повышая ее щелочность. За счет такого механизма регуляции рН секретируемой слюны может заметно (на десятые доли рН) отличаться от всегда стабильного значения рН крови — 7,4 [3].
Рисунок 2. Система ионного транспорта в канальцах слюнных желез, влияющая на кислотно-основной состав слюны. ИКП — интерстициальные клетки протока (Ю.А. Петрович)
 2015-06-14
2015-06-14 916
916







