2) гипотония мышц;
3) нарушения координации движений;
4) парушения эмоциональной сферы.
Изменяется поведение ребенка, появляются гримасничанье, неряшливость, меняется почерк (рис. 12). Движения при малой хорее неритмичные,.разбросаны по всему телу, совершаются в быстром темпе. При выраженных гиперкикезах мышц гортани нарушается глотание и речь.
Малая хорея протекает, как правило, с умеренным поражением сердца, нормальной температурой тела и незначительными изменениями лабораторных показателей. В настоящее время чаще наблюдаются стертые формы хореи, когда отмечаются только отдельные сла-бовыраженные признаки поражения нервной системы.
Малая хорея продолжается обычно 2-3 месяца (реже 6-12 месяцев). Очень характерно появление рецидивов. Однако к 17—18 годам она почти всегда исчезает.
Течение ревматизма имеет 2 фазы — активную и неактивную. К активной фазе относят все проявления текущего процесса по данным клинического и лабораторно-инструментального обследования. Неактивная^ фаза включает остаточные явления (порок сердца,
 |
| Педиатрия для фельдшера |

|
миокардиосклероз и др.) при отсутствии показателей активности.
В качестве диагностических признаков активного ревматизма используются критерии Киселя—Джонсона-Нестерова, согласно которым основными являются кардии, полиартрит, хорея, ревматические узелки, ан-нулярная эритема, ревматический анамнез. К дополнительным диагностическим критериям относятся ли-
Болезни внутренних органов
 хорадка, артралгия, лабораторные изменения, изменения ЭКГ, эффективность антиревматического лечения.
хорадка, артралгия, лабораторные изменения, изменения ЭКГ, эффективность антиревматического лечения.
Различают 3 степени активности процесса: I — минимальная, II — умеренная^ Ш — максимальная.
При III степени активности симптомы ярко выражены, высокая температура, на ЭКГ четкие признаки кардита, резко изменены лабораторные показатели.
II степень активности характеризуется умеренно выраженными клиническими, лабораторными и другими признаками заболевания. Лихорадка может отсутствовать.
При I степени активности клинические, лабораторные и инструментальные признаки ревматизма слабо выражены.
Выделяют острое {до 2 мае.), подострое (до 3-4 мес), затяжное (до 5 мес), рецидивирующее (1 год и более), латентное (клинически бессимптомное) течение активной фазы.
Диагностика. Лабораторные методы используют в основном для определения активности патологического процесса и наблюдения за эффективностью лечения. В общем анализе крови отмечается лейкоцитоз, сдвиг формулы влево, повышенная СОЭ, возможна эозинофилия.
При биохимическом исследовании выявляются диепротеинемия, С-реактивный белок, повышенное содержание фибриногена, отмечается нарастание титров противострептококковых антител: антиетрептолизина О (АСЛ-О), антистрептогиалуропидазы (АСГ), антистреи-токиаазы (АСК).
Лечение ревматизма должно быть этапным, комплексным и длительным. В остром периоде дети должны находиться в стационаре. Двигательный режим должен быть индивидуальным, показано временное ограничение физической активности. Больные со II-III степенью
Педиатрия для фельдшера
Болезни внутренних органов


 активности должны находиться: 1—2 недели на строгом постельном режиме, а затем еще 2-3 недели ва постельном режиме. Спустя 1-1,5 мес. с учетом результатов функциональны к проб детей переводят на.щадящий режим. В последующем в санатории (2 этап) дети переводятся на тренирующий режим. Показано раннее назначение лечебной физкультуры по специально разработанным комплексам. Диета должна быть легкоусвояемой, обогащенной белком, витаминами, продуктами, содержащими калий. Ограничиваются соль и жидкость, экстрактивные вещества (стол № 10). Медикаментозная тарапия ревматизма направлена на:
активности должны находиться: 1—2 недели на строгом постельном режиме, а затем еще 2-3 недели ва постельном режиме. Спустя 1-1,5 мес. с учетом результатов функциональны к проб детей переводят на.щадящий режим. В последующем в санатории (2 этап) дети переводятся на тренирующий режим. Показано раннее назначение лечебной физкультуры по специально разработанным комплексам. Диета должна быть легкоусвояемой, обогащенной белком, витаминами, продуктами, содержащими калий. Ограничиваются соль и жидкость, экстрактивные вещества (стол № 10). Медикаментозная тарапия ревматизма направлена на:
1) борьбу со стрептококковой инфекцией;
2) подавление воспаления соединительной ткани;
3) уменьшение сенсибилизации организма.
В связи с этим основными лекарственными средствами лечения ревматизма являются: бензияненицил-лина натриевая соль (10-14 дней), затем переходят на «Бициллин-5» или «Бициллин-1»; салицилаты или производные пирозолона (анальгин) или нестероидные, противовоспалительные (ипдометацин, вояьтарен), в течение 4 недель — полная доза, затем 2 недели половинная доза. Преднизолон назначают в постепенно уменьшающихся дозах.
Десенсибилизирующие средства; супрастин, таве-гил, дипольфен, диазолин и др. Кроме основных, базисных препаратов, назначают поливитамины, препараты калия (папашин, оротат калия), сердечные гли-козиды.
При хорее назначается весь комплекс антиревматического лечения с дополнительным включением бромидов, малых транквилизаторов (элениум, триоксазин).
Показано физиотерапевтическое лечение.
Долечивание и реабилитация больных (3 этап) осуществляются в местном санатории в течение 2—3 месяцев.
Дальнейшее диспансерное наблюдение (4 этап) осуществляется в поликлинике ревматологом, который регулярно осматривает каждого ребенка, страдающего ревматизмом, с целью выявления признаков активации болезни, проводит вторичную круглогодичную профилактику рецидивов с помощью «Бициляина-5*>. При необходимости санируют очаги хронической инфекции, определяют условия режима и труда школьников. Диспансерное наблюдение за детьми, перенесшими ревматизм, проводится вплоть до передачи их для наблюдения в подростковом кабинете.
Профилактика. Первичная профилактика направлена на предупреждение прогрессирования и рецидивов ревматизма. Проводится круглогодичная бицилли-нонрефилактика не менее 3 лет при отсутствии рецидивов. В последующие 2 года проводится только сезонная профилактика (осенью и весной) с- одновременным назначением «Бициллика-5», ацетилсалициловой кислоты и витаминов. В активной фазе заболевания показано санаторно-курортное лечение: Кисловодск, Сочи, Мацеста, Цхалтубо, Липецк.
Болезни крови и органов кроветворения
Анемии
Анемия - зто патологическое состояние организма, при котором уменьшается число эритроцитов в единице объема крови. -
Анемия является частым заболеванием крови у детей, особенно раннего возраста. В этом периоде рост ребенка наиболее интенсивный, и эритропоэз не успевает за постоянно растущими потребностями организма; поэтому может происходить снижение количества
Педиатрия для фельдшера
Болезни внутренних органов



 эритроцитов и уровня гемоглобина. Степень снижения показателей красной крови зависит от запасов железа, которые накапливаются еще в организме плода в последние 3 месяца внутриутробной жизни. В развитии анемии в раннем возрасте имеют значение также свойственная зтому возрасту легкая ранимость и функциональная неустойчивость кроветворной системы к самым незначительным экзогенным факторам.
эритроцитов и уровня гемоглобина. Степень снижения показателей красной крови зависит от запасов железа, которые накапливаются еще в организме плода в последние 3 месяца внутриутробной жизни. В развитии анемии в раннем возрасте имеют значение также свойственная зтому возрасту легкая ранимость и функциональная неустойчивость кроветворной системы к самым незначительным экзогенным факторам.
Первое снижение показателей красной кропи представляет собой так называемую «раннюю» или «физиологическую» анемию, которая наблюдается в возрасте 2,5-3 месяцев у доношенных и в 1,5-2 месяца у недоношенных детей. Поскольку она возникает в результате адаптация ребенка к новым условиям внеутробпо-го существования, то лечения не требуется.
«Поздняя» анемия развивается у доношенных детей после 6 месяцев, у недоношенных ■— на 3—4 месяце жизни. В 90% случаев эта анемия является дефицитной, имеющей инфекционно-алиментарную природу, и требует лечения.
Классификация анемий (Е. Н. Моеягина, 1979).
I- Дефицитные анемии:
1) железодефицитпые;
2) витаминодефицитные;
3) протеиндефицитные.
II. Гипо- и апластические анемии:
1) врожденные;
2) приобретенные.
III. Геморрагические анемии:
1) анемии вследствие острой кровопотери;
2) анемии вследствие хронической кровопотери.
IV. Гемолитические анемии:
1) врожденные;
2) приобретенные.
V. Анемии при различных заболеваниях (вторичные, сопутствующие).
Дефицитные анемии
Анемии, возникающие в результате недостаточного поступления в организм или нарушенного всасывания продуктов, необходимых для построения молекулы гемоглобина, называются дефицитными. Самую большую группу среди дефицитных анемий составляют анемии
алиментарные."
Этиология и патогенез. На этнологию указывает само название этих анемий. Здесь играет роль как полное голодание, так и дефицит железа, белка и витаминов при частичном голодании.
К предрасполагающим факторам относятся: раннее искусственное вскармливание, позднее введение прикорма, длительное одностороннее (молочное, углеводистое) вскармливание, вегетарианская пища, лишенная животного белка, частые заболевания ребенка, рахит, гипотрофия, недоношенность..
В результате вышеперечиелепных факторов в организме ребенка происходит нарушение различных видов обмена, при этом наиболее страдает усвоение железа. Недостаточное поступление железа приводит к обеднению им депо организма (печень, мышцы, костный мозг). А железо является структурной основой гемоглобина, осуществляющего перенос кислорода. В организм железо поступает только извне с пищей. Алиментарное железо — единственный источник пополнения депо железа в организме.
Белковый дефицит в свою очередь препятствует достаточной выработке белков, обеспечивающих транспорт железа, связывающих железо в депо, и белков, образующих гемоглобин.
Педиатрия для фельдшера
Болезни, внутренних органов

 Дефицит витаминов (BL, В.,, Вй, РР, С) отражается на белковом обмене и других сторонах метаболизма. Наиболее «специфичны» для процессов гемопоэза витамин В1а и фолиевая кислота.
Дефицит витаминов (BL, В.,, Вй, РР, С) отражается на белковом обмене и других сторонах метаболизма. Наиболее «специфичны» для процессов гемопоэза витамин В1а и фолиевая кислота.
Клиника. При типичных формах же-лезодефицит-ных анемий можно выделить легкую (эритроциты — 3,0-4,0х1012/мм, гемоглобин —'90-100 г/л), средне-тяжелую (эритроциты — 2,0-3,0х1012/мм, гемоглобин —.70-90 г/л) и тяжелую форму анемии (эритроциты — 2,0х!0'Умм и ниже, гемоглобин — 70 г/л и ниже). Все они. встречаются в основном в раннем возрасте.
Легкая. форма анемии диагностируется не всегда, так как самочувствие ребенка остается удовлетворительным. Обращают внимание вялость ребенка, ухудшение аппетита, некоторое побледнение, раздражительность, только у некоторых детей отмечается небольшой дефицит массы.
Анемия средней тяжести характеризуется уже выраженным нарушением состояния; значительной вялостью, апатией, адинамией, плаксивостью, резким снижением аппетита. Кожа ори. осмотре сухая; могут появиться изменения волос, которые становятся тонкими и редкими. Пульс становится частым, на верхушке сердца выслушивается функциональный систолический шум.
... Тяжелая форма анемии развивается постепенно, медленно. Ведущим симптомом является нарастающая бледность кожных покровов и видимых слизистых оболочек. Появляются признаки поражения эпителиальной ткани: сухость, шершавость кожи, хрупкость ногтей, тонкие ломкие волосы, трещины в углах рта. Может отмечаться одутловатость лица. Конечности на ощупь холодные, имеет место гипотония мышц. Одновременно выявляется резкое снижение аппетита или его извращение и, как следствие этого, замедленная прибавка массы тела. Со стороны сердечно-сосудистой системы чаще всего имеют мес-
то функциональные изменения — тахикардия, систолический шум на верхушке сердца. Довольно часто имеет место увеличение печени и селезенки,
Гипо- и аплзелшчеешэ амшии
Это редкие заболевания у детей. В своей основе они имеют дефект кроветворения на уровне стволовых клеток или стойкое повреждение последних.
Врожденные гипо- и апластические анемии являются наследственными (передаются по аутосомно-ре-цесешшому типу).
Приобретенные гипо- и апластические анемии у детей могут развиться прк различных.общих заболеваниях организма (сепсис, грипп, туберкулез, ревматизм), под влиянием физических факторов (ионизирующая радиация), лекарственных веществ (левоми-цетин, стрептомицин, сульфаниламиды, препараты мышьяка, золота и др.) и химических соединений (некоторые красители, лаки, растворители красок, эпоксидные смолы).
Заболевание начинается незаметно. К ранним симптомам относятся нарастающая бледность кожных покровов и слизистых оболочек, слабость, утом- ■ ляемость, анорексия. Рано появляются признаки:. геморрагического диатеза (носовые, желудочно-кишечные кровотечения, кровоизлияния под кожу). Реже наблюдаются септические и некротические осложнения. В большинстве случаев заболевание протекает медленно, постепенно прогрессируя.
Геморрагические анемии
Эти анемии возникают в результате острой или хронической кровопотери. Чаще их диагностируют у старших детей. Клиника геморрагических анемий зависит от величины и скорости кровопотери, возраста больного,
Педиатрия для фельдшера
Болеани внутренних органов

 этиологического фактора. При массивном кровотечении может развиться геморрагический шок.
этиологического фактора. При массивном кровотечении может развиться геморрагический шок.
Гемолитические анемии
Эти анемии возникают в результате усиленного разрушения эритроцитов. Из наследственных гемолитических анемий наиболее распространена микросферо-цитарная гемолитическая анемия Минковского-Шоф-фара. В основе этого заболевания лежит врожденная неполноценность оболочки эритроцитов. Гемолитический синдром проявляется тремя характерными признаками: желтухой, анемией, спленомегалией. Особенность течения болезни заключается в чередовании кризов и ремиссий. Приобретенные — в основном носят аутоиммунный характер. Возникают после перенесенных инфекционных заболеваний (ОРВИ, пневмония, инфекционный мононуклеоз и др.). Анемия и желтуха могут быть менее выражены.
Ярким примером гемолитической анемии у детей является гемолитическая болезнь новорожденных.
Диагностика анемий. Диагноз ставится на основании клинической картины, анамнеза и результатов лабораторных исследований.
В общем анализе крови характерно снижение количества эритроцитов, может быть изменение количества гемоглобина (понижение ■— гипохромная анемия, не изменено ■— нормохромная, повышение — гипер-хромная анемия), повышение СОЭ.
При железодефицйтной анемии имеет место снижение уровня сывороточного железа в 2-3 раза. При витаминодефицитной анемии обнаруживают присутствие дегенеративных форм эритроцитов (тельца Жоли, кольца Кэбота). Для белководефицитной анемии ха-
рактерно наличие диепротеинемии. При гипо- и апла-стической анемиях значительно выражены лейкопения, тромбоцитопения.
Лечение анемий должно начинаться с устранения причины, вызвавшей анемию, организации правильного режима и питания. Основной патогенетической терапией является назначение препаратов железа. При легкой и средне-тяжелой анемиях применяют внутрь соли двухвалентного железа, которые всасываются гораздо активнее солей трехвалентного железа. При этом используют лактат железа, аскор-бинат железа, сироп алоэ с железом, гемостимулин, гематоген и др. При тяжелых анемиях или плохой переносимости энтеральных препаратов железо назначают парентерально (феррум-лек, феркоиен, фера-мид, фербитол и др.). Одновременно проводят витаминотерапию (аскорбиновая кислота, витамины группы В, фолиевая кислота и т. д.).
При гипо- и апластических, геморрагических и врожденных гемолитических анемиях проводится заместительная терапия препаратами крови (эритроци-тарная масса, тромбоцитарная масса, плазма); гормональная терапия.
В пищевой рацион ребенка включают продукты, богатые железом, медью, кобальтом, никелем, марганцем и витаминами: толокно, гречневая крупа, зеленый горошек, картофель, свекла, капуста, черная смородина, сливы, яблоки, творог, яйца, печень, мясо и др. В питании следует ограничить молочные продукты, так как оаи содержат кальций и фосфор, образующие с железом комплексы, выпадающие в осадок, а также мучные продукты из-за содержания в них фитина, затрудняющего всасывание железа.
Профилактика, Антенатальная профилактика должна включать адекватный режим, полноценную
Педиатрия для фельдшера
Болезни внутренних органов


 диету беременной женщины; предупреждение преждевременных родов; предупреждение инфекционных заболеваний во время беременности.
диету беременной женщины; предупреждение преждевременных родов; предупреждение инфекционных заболеваний во время беременности.
Постнатальиая профилактика заключается в борьбе за естественное вскармливание, рациональном вскармливании на первом году жизни, профилактике заболеваний органов дыхания и желудочно-кишечного тракта, диспансерном наблюдении за детьми, «угрожаемыми» по развитию анемии (недоношенные, страдающие рахитом, экссудативным диатезом, гипотрофией), диспансеризации всех детей в 3-6-12 месяцев.
Геморрагические диатезы
В группу геморрагических диатезов объединяют заболевания, для которых характерна повышенная склонность к кровоизлияниям и кровотечениям.
Эти симптомы возникают вследствие нарушений в системе гемостаза, который является важнейшим защитным механизмом организма, предохраняющим его от чрезмерной потери крови.
В механизме гемостаза принимают участие три фактора:
1) сосудистый;
2) тромбоцитарный;
3) плазменные факторы свертывания крови.
В настоящее время принято различать:
1) вазопатии — заболевания, возникающие в связи
с нарушением сосудистой проницаемости {болезнь
Шенлейн-Геноха — геморрагический васкулит);
2) трожбоцитопатии — заболевания, обусловлен
ные количественным или качественным нарушением
тромбоцитов (болезнь Верльгофа — тромбоцитопени-
ческая пурпура);
3) коагулопатии — заболевания, связанные с нарушением свертываемости крови из-за дефицита плазменных факторов свертывания (гемофилия А).
Геморрагический васкулит (болезнь Шенлейн-Геноха, кап илляротоксикоз)
Геморрагический васкулит (ГВ) является инфекци-оино-аллергическим заболеванием, которое характеризуется поражением сосудистой стенкя мелких кровеносных сосудов с образованием микротромбов.
Этиология. Аллергенами, вызывающими сенсибилизацию организма, могут быть: бактериальная ипфек-ция (скарлатина, ангина, ОРВИ); лекарственные препараты (вакцины, антибиотики, витамины группы В и др.); пищевые продукты (облигатные аллергены: яйца, рыба, клубника, цитрусовые, продукты питания, содержащие консерванты, — «Сникерс», «Марс» и др.). У многих больных удается обнаружить очаги хронической инфекции. Часто имеет место отягощение родословной аллергическими болезнями.
Патогенез. Во всех случаях имеет место латентный бессимптомный период 1-3 недели, который соответствует времени, необходимому для образования антител. «Шок-органом» является эндотелий мелких сосудов. Б результате реакции антиген-антитело развивается воспаление в сосудистой стенке, клетки эндотелия изменяют свою структуру и приобретают свойства антигена. Возникает аутоиммунный процесс.
Следствием этих изменений становится повышение проницаемости стенки сосудов, с одной стороны. А с другой — поврежденный эндотелий способствует внут-рисосудистой агрегации тромбоцитов, что приводит к микротромбозу и закупорке капилляров, некрозам и
Педиатрия для фельдшера
Балезни внутренних органов


 разрывам мелких сосудов, нарушению микроциркуляции, — развивается ДВС-сиидром.
разрывам мелких сосудов, нарушению микроциркуляции, — развивается ДВС-сиидром.
Клиника. Выделяют следующие ведущие синдромы:
1) кожио-геморрагический;.. 2) суставной;
3) абдоминальный;
4) почечный..
Заболевание начинается чаще остро. У большинства детей повышается температура тела до 38-39'С, снижается аппетит, появляется слабость, недомогание, быстрая утомляемость.
Клиника может быть представлена только одним или несколькими синдромами в различных сочетаниях.
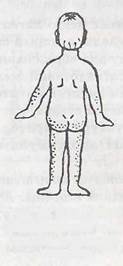
|
Кожио-геморрагический синдром. Обычно изменения
появляются на коже нижних конечностей, затем на яго
дицах, верхних конечностях, пояснице, реже на груди,
лице и шее. В типичных случаях вначале это мелкие
(около 2-3 мм в диаметре) эриГематозные пятна, но че
рез некоторое время элементы приобретают красно-баг
ровую окраску, становятся ге
моррагическими. Кожные по
ражения чаще симметричные,
группируются вокруг суставов,
на ягодицах, разгибательных
поверхностях конечностей
(рис. 13). Кожные поражения
могут быть полиморфные за счет
дальнейших «подсыпаний». У
больных иногда могут быть яв-
лепия ангионевротического оте
ка, а также отечпоети кистей,
стоп, голеней, век, лица,
рис. 32. Локализация Суставной синдром сопро-
геморрагической сыпи вождается поражением круп-
при геморрагическом
васкулите ных суставов (коленных, голено-
стопных, лучезапястных, локтевых), обратимостью процесса (боль, отек, гипофункция держатся от нескольких часов до нескольких дней, затем стихают) и полным восстановлением функций суставов. Изменения летучего характера.
Абдоминальный синдром характеризуется внезапными, схваткообразными, очень резкими болями, которые чаще локализуются вокруг пупка. Клиническая картина в таких случаях напоминает «острый живот». В тяжелых случаях могут иметь место рвота с примесью крови, кровавый или черный стул.
Почечный синдром наблюдается реже, чем все остальные. Он присоединяется через 1-3 недели заболевания. Отмечаются умеренная микрогематурия и про-теинурия, которые исчезают на фоне лечения. Реже остается хронический нефрит.
Диагностика ставится на основании клинических данных. В анализе периферической крови обнаруживают разной степени выраженности лейкоцитоз (умеренный), увеличенную СОЭ, нейтрофилез, эозинофилию. Учитывая возможное поражение почек, всем больным необходимо систематически делать анализы мочи. В связи с тем, гчто может быть развитие ДВС-еиндрома, целесообразно подсчитывать количество тромбоцитов. Длительность кровотечения и время свертывания крови при ГВ не изменены. Эндотелиальные пробы — отрицательные.
Лечение проводится в стационаре. Если установле
на связь с перенесенной бактериальной инфекцией или
у больного имеются декомпенсированный очаг хрони
ческой инфекции, лихорадка, показан курс антибиоти
ков. Если имеется пищевой или лекарственный аллер
ген, его необходимо устранить из рациона и лечения.
Назначаются десенсибилизирующие средства (супрастин,
тавегил, диазолин, фенкарол), препараты, укрепляющие
) V
Педиатрия для фельдшера
Болезни внутренних органов


 сосудистую стенку (хлористый кальций, глюконат кальция, аскорбиновая кислота, аскорутин), дезагреганты (ку-рантил, трентал, индометацин). При необходимости проводят симптоматическую терапию. В тяжелых случаях прибегают к сочетанному применению предпизолона и гепарина. Изолированное назпачепие предеизолона опасно, так как он способствует гиперкоагуляции, а склонность к развитию ДВС-синдрома при этом заболевании имеется (даже если нет четких признаков его наличия).
сосудистую стенку (хлористый кальций, глюконат кальция, аскорбиновая кислота, аскорутин), дезагреганты (ку-рантил, трентал, индометацин). При необходимости проводят симптоматическую терапию. В тяжелых случаях прибегают к сочетанному применению предпизолона и гепарина. Изолированное назпачепие предеизолона опасно, так как он способствует гиперкоагуляции, а склонность к развитию ДВС-синдрома при этом заболевании имеется (даже если нет четких признаков его наличия).
Диета в остром периоде с ограничением животных белков, поваренной соли, экстрактивных веществ. При1 абдоминальном синдроме рекомендуется механически щадящая полуохлажденная пища в жидком или полужидком виде. Следует избегать включения продуктов, усиливающих перистальтику кишечника (черный хлеб, молоко, капуста, газированные напитки и др.). Показано витаминизированное обильнее питье.
Режим постельный на 2-3 недели, затем его постепенно расширяют, так как возможны рецидивы пурпуры («ортостатическая пурпура*).
Всем детям целесообразно назпачепие активированного угля, энтеросорбента, полипефана внутрь.
Диспансерное наблюдение. Дети находятся на диспансерном учете у участкового педиатра в течение 5 лет. Два раза в год ребенка осматривают стоматолог, отоларинголог для своевременной диагностики и санации наиболее распространенных очагов инфекции. Один раз в квартал и после каждого ОРВИ делают анализы мочи. Детей освобождают от прививок на 2 года.
Идиопатическая тромбоцитопеничешя пурпура (болезнь Верльгофа)
Идиопатическая тромбоцитопеническая пурпура (ИТП) - заболевание, обусловленное количественной и
качественной недостаточностью тромбоцитарного звена гемостаза.
Этиология и патогепел. Кровоточивость у больных ИТП обусловлена количественной (тромбоцитопения) и качественной (тромбоцитопатин) неполноценностью тромбоцитарного звена, к которой могут привести перенесенные инфекции (ОРВИ, корь, краснуха и др.), профилактические прививки, физические и психические травмы и другие внешние факторы. Сосудистый эндотелий, лишенный ангиотрофической функции тромбоцитов, подвергается дистрофии, что приводит к повышению проницаемости сосудов, спонтанным геморра-гиям.
Различают острую (до б месяцев) и хроническую форму (более 6-7 месяцев).
Клиника. Типичными симптомами болезни являются пурдура (кровоизлияния в толще кожи и слизистых оболочек) и кровоточивость слизистых. Характерными признаками геморрагической сыпи у детей являются (рис. 14):
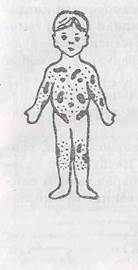
|
1) полкхромность (одновре
менно на коже можно обнару
жить геморрагии разной окрас
ки —- от красновато-синеватых
до зеленых и желтых);
2) полиморфность (наряду с
разной величины экхимозами
имеются петехии);
3) несимметричность;
4) спонтанность возникнове
ния, преимущественно по ночам.
Типичным симптомом ИТП
Рис. 33. Локализация являются кровотечения:
геморрагической сыпи а) иос0вые _ встречаются
при тромбоцитопени- _,
ческой пурпуре наиболее часто, нередко носят
Педиатрия для фельдшера
Болезни внутренних органов



 профузный характер, в результате чего развивается анемия;
профузный характер, в результате чего развивается анемия;
б) из полости рта — десен, языка, при экстракции
зубов, тонзиллэктомии и др.;
в) из внутренних органов — желудочно-кишечные,
почечные, маточные, легочные (встречаются редко).
Иногда у больных прощупывается селезенка па 1-2 см ниже края реберной дуги.
Диагностика, Диагноз ИТП ставится на основании характерной клинической картины и лабораторных данных. Наиболее типичными отклонениями при лабораторном обследовании являются тромбоцитопеняя, анемия (при профузных кровотечениях), увеличение времени кровотечения (по Дюке), положительные эн-дотелиальные пробы (пробы па резистентность капилляров — жгута, щипка, баночная). Свертываемость крови нормальная.
 2015-10-14
2015-10-14 668
668








