Диагноз. Не вызывает затруднений при наличии
ТИПИЧНЫХ СИМПТОМОВ.
Лечение- При тяжелых я среднетяжелых формах ДТЗ больных госпитализируют. Назначают постельный режим на 3-4 недели, физиологическую диету с высоким содержанием белка и витаминов.
■ Основными лекарственными препаратами являются: мерказолил и тиоурацил, которые угнетают активность ферментных систем щитовидной железы, что приводит к замедлению синтеза гиреоидных гормонов. Проводится симптоматическая терапия с использованием нейтролептяков (резерпин), р -адреноблокаторов (анап-рилин, обзидан, индерал), малых транквилизаторов (три-оксазин, седуксен, элениум). Назначают витамины А, С, группы Б, кокарбоксилазу. препараты кальция, АТФ. При легких формах ДТЗ лечение можно проводить ам-булаторно, используя вначале препараты йода (дийод-

|
15?____ _______________ ПедиатР иядля_фел ьдшера
тирозин), а также мерказолил в меньших дозах. При отсутствии эффекта от консервативной терапии в течение 6-12 месяцев показано хирургическое лечение (субтотальная резекция щитовидной железы).
Прогноз. При правильно проводимой консервативной терапии у 70-80 % больных удается достигнуть ремиссии в течение 25 лет. При поздней диагностике и неадекватном лечении заболевание прогрессирует, и больные становятся нетрудоспособными.
Профилактика. Для предупреждения развития тяжелых форм ДТЗ необходимо диспансерное наблюдение за детьми с увеличенной щитовидной железой, без нарушения ее функции, а также за детьми с наличием в семейном анамнезе больпых с характерной патологией.
Инфекционные болезни у детей
 Болезнь легче предупредить, чем лечить.
Болезнь легче предупредить, чем лечить.
Туберкулез — это инфекционное заболевание, которое характеризуется длительным течением.
Возбудитель туберкулеза — туберкулезная микобак-терия (МВТ), микроорганизм, занимающий промежуточное положение между бактериями и грибами. Микобак-терию туберкулеза нередко называют бациллой Коха (БК). Бацилла Коха достаточно устойчива во внешней среде, длительно сохраняется в пыли. Разрушается под действием высоких температур, солнечного света, концентрированных хлорсодержащих дезинфицирующих средств. Максимальный радиус ее распространения 2 метра, что свидетельствует о незначительной летучести туберкулезной палочки.
Основной механизм передачи туберкулеза — воздушно-капельный, который реализуется аэрозольным и пылевым путями. Возможна передача возбудителя туберкулеза контактным, пищевым (чаще через молоко), трансплацеитарным путем. Попадая во внутренние органы, микроорганизм вызывает в ткани образование мелких бугорков (гранулем), склонных к «творожистому» распаду.
Основные клинические формы туберкулеза:
1. Тубинфипирование (возбудитель находится в
организме человека, однако клинических проявлений
заболевания нет).
2. Туберкулезная интоксикация (характеризуется
появлением симптомов интоксикации, раздражением
нервной системы, небольшим увеличением перифери
ческих лимфатических узлов = «железы-камушки»,
нередко дефицитом массы тела ребенка).
3. Локальные формы:
в туберкулез органов дыхания (туберкулез внутп-ригрудных лимфатических узлов, первичный туберкулезный комплекс, диссеминировапный туберкулез легких и т.д.);
• туберкулез костей и суставов;
• туберкулез других органов и систем (мозговых
оболочек и ЦНС, мочевых и половых органов, кожи, ки
шечника, глаз и др.).
Локальные формы туберкулеза могут иметь благоприятный исход (рассасывание, рубцевание, кальцинация очагов) и неблагоприятный исход (инфильтрация, распад, диссеминация) (рис. 37).
В клинической структуре заболеваемости туберкулез органов дыхания у детей занимает основное место (85,3%)
Типичные клинические признаки туберкулеза:
• симптомы интоксикации всегда сопровождаются
симптомами раздражения нервной системы;
• колебания суточной температуры в пределах 1°С;
• высокая температура хорошо переносится больным;
• потливость;
• устойчивый кашель;
• «много видим, мало слышим»;
• «холодное воспаление» суставов (при развитии
туберкулеза костей и суставов).
| Педиатрия для фельдшера а |
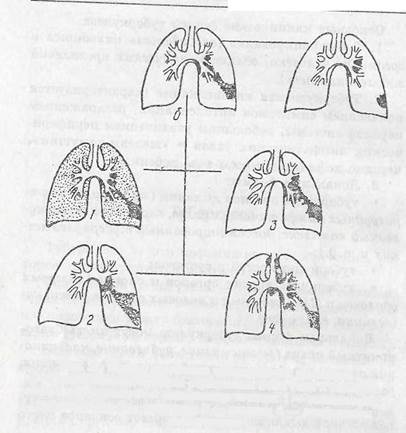 Рис. 37. Исходы первичного туберкулезного комплекса:
Рис. 37. Исходы первичного туберкулезного комплекса:
а — не осложненное твчение: образование очага Гона и кальцина-
тов в лимфоузлах; 6 — осложненное течение: 1 — гематогенная
дисйеминиция; 2 — ателектаз; 3 — кавэрна; 4 ■— лимфогенная
диссеминация
Клинико-морфологические проявления, возникающие при первичном заражении МВТ, принято называть первичным туберкулезом. После перенесенного первичного туберкулеза спустя некоторое время после состояния клинического благополучия возможно развитие вторичного туберкулеза. Наиболее часто его. появление приходится на пубертатный возраст, так как дапяый возрастной период характеризуется снижением иммунной системы в результате значительных преобразовательных процессов в организме. Причиной
Инфекционные болезни, у детей
вторичного туберкулеза чаще всего является эндогенное оживление старых очагов. Возможен и другой путь развития вторичного туберкулеза — экзогенный, связанный с новым повторным.заражением МВТ (суперинфекция). Однако повторное заражение наблюдается редко.
 Основным методом специфической диагностики туберкулеза является туберкулинодиагпостика (постановка пробы Манту). Она проводится туберкулином, который вводится внутрикожно в среднюю треть предплечья в количестве ОД мл, (2 ТЕ ППД-Л). Оценка пробы производится через 48—72 часа:
Основным методом специфической диагностики туберкулеза является туберкулинодиагпостика (постановка пробы Манту). Она проводится туберкулином, который вводится внутрикожно в среднюю треть предплечья в количестве ОД мл, (2 ТЕ ППД-Л). Оценка пробы производится через 48—72 часа:
отрицательный результат — ка месте введения уко-лочный след;
сомнительная проба — гиперемия любых размеров или папула до 5 мм в диаметре;
положительная проба — папула более 5 мм;
гиперергическая реакция — папула 17 мм и более.
Помнить! При измерении папулы измеряется поперечный диаметр по отношению к длиннику предплечья.
Вираж туберкулиновой пробы — появление впервые положительной пробы Манту.
Основной целью лечения больных туберкулезом является стойкое заживление туберкулезных бугорков и полная ликвидация всех клинических проявлений заболевания. В современном комплексном лечении туберкулеза антибактериальной терапии принадлежит решающая роль.
Принята следующая классификация противотуберкулезных препаратов:
- наиболее эффективные (изониазид, римфампицин,
пиразииамид);
- препараты средней эффективности (этамбутол,
этионамид, протионамид, стрептомицин);

|
| бон). |
Педиатрия для фельдшера препараты низкой эффективпости (ПАСК, ти-
Лечение должно быть ранним, комплексным, длительным, непрерывным и препятствовать образованию лекарственно-устойчивых форм БК.
В условиях современной химиотерапии у подавляющего большинства больных туберкулезом (95%) прогноз благоприятный.
| Мероприятия с контактными |
| Специфическая профилактика |
| 1. Госпитализация, изоляция больного проводятся по решению фтизиатра 2. Текущую дезин фекцию производят систематически, ор ганизуют масочный, хлорный режим при уходе за больным 3. После изоляции больного необходимо организовать прове дение заключитель ной дезинфекции |
 Мероприятия с больным
Мероприятия с больным
| 1. Выявить всех кон тактных 2. Поставить пробу Манту всем контакт ным (оценить резуль тат через 48-72 часа) 3. Провести флюоро графию 4. Организовать хи- миопрофипа ктикуизонгазидом в тече ние не менее 3 меся цев |
1. Вакцина 5ЦЖ
внутрикожно ка
Ф-5 день жизни
2. Ревакцинация
провод[<гея только
при отрицательной
пробе Манту
R) 7 лет; R214neT Местная реакция на прививку возникает через ^—6 недель. Обратное развитие изменений на месте прививки происходит в течение 2-4 месяцев (образуется рубчик)

 Профилактика туберкулеза включают организацию мероприятий с больными и контактными в случае выявления больного, ежегодную, начиная с 12-месячного возраста, постановку пробы Манту детям. Важный элемент профилактики — санитарное просвещение, обучение детей «дисципли- _ не кашля* (использование карманной плевательницы (рис. 38)},
Профилактика туберкулеза включают организацию мероприятий с больными и контактными в случае выявления больного, ежегодную, начиная с 12-месячного возраста, постановку пробы Манту детям. Важный элемент профилактики — санитарное просвещение, обучение детей «дисципли- _ не кашля* (использование карманной плевательницы (рис. 38)},
Инфекционные болезни у детей
 внедрение в быт правил личной гигиены, предотвращение скученности людей. Большое значение должно уделяться улучшению жилищно-бытовых условий, повышению неспецифического иммунитета детей путем организации рационального питания, закаливапия, здорового образа жизни, соблюдения режима Методом специфической профилактики туберкулеза является проведение активной иммунизации вакциной БЦЖ.
внедрение в быт правил личной гигиены, предотвращение скученности людей. Большое значение должно уделяться улучшению жилищно-бытовых условий, повышению неспецифического иммунитета детей путем организации рационального питания, закаливапия, здорового образа жизни, соблюдения режима Методом специфической профилактики туберкулеза является проведение активной иммунизации вакциной БЦЖ.
Дифтерия — острее инфекционное заболевание, вызываемое токсигенными штаммами коринебактерий дифтерии, которые называют бациллы Леффлера (BL).
Возбудятель дифтерии обладает значительной устойчивостью во внешней среде и незначительной летучестью.
Патогенные свойства BL связаны, главным образом, с выделением экзотоксина. По способности образовывать экзотоксин дифтерийные палочки делятся на ток-сигенные и нетоксигенные. Заболевание дифтерией могут вызвать только токсигенные штаммы.
Основной механизм передачи дифтерии воздушно-капельный (реализуется аэрозольным, пылевым путем).
Возможна передача возбудителя контактным путем {через предметы, «третьи лица»). Описаны «пищевые* вспышки, причиной которых были инфицированные молочные продукты.
Инкубационный период при дифтерии непродолжительный (2-10 дней).
Типичные клинические признаки дифтерии:
• фибринозная пленка:
- беловато-серого цвета;
- плотно спаяна с подлежащей тканью;
- плюс-ткань;
kz для фельдшера Инфекционные болезни у детей
21.7




 —-___ - не растирается между предметными стеклами; *" интоксикация (в результате поступления экзотоксина в кровь);
—-___ - не растирается между предметными стеклами; *" интоксикация (в результате поступления экзотоксина в кровь);
• незначительные местная гиперемия и боль;
• постепенное, последовательное развитие симп
томов дифтерийного крупа в течение 2-3 дней (при
локализации процесса в дыхательных путях).
Клиническая картина дифтерии определяется локализацией процесса, степенью выраженности интоксикации. Наиболее часто у детей при дифтерии поражаются зев (различают локализованную, распространенную формы заболевания), дыхательные пути (развивается дифтерийный круп), реже — нос, поврежденная кожа, глаза, половые органы. При одновременном поражении двух и более органов диагностируется комбинированная форма дифтерии.
Токсическая форма дифтерии помимо выраженных симптомов интоксикации характеризуется развитием выраженного отека подкожной клетчатки. В зависимости от выраженности и распространенности отека различают три степени токсической дифтерии:
1 степень — отек шейной клетчатка достигает се
редины шеи;
2 степень — отек распространяется до ключиц;
3 степень — отек ниже ключиц распространяется
на переднюю поверхность грудной клетки.
Поступление экзотоксина в кровь обусловливает развитие тяжелых осложнений: периферических парезов и параличей (чаще всего возникает паралич мягкого нёба), миокардита и нефроза. Указанные осложнения могут быть ранними (развиваются на фоне течения заболевания) и поздними (появляются через 1-3 недели от начала заболевания).
В процессе перенесенного заболевания в организме развивается антитоксический иммунитет, но он нестойкий,
предотвращает от заболевания лишь некоторое время. Повторные заболевания дифтерией возможны.
Основным методом специфической диагностики дифтерии является бактериологическое обследование на BL. При его проведении необходимо помнить:
—мазок берут на границе между здоровой и боль
ной тканью;
—независимо от локализации фибринозной плен
ки — берут мазок из зева и носа.
Предварительный результат данного обследования сообщают через несколько часов, окончательный —■ через 48-72 часа (после изучения токсигенных свойств культуры).
Успех в лечении дифтерии зависит, главным образом, от своевременного введения противодифтерийной сыворотки (ПДС), так как она способна действовать только на токсин, циркулирующий в крови. На фиксированный в тканях токсин ПДС не действует!
Для предупреждения анафилактического шока первое введение сыворотки проводится по методу Безредко, т. е. поэтапно.
I этап —. внутрикожно в егибательную поверх
ность предплечья вводится ОД мл разведенной сыво
ротки (1:100) (следить 20 мину. При отрицательном
результате папула на месте введения менее I см в
диаметре).
II этап ■— подкожно в подлопаточную область или
плечо вводится ОД мл керазведенней сыворотки (сле
дить 30 минут за общим состоянием ребенка).
III этап — внутримышечно в верхне-наружный
квадрант ягодицы вводится остальная избранная доза.
Введение сыворотки прекращается после исчезновения фибринозных налетов.
Одновременно с сывороткой назначаются антибиотики (пенициллин, эритромицин, дурацеф и др.).
 | |||||
 | |||||
 | |||||
| Педиатрия для фельдшера симпто- |
| пфещионные болезни у детей |
| Обязательно проводится детоксикационная, матическая терапия. |
| Профилактика дифтерии включает организацию мероприятий с больными и контактными в случае выявления заболевания, установление бактерионосительства, обучение детей «дисциплине кашляв, проведение санации ЛОР-органов, предупреждение скученности людей, внедрение в быт правил личной гигиены, регу- |
 Мероприятия с боль ным
Мероприятия с боль ным
1. Госпитализация
обязательна
2. Изоляция до клини
ческого выздоровле
ния + отрицательного
результата бакобсле-
дования
3. Текущую дезинфек
цию производят сис
тематически, органи
зуют масочный, хлор
ный режим при уходе
за больным
4. После изоляции или
выписки больного
необходимо организо
вать проведение за
ключительной дезин
фекции
Мероприятия с кон тактными
1- Выявить всех контактных
2. Устачовить каран
тин на? дней (карзн-
тин можно снять при
' отсутствии новых случаев заболевзния дифтерией)
3. Взять мазок из зеве
и носа на BL и про
вести мероприятия з
зависимости от полу
ченных результатов:
отрицательный -
допустить в коллек
тив;
нетоксигенная палочка - провести санацию ЛОР-органов и допустить в коллектив;
пюксигенное носи-тельство- госпитализировать 4. Установить наблюдение за контактными (термометрия, осмотр зева, кожных покровов и слизистых оболочек, учет симптомов интоксикации)
Специфическая про филактика
1. Вакцинация проводится трехкратно с интервалом 30 дней АКДСтвакциной Vi Злее., Уэ4мес, Vs 5 мес.
2. Ревакцинация проводится Ri 18 мес.-АКДС-эакцина, R2 6 лет -АЦС- анатоксин, Rs 11 лет — АД-анатоксин,, R416 лет-ДЦС-анатоксин
Помнит^
АКДС-вакцину вводить только внутримышечно, АДС- и
АН-анатоксин - внутримышечно или подкожно
лярное проветривание помещений, организацию комплекса мероприятий, направленных на повышение неспецифического иммунитета ребенка.
Специфическая профилактика дифтерии, имеющая основное значение, заключается в проведении вакци-нопрофилактики по схеме прививочного календаря.
Скарлатина — острое инфекционное заболевание, которое вызывается (3 -гемолитическим стрептококком группы Л. Его особенностью является способность вырабатывать экзотоксин. Гемолитические стрептококки группы А вызывают аллергическую настроенность организма в течение всей болезни, что способствует возникновению поздних осложнений {ревматизм, гломерулонефршп).
Дети в возрасте 2-7 лет наиболее восприимчивы к скарлатине. После 15 лет скарлатина встречается редко.
Возбудители скарлатины довольно устойчивы во внешней среде, обладают незначительной летучестью.
Основной механизм передачи скарлатины — воздушно-капельный., однако е связи с устойчивостью возбудителя возможны контактный (через предметы, «третьих лиц») и пищевой (главным образом, через молоко, мороженое, кондитерские изделия) пути передачи.
Инкубационный период при скарлатине составляет в среднем 2-7 дней. Скарлатина всегда начинается внезапно. Мать может указать не только день, но и час начала заболевания.
Типичные клинические признаки скарлатины:
• внезапное начало в связи с выраженной интоксикацией (повышение температуры до 38—40'С, рвота, головная боль, общая слабость и т. п.);
 |
Педиатрия для фельдшера
 • ангипа, «пылающий зев»;
• ангипа, «пылающий зев»;
" мелко точечная сыпь на гиперемированном фоне:
- максимально локализуется по боковым поверх
ностям тела, внизу живота, в местах естественных скла
док;
- отсутствует в области носогубкого треугольни
ка (бледный носогубкый треугольник = треугольник
Филатова);
9 белый аалет на языке, который на 2-3 день сменяет «малиновый язык»;
а белый дермографизм в первую педелю заболевания;
" пластинчатое шелушение кожи с 5-7 дня заболевания (максимально на ладонях и подоишак).
Вспомогательным методом диагностики скарлатины может служить картина периферической кроки (лейкоцитоз, нейтрофилез, эозинофалия и повышение СОЭ).
Осложнения при скарлатине встречаются часто. По времени возникновения они делятся на ранние, которые развиваются на первой неделе заболевания, и поздние, появляющиеся на 2-3 неделе заболевания (средний отит, лимфаденит, синусит, пневмония, ревматизм, нефрит).
При лечении скарлатины необходимо назначить антибактериальное лечение на 5-7 дней (антибиотиком выбора является пенициллин), антигистаминные средства, детоксикадионную, симптоматическую терапию, местное лечение ангины (орошение зева растворами
ромашки, календулы, фурациллина и др.).
После перенесенной скарлатины вырабатывается
стойкий пожизненный антитоксический иммунитет,
антимикробный иммунитет менее стоек и типоспе-
цифичен.
Наличие стойкого антитоксического иммунитета после перенесенного заболевания защищает ребенка при повторном заражении стрептококком от скарлатины,
Инфекционные болезни у детей
но при этом может возникнуть другая клиническая форма стрептококковой инфекции (ангина, рожа и др.).
| Мероприятия с больным | Мероприятия с контактными | Специфическая профилактика |
| 1. Госпитализация не обязательна 2. Срок изоляции больного 10 дней. Помнить! Если ребенок до 8-летнего возоаста, к данному сроку изоляции добавляют 12 дней «домашнего режима» / 3. Текущую дезинфекциюпроизводят систематически,организуют масочный, хлорный реж!!М при уходеза больным 4.После изоляции или выписки больного необхо-,-димо организовать лрове-: денке заключительной дезинфекции | 1. Выявить всех контактных 2. Установить карантин на 7 дней (карантин можно снять при отсутствии новых случаев заболевания скарлатиной)3. Установить наблюдение за контактными (термометрия, осмотр зева, кожных покровов, учет симптомов интоксикации) 4. Всех контактных со стрептококковой инфекциейизолировать на 22 дня | Нет |
Профилактика скарлатины включает организацию мероприятий с больными и контактными в случае выявления заболевания, обучение детей «дисциплине кашля*, проведение санации ЛОР-органов, предупреждение скученности людей, внедрение в быт правил личной гигиены, регулярное проветривание помещений, организацию комплекса мероприятий, направленных на повышение неспецифического иммунитета ребенка (рациональное вскармливание, закаливание, организацию здорового образа жизни).
 |
| для фельдшера Инфекционные болезни у детей |
Эпидемический паротит
Эпидемический паротит (свинка, заушница) — инфекционное заболевание, характеризующееся преимущественным поражением железистых органов (слюнных, поджелудочной желез, яичек и др.), а также ЦНС.
Возбудителем заболевания является вирус, малоустойчивый во внешней среде, обладающий незначительной летучестью.
Основной механизм передачи инфекции воздушно-капельный.
Устойчивость s окружающей среде делает возможным перенос инфекции через третьих лиц к предметы обихода, игрушки, т. е. контактным путем, однако этот факт передачи не имеет существенного значения. В литературе имеются сообщения о возможности тране-плацентарного механизма передачи.
Инкубационный период обычно продолжается 11-23 дня. Типичные клинические признаки эпидпаротита:

|
• припухлость области околоушной слюнной железы {рис. 39):
- тестоватой консистенции, болезненная;
- распространяется кпере
ди, вниз и кзади от мочки уха;
- кожа над припухлос
тью напряжена, без измене
ния цвета;
- появляется с одной
стороны, через 1-2 дня в про
цесс вовлекается железа с про- Рис- 39- Ли«° Ребе«га ПР"
эпидемическом паротите тивоположиои стороны;
• боль при жевании н глотании;
• отечность, гиперемия етепояова щютока (вывод
ного протока околоушной слюнной железы ка слизис
той щеки).
Течение эпидемического паротита носит «ползучий характер», что связано с последовательным вовлечением в процесс новых железистых органов или ЦНС. В этих случаях температурная кривая имеет волнообразный характер.
Появление опоясывающей боли в верхней половине живота или локализация боли в эпигаетральнсй области, левом подреберье — характерный признак панкреатита.
Типичные симптомы орхита, который наиболее часто развивается у подростков при паротитной инфекции, — припухлость яичка, резкая боль с иррадиацией в паховую область, гиперемия, отечность мошонки {обычно наблюдается односторонний процесс).
Боль в области таза у девочки пубертатного возраста может быть вызвана воспалением яичника.
Серозный паротитный менингит начинается остро с повышения температуры, появления головкой боли, многократной рвоты. Реже наблюдаются судороги. С первых дней болезни выявляется мещшгеальный синдром: ригидность затылочных мышц, выбухание большого родничка у грудных детей, положительные симптомы Кернига, Брудзинского.
Осложнения при зпидпаротите встречаются редко. Возможно развитие стоматита, сахарного диабета, бесплодия, тугоухости.
Для специфической диагностики можно использовать выделение вируса (из слюны, крови, спинномозговой жидкости) и серологические методы исследования. Диагностическое значение этих методов в практической деятельности невелико. Окончательный
| диагноз паротитного менингита устанавливается по данным спинномозговой пункции (ликвор прозрачный., вытекает частыми каплями или струей, обнаруживается высокий цитоз лилгфоцитарного характера). Как правило, лечение болезни проводится в домашних условиях. Показаны сухое тепло на область пораженной железы, симптоматическая терапия. |
| После перенесенного эпидпаротита вырабатывается стойкий иммунитет. Повторные случаи болезни не встречаются. Профилактика эпидпаротита, как и любой инфок-ции, должна включать мероприятия, воздействующие на 3 звена эпидемической цепи. К ним относятся: проведение комплекса мероприятий с больным и контактными, |
Мероприятия с боль-
.______ ным__
1. Госпитализация ье
обязательна
2. Срок изоляции
■ бального 9 дней
3. Текущую ДеЭКНСреК-
ЦИЮ ПРОИЗВОДЯТ О4С-
тематичгсю?, организуют масочный, хлорный режим при уходе за больным 4. После изоляции или выписки больного заключительная инфекция не проводится £в связи с малой устойчивостью возбудителя], но следует проветрить помещение, провести влажную Уборку с использованием дезинфицирую- и^средств
Мероприятия с кон тактными
1. Выявить всех кон
тактных
2. Установить каоан-
тин на 21 день (каран
тин можно снять при
отсутствии новых
случаев заболевания
элидпаротитом)
3. Установить наблюдение за контактными (термометрия, осмотр области околоушных слюнных желез, слизистых оболочек щек, учет симптомов интоксикации)
Специфическая про филактик а
1- Вакцинация проводится поливалентной вакциной «Тримо-вакс» (против кори,
краснухи, паротита) подкожно
V 12-15 мес, Рблет
Примечание: пои отсутствии полиаа-лентной вакцины можно ввести живую паротитную вакцину п/к
V15Mec, R не проводится
Инфекционные болезни у детей
предотвращение скученности людей, регулярное проветривание помещений, проведение влажной уборки, обучение детей «дисциплине кашля», внедрение в быт правил личной гигиены, использование индивидуальных средств гигиенического ухода, повышение неспецифического иммунитета ребенка путем рационального питания, организации здорового образа жизни, закаливания. Надежным методом защиты является вакци-нопрофилактика против паротитпои инфекции.
 2015-10-14
2015-10-14 510
510








