Основные процедуры ВРТ
- искусственная инсеминация - по последним рекомендациям выведена из списка вспомогательных репродуктивных технологий
- ЭКО
- интраплазматическая инъекция сперматозоидов
- программы криоконсервации гамет, эмбрионов, тканей гонад
- донорские программы
- суррогатное материнство
Искусственная инсеминация (ИИ) может быть проведена различными способами но сейчас применяют только введение в полость матки (внутриматочная инсеминация - синонимы). Может выполняться в естественном менструальном цикле или с применением индукторов суперовуляции. Нельзя применять нативную донорскую сперму для ИИ - запрещено приказом минздрава и законом об охране здоровья - только после криоконсервации и соответствующего карантина. Нативная - от супруга.
- через 24-36 после индуцированной или естественной овуляции
- сперма сдается за 2 часа до процедуры, затем проводится ее обогащение (центрифугирование в градиенте плотности - остаются самые подвижные сперматозоиды, которые вводятся непосредственно в полость матки)
Экстркорпоральное оплодотворение (ЭКО) - базовая программа для всех ВРТ
- Клинический этап: стимуляция суперовуляции, забор яйцеклеток (пункция фолликулов), перенос эмбрионов в полость матки, поддержка лютеиновой фазы цикла.
- Эмбриологический этап: подготовка гамет к оплодотворению, культивирование эмбрионов, определение оптимальной стадии развития эмбриона
Стимуляция суперовуляции
- антиэстрогены - кломифена цитрат - сейчас практически не применяется (иногда в составе комбинированной терапии)
- синтезирован в 1956г, в 1967 году показано его стимулирующее действие на функцию яичников
- механизм действия не до конца понятен - известно о блокирующем действии на уровне эстрогеновых рецепторов в гипоталамо-гипофизарной системе, и по механизму отрицательной обратной связи это действие вызывает выброс гонадотропинов гипофизом, тем самым осуществляя стимулирующим действием на яичники 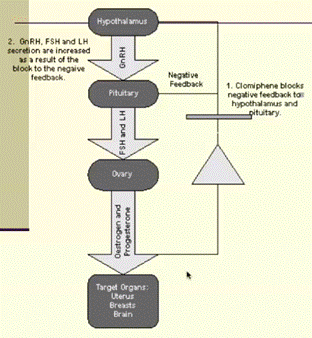
- изолированно применялся на ранних этапах развития ЭКО в течение 5 дней в дозе до 150мг в сутки в течение 5-8 дней, начиная с 2-5 дня цикла
- высокая частота отмены циклов по причине отсутствия адекватной стимуляции и спонтанных пиков ЛГ (преждевременная овуляция)
- схема механизма действия:
- ингибиторы ароматазы (офф лейбл) - анастрозол, летрозол
- блокирование ароматазы прерывает отрицательную обратную связь между эстрадиолом, ФСГ, ЛГ - повышается ЛГ-зависимая продукция андростендиола и ФСГ-зависимая продукция ароматазы. Более мягкий вариант действия на фолликулогенез по сравнению с предыдущей группой
- препараты гонадотропных гормонов - золотой стандарт на данный момент
- 1950 первый препарат, содержащий ЛГ и ФСГ, выделенный из мочи постменопаузальных женщин вышел на рынок - Пергонал
- 1961 - первая беременность в результате стимуляции овуляции Пергоналом
- 1980- создание высокоочищенных препаратов
- 1995 - рекомбинантные препараты ФСГ - фоллитропин альфа
- 1996 - зарегистрирован фоллитропин бета
- синтезированы рекомбинантные ХГЧ и ЛГ
- комбинированный препарат - 150МЕ ФСГ и 75МЕ перговериса
- пролонгированный препарат рекомбинантного ФСГ - корифоллитропин альфа
- аналоги ГнРГ - агонисты и антагонисты
- триггеры овуляции
Шприц-ручки для введения гонадотропинов - иголочка (29G) тоньше, чем инсулиновая игла, можно вводить подкожно самостоятельно. 
Варианты стимуляции в процессе ВРТ:
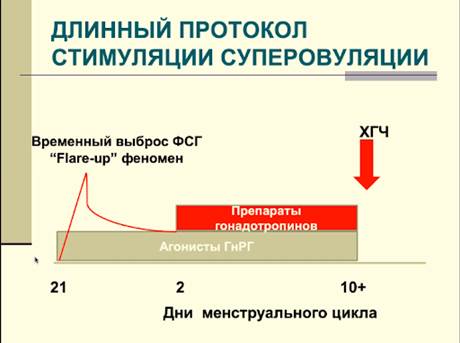
Длинный протокол стимуляции суперовуляции - самый ранний метод
Если просто проводить инъекции гонадотропина, то сразу растет много фолликулов и они растут не одновременно
- в яичнике формируются фолликулы на разной стадии развития - возможна преждевременная овуляция - спонтанный (паразитарный) пик ЛГ
- с 20-21 дня предыдущего цикла в ежедневном режиме применяют агонисты ГнРГ, пациентка в гипогонадотропном состоянии, прием препаратов гонадотропинов на фоне гипогонадотропного состояния - профилактика спонтанных пиков ЛГ и преждевременной овуляции
- Flare-up феномен - при применении агонистов в первый или второй день, оказывается стимулирующие эффект на уровеь гонадотропинов, а после достигается стойкое понижение их уровня, таким образом в вторую фазу предыдущего цикла могут развиваться лютеиновые/фолликулярные кисты из персистирующих фолликулов.
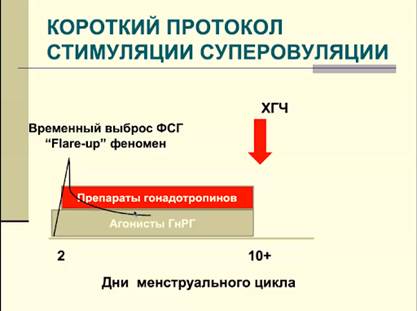
Короткий протокол стимуляции суперовуляции
- у пациентов более старшего возраста - спонтанные овуляции бывают редко
- Flare-up феномен играет вспомогательную роль в стимуляции роста фолликулов
- Все остальное то же самое. Фолликулы растут (минимум 3 шт по 17 мм), потом вводится хорионический гонадотропин, затем проводится пункция.
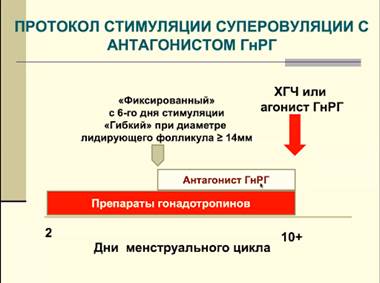
Протокол стимуляции суперовуляции с антагонистом ГнРГ
- более продвинуты в плане ингибирования гонадотропной стимуляции, поэтому применять можно со 2-3 дня
- со 2-3 дня начинается стимуляция гонадотропинами - также предотвращаются спонтанные пики ЛГ и преждевременные овуляции
- фиксированный - с 6 дня стимуляции или гибкий - при диаметре лидирующего фолликула более 14мм - введение антагонистов
- при достижении 17мм и более тремя фолликулами - вводится триггер финального созревания можно делать как ХГЧ, так и ГнРГ. Агонист достоверно предотвращает развитие синдрома гиперстимуляции яичников
Раньше стремились создать универсальный протокол, сейчас - индивидуализированный подход к стимуляции овуляции.
От 10 до 15 - идеальное количество ооцитов, больше - выше риск синдрома гиперстимуляции яичников, меньше - снижается эффективность ЭКО.
Прогнозирование овариального ответа: возраст - определяющий критерий (снижается овариальный резерв с возрастом), число антральных фолликулов, АМГ (биохимическое отражение функции антральных фолликулов), базальный ФСГ, ингибин В (сейчас не относится к предикторам), тестостерон (было показано, что в старшем возрасте уровень тестостерона падает, что может опосредованно говорить об уровне овариального ответа - не относится к предикторам).
*Лучше делать АМГ+ЧАФ, а не АМГ или ЧАФ (может быть разная визуализация + субъективизм врачей инструментальной диагностики, проблемы с забором крови, лабораторией при определении АМГ и тд)
Исходы индукции суперовуляции в зависимости от количества антральных фолликулов:
- менее 5 - бедный ответ, высокая частота отмены цикла
- 5-7 - возможен бедный ответ, требуется высокая доза гонадотропинов - возможно, имеет смысл давать большую дозу
- 8-12 - умеренная частота наступления беременности
- 13-20 - хороший ответ на небольшие дозы ФСГ, умеренный риск СГЯ. Имеет смысл уменьшить стартовую дозу
- более 20 - высокий риск синдрома гиперстимуляции яичников
Антимюллеров гормон
- значение, по которому можно прогнозировать нормальный ответ на стимуляцию более 4 фолликулов с результативностью 98% - 1.26 нг/мл.
- пороговое значение 3.36 нг/мл - прогнозирование синдрома гиперстимуляции яичников с чувствительностью 90% и специфичностью 80%
- можно определить в любой день цикла
- согласно данным аналитического обзора, может быть лучшим предиктором овариального ответ, чем возраст, Е2 и ингибин В, но лучше использовать все-таки несколько критериев

Нормальный овариальный резерв: длинный протокол с агонистами ГнРГ или протокол с антагонистами ГнРГ, стимуляция одним ФСГ, эндогенного ЛГ достаточно для роста фолликулов и стероидогенеза, средние или низкие дозы гонадотропинов - мягкая стимуляция.
Забор яйцеклеток проводятся через 34-36 часов после введения триггера овуляции. Применяется внутривенная анестезия. Пункция фолликулов проводится специальной иглой под контролем УЗИ. Обычно пунктируют все фолликулы диаметром более 1см.


Оптимальный перенос - эмбриону 5 дней, стадия бластоцисты.
При переносе - риск спровоцировать спонтанные сокращения миометрия (эмбрион может выскользнуть из полости матки) - действовать необходимо очень аккуратно. Производится без анестезии при помощи катетеров. Проводник до внутреннего отверстия ШМ, через проводник вводят катетер, содержащий эмбрион, катетер промывают средой из шприца и эмбрион отправляется в матку.

Поддержка лютеиновой фазы цикла ВРТ: множество желтых тел продуцирует надфизиологические концентрации прогестерона в раннюю лютеиновую фазу. Резкий подъем и резкий спад уровня продуцируемого прогестерона (возможна асинхронная продукция прогестерона - отсутствие плато, вырабатывается скачками - неблагоприятный фактор при трансформации миометрия в секреторный вид = снижается рецептивность эндометрия). Использование агонистов ГнРГ приводит к укорочению лютеиновой фазы цикла.
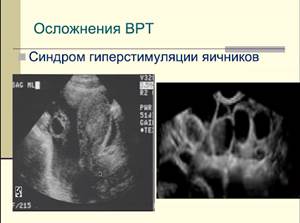
Осложнения ВРТ
- синдром гиперстимуляции яичников - повышенный ХГЧ запускает каскад с вовлечением сосудистого эндотелиального фактора роста. Ранний синдром гиперстимуляции начинается после применения триггера, поздний - при наступлении беременности. Абсолютно ятрогенное состояние. Лечение сложное, симптоматическое - проще предотвратить, чем лечить.
- кровотечение после пункции фолликулов - 0.1-1.3%. Чаще разрыв кист яичника после стимуляции, также апоплексии яичника могут приводить к кровотечению. Главное - не прозевать.
- инфицирование в результате пункции фолликулов- абсцессы яичников - редко
- внематочная беременность
- многоплодная беременность - т.н. запланированное осложнение
Цитоплазматическая инъекция сперматозоида: зрелую яйцеклетку удерживают специальной пипеткой. Единичный сперматозоид удерживается и обездвиживается тонкой и острой полой иглой. Этой же иглой аккуратно прокалывают оболочку яйцеклетки. Сперматозоид вводят в цитоплазму и аккуратно вынимают иглу.
*IMSI - иньекция морфологически селектированного сперматозоида - в широкую практику не вошло, поскольку не было показано значительное повышение эффективности.
Тонкоигольная аспирационная биопсия яичка - ууу жесть какая.
Криоконсервация эмбрионов, гамет: сохранение эмбрионов, не использованных в цикле стимуляция овуляции, выраженная гиперстимуляция, являющаяся противопоказанием к переносу эмбрионов, использование в донорских программах, в целях сохранения репродуктивного потенциала.
Криоконсервация возможна на любой стадии развития эмбриона, но сейчас 5 дневные эмбрионы - бластоцисты замораживают (самые жизнеспособные)
- градиентный программируемый замораживатель
- моментальная криоконсервация в парах жидкого азота - оптимально
Донорство ооцитов. Показания для проведения ЭКО с использованием донорских ооцитов:
- отсутствие ооцитов, обусловленное естественной менопаузой, синдромом преждевременного истощения яичников, состоянием после овариоэктомии, радио- или химиотерапии, а также аномалиями развития (дисгенезия гонад, синдром шерешевского-тернера)
- функциональная неполноценность ооцитов у женщин с наследственными заболеваниями, сцепленными с полом (гемофилия, миодистрофия Дюшена, X-сцепленный ихтиоз, перонеальная амиотрофия Шарко-Мари -Тута)
- неудачные повторные попытки ЭКО при недостаточном ответе яичников на индукцию суперовуляции, неоднократном получении эмбрионов низкого качества, перенос которых не приводит к наступлению беременности.
Программа суррогатного материнства. Показания к суррогатному материнству:
- отсутствие матки - врожденное или приобретенное
- деформация полости или шейки матки при врожденных пороках развития или в результате заболеваний - синехии полости матки, не поддающаяся терапии
- экстрагенитальная или генитальная патология, при которых вынашивание беременности противопоказано или невозможно
- неудачные повторные попытки ЭКО при неоднократном получении эмбрионов высокого качества, перенос которых не приводит к наступлению беременности
К суррогатной матерями могут быть: женщины, добровольно согласившийся на участие в данной программе. требования, предъявляемые к суррогатным матерям: возраст от 20 до 35 лет, наличие собственного здорового ребенка.
Перечень обследований для ЭКО:
- обоим супругам: анализы крови на RW, Ф-50, HBsAg, HCV (документы о ранее проводимом обследовании и лечении) мужу: спермограмма, морфология, MAR-тест
Жене:
- группа крови и резус-фактор
- Клинический анализ крови + свертываемость
- биохимический анализ крови (АЛТ, АСТ, билирубин, сахар, общий белок, мочевина)
- ФСГ, ЛГ, Е2, Test (на 5-7 день цикла), Prol, Prog (на 19-22 день цикла)
- FT4, ТТГ, антитела к ТРО, Тg
- анализ крови на антитела к CMV, tоxо-, краснухе, ВПГ III (IgG, IgM)
- мазки на флору и степень чистоты
- цитологическое исследование мазков шейки матки (PAP)
- посевы на флору, хламидии, микоплазму, уреаплазму
- исследование состояния матки и маточных труб (гистеросальпингография ГСГ, гистероскопия, диагностическая лапароскопия)
- заключение терапевта о состоянии здоровья и возможности вынашивания беременности
- заключение маммолога, заключение генетика
 2020-10-11
2020-10-11 223
223






