Плечевое сплетение (plexus brachialis) формируется из передних ветвей C5 Th1 спинномозговых нервов (рис. 8.3).
Спинномозговые нервы, из которых формируется плечевое сплетение, покидают позвоночный канал через соответствующие межпозвонковые отверстия, проходя между передними и задними межпоперечными мышцами. Передние ветви спинномозговых нервов, соединяясь между собой, сначала образуют 3 ствола (первичных пучка) плечевого сплетения, составляющих его надключичную часть, каждый из которых посредством белых соединительных ветвей соединен со средним или нижним шейными вегетативными узлами.
1. Верхний ствол возникает в результате соединения передних ветвей C5 и С6 спинномозговых нервов.
2. Средний ствол является продолжением передней ветви С7 спинномозгового нерва.
3. Нижний ствол состоит из передних ветвей С8, Th1 и Th2 спинномозговых нервов.
Стволы плечевого сплетения спускаются между передней и средней лестничными мышцами выше и позади подключичной артерии и переходят в подключичную часть плечевого сплетения, располагающуюся в зоне подключичной и подмышечной ямок.
На подключичном уровне каждый из стволов (первичные пучки) плечевого сплетения делится на переднюю и заднюю ветви, из которых образуются 3 пучка (вторичные пучки), составляющих подключичную часть плечевого сплетения и получивших названия в зависимости от их расположения относительно подмышечной артерии (a. axillaris), которую они окружают.
1. Задний пучок образуется путем слияния всех трех задних ветвей стволов надключичной части сплетения. От него начинаются подмышечный и лучевой нервы.
2. Латеральный пучок составляют соединившиеся передние ветви верхнего и частично среднего стволов (C5 C6I, C7). От этого пучка берут начало кожно-мышечный нерв и часть (наружная ножка — C7) срединного нерва.
3. Медиальный пучок является продолжением передней ветви нижнего первичного пучка; из него образуются локтевой нерв, кожные медиальные нервы плеча и предплечья, а также часть срединного нерва (внутренняя ножка — С8), которая соединяется с наружной ножкой (впереди подмышечной артерии), вместе они образуют единый ствол срединного нерва.
Формируемые в плечевом сплетении нервы относятся к нервам шеи, плечевого пояса и руки.
Нервы шеи. В иннервации шеи участвуют короткие мышечные ветви (rr. musculares), иннервирующие глубокие мышцы: межпоперечные мышцы (тт. intertrasversarif); длинную мышцу шеи (т. longus colli), наклоняющую голову в свою сторону, а при сокращении обеих мышц — наклоняющую ее вперед; переднюю, среднюю и заднюю лестничные мышцы (тт. scaleni anterior, medius, posterior), которые при фиксированной грудной клетке наклоняют в свою сторону шейный отдел позвоночника, а при двустороннем сокращении наклоняют его вперед; если же фиксирована шея, то лестничные мышцы, сокращаясь, приподнимают I и II ребра.
Нервы плечевого пояса. Нервы плечевого пояса начинаются от надключичной части плечевого сплетения и являются по функции в основном двигательными.
1. Подключичный нерв (п. subclavius, С5—С6) иннервирует подключичную мышцу (т. subclavius), которая при сокращении смещает ключицу вниз и медиально.
2. Передние грудные нервы (пп. thoracales anteriores, C5—Th1) иннервируют большую и малую грудные мышцы (тт. pectorales major et minor). Сокращение первой из них вызывает приведение и вращение плеча внутрь, сокращение второй — смещение лопатки вперед и вниз.
3. Надлопаточный нерв (п. suprascapular, С5—С6) иннервирует надостную и подостную мышцы (т. supraspinatus et т. infraspinatus); первая способствует
отведению плеча, вторая — вращает его наружу. Чувствительные ветви этого нерва иннервируют плечевой сустав.
4. Подлопаточные нервы (пп. subscapulars, C5—C7) иннервируют подлопаточную мышцу (т. subscapularis), вращающую плечо внутрь, и большую круглую мышцу (т. teres major), которая вращает плечо внутрь (пронация), отводит его назад и приводит к туловищу.
5. Задние нервы грудной клетки (nn, toracaies posteriores): тыльный нерв лопатки (п. dorsalis scapulae) и длинный нерв грудной клетки (п. thoracalis longus, C5—C7) иннервируют мышцы, сокращение которых обеспечивает подвижность лопатки (т. levator scapulae, т. rhomboideus, m. serratus anterior). Последняя из них содействует поднятию руки выше горизонтального уровня. Поражение задних нервов грудной клетки ведет к асимметрии лопаток. При движениях в плечевом суставе характерна крыловидность лопатки на стороне поражения.
6. Грудоспинной нерв (п. thoracodorsal, С7—С8) иннервирует широчайшую мышцу спины (т. latissimus dorsi), которая приводит плечо к туловищу, тянет его назад, к средней линии и вращает внутрь.
Нервы руки. Нервы руки формируются из вторичных пучков плечевого сплетения. Из заднего продольного пучка формируются подкрыльцовый и лучевой нервы, из наружного вторичного пучка — кожно-мышечный нерв и наружная ножка срединного нерва; из вторичного внутреннего пучка — локтевой нерв, внутренняя ножка срединного нерва и медиальные кожные нервы плеча и предплечья.
1. Подмышечный нерв (п. axillaris, C5—C7) — смешанный; иннервирует дельтовидную мышцу (т. deltoideus), которая при сокращении отводит плечо до горизонтального уровня и оттягивает его назад или вперед, а также малую круглую мышцу {т. teres minor), вращающую плечо кнаружи.
Чувствительная ветвь подкрыльцового нерва — верхний наружный кожный нерв плеча (п. cutaneus brachii lateralis superior) — иннервирует кожу над дельтовидной мышцей, а также кожу наружной и отчасти задней поверхности верхней части плеча (рис. 8.4).
При поражении подмышечного нерва рука висит, как плеть, отведение плеча в сторону вперед или назад оказывается невозможным.
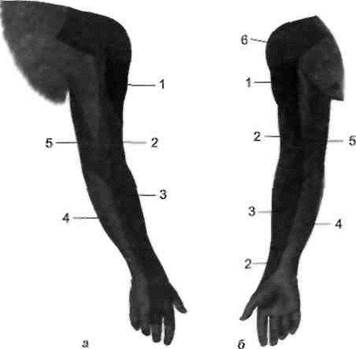 | Рис. 8.4.Иннервация кожи поверхности руки (а — дорсальной, б — вентральной). 1 — подмышечный нерв (его ветвь — наружный кожный нерв плеча); 2 — лучевой нерв (задний кожный нерв плеча и задний кожный нерв предплечья); 3 — кожно-мышечный нерв (наружный кожный нерв предплечья); 4 — внутренний кожный нерв предплечья; 5 — внутренний кожный нерв плеча; 6 — надключичные нервы |
2. Лучевой нерв (п. radialis, С7 отчасти С6, С8, Th1) — смешанный; но преимущественно двигательный, иннервирует главным образом мышцы-разгибатели предплечья — трехглавая мышца плеча (т. triceps brachii) и локтевая мышца (т. apponens), разгибатели кисти и пальцев — длинный и короткий лучевые разгибатели запястья (тт. extensor carpi radialis longus et brevis) и разгибатель пальцев (т. extensor digitorum), супинатор предплечья (т. supinator), плечелучевая мышца (т. brachioradialis), принимающая участие в сгибании и пронации предплечья, а также мышцы, огводящие большой палец кисти (тт. abductor pollicis longus et brevis), короткий и длинный разгибатели большого пальца (тт. extensor pollicis brevis et longus), разгибатель указательного пальца (т. extensor indicis).
Чувствительные волокна лучевого нерва составляют заднюю кожную ветвь плеча (п. cutaneus brachii posteriores), обеспечивающую чувствительность задней поверхности плеча; нижний латеральный кожный нерв плеча (п. cutaneus brachii lateralis inferior), иннервирующий кожу нижней наружной части плеча, и задний кожный нерв предплечья (п. cutaneus antebrachii posterior), определяющий чувствительность задней поверхности предплечья, а также поверхностная ветвь (ramus superficialis), участвующая в иннервации тыльной поверхности кисти, а также задней поверхности I, II и половины III пальцев (рис. 8.4, рис. 8.5).
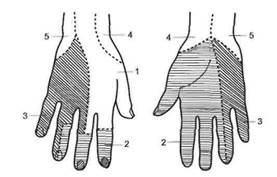 | Рис. 8.5. Иннервация кожи кисти. 1 — лучевой нерв, 2 — срединный нерв; 3 — локтевой нерв; 4 — наружный нерв предплечья (ветвь кожно-мышечного нерва); 5 — внутренний кожный нерв предплечья. |
 |  |
| Рис. 8.6. Свисающая кисть при поражении лучевого нерва. | Рис. 8.7. Тест разведения ладоней и пальцев при поражении правого лучевого нерва. На стороне поражения согнутые пальцы «скользят» по ладони здоровой кисти. |
Характерным признаком поражения лучевого нерва является свисающая кисть, находящаяся в положении пронации (рис. 8.6). Из-за пареза или паралича соответствующих мышц разгибание кисти, пальцев и большого пальца, а также супинация кисти при разогнутом предплечье оказываются невозможны; карпорадиальный надкостничный рефлекс снижен или не вызывается. В случае высокого поражения лучевого нерва нарушено и разгибание предплечья из-за паралича трехглавой мышцы плеча, при этом не вызывается сухожильный рефлекс с трехглавой мышцы плеча.
Если приложить ладони друг к другу, а затем попытаться развести их, то на стороне поражения лучевого нерва пальцы не разгибаются, скользя по ладонной поверхности здоровой кисти (рис. 8.7).
Лучевой нерв весьма уязвим, по частоте травматических поражений он занимает первое место среди всех периферических нервов. Особенно часто повреждение лучевого нерва происходит при переломах плеча. Нередко причиной поражения лучевого нерва оказываются также инфекции или интоксикации, в том числе хроническая интоксикация алкоголем.
3. Мышечно-кожный нерв (п. musculocutaneus, С5—С6) — смешанный; двигательные волокна иннервируют двуглавую мышцу плеча (т. biceps brachii), сгибающую руку в локтевом суставе и супинирующую согнутое предплечье, а также плечевую мышцу (т. brachialis)y участвующую в сгибании предплечья, и клювоплечевую мышцу (т. coracobrachial^^ способствующую поднятию плеча кпереди.
Чувствительные волокна мышечно-кожного нерва формируют его ветвь — наружный кожный нерв предплечья (п. cutaneus antebrachii lateralis), обеспечивающий чувствительность кожи лучевой стороны предплечья до возвышения большого пальца.
При поражении мышечно-кожного нерва нарушается сгибание предплечья. Это выявляется особенно четко при супинированном предплечье, так как сгибание пронированного предплечья возможно за счет иннервируемой лучевым нервом плечелучевой мышцы (т. brachioradialis). Характерно также выпадение сухожильного рефлекса с двуглавой мышцы плеча, поднятие плеча кпереди. Расстройство чувствительности может быть выявлено на наружной стороне предплечья (рис. 8.4).
4. Срединный нерв (п. medianus ) — смешанный; формируется из части волокон медиального и латерального пучка плечевого сплетения. На уровне плеча срединный нерв ветвей не дает. Отходящие от него на предплечье и кисти мышечные ветви (rami musculares) иннервируют круглый пронатор (т. pronator teres), пронирующий предплечье и способствующий его сгибанию. Лучевой сгибатель запястья (т. flexor carpi radialis) наряду со сгибанием запястья отводит кисть в лучевую сторону и участвует в сгибании предплечья. Длинная ладонная мышца (т. palmaris longus) натягивает ладонный апоневроз и участвует в сгибании кисти и предплечья. Поверхностный сгибатель пальцев (т. digitorum superficialis) сгибает средние фаланги II—V пальцев, участвует в сгибании кисти. В верхней трети предплечья от срединного нерва отходит ладонная ветвь срединного нерва (ramus palmaris п. mediant). Она проходит впереди межкостной перегородки между длинным сгибателем большого пальца и глубоким сгибателем пальцев и иннервирует длинный сгибатель большого пальца (т. flexor pollicis longus), сгибающий ногтевую фалангу большого пальца; часть глубокого сгибателя пальцев (т. flexor digitorum profundus), сгибающую ногтевую и средние фаланги II—III пальцев и кисть; квадратный пронатор (т. pronator quadratus), пронирующий предплечье и кисть.
На уровне запястья срединный нерв делится на 3 общих ладонных пальцевых нерва (пп. digitaks palmares communes) и отходящие от них собственные ладонные пальцевые нервы (пп. digitaks palmares proprii). Они иннервируют короткую мышцу, отводящую большой палец (т. abductor pollicis brevis), мышцу, противопоставляющую большой палец кисти (т. opponens policis), короткий сгибатель большого пальца (т. flexor pollicis brevis) и I—11 червеобразные мышцы (mm. lumbricales).
Чувствительные волокна срединного нерва иннервируют кожу в области лучезапястного сустава (переднюю его поверхность), возвышения большого пальца (тенара), I, И, III пальцев и лучевой стороны IV пальца, а также тыльной поверхности средней и дистальной фаланг II и III пальцев (рис. 8.5).
Для поражения срединного нерва характерно нарушение возможности противопоставления большого пальца остальным, при этом мышцы возвышения большого пальца со временем атрофируются. Большой палец в таких случаях оказывается в одной плоскости с остальными. В итоге ладонь приобретает типичную для поражения срединного нерва форму, известную как «обезьянья кисть» (рис. 8.8а). Если срединный нерв поражен на уровне плеча, возникает расстройство всех функций, зависящих от его состояния.
Для выявления нарушенных функций срединного нерва могут быть проведены следующие тесты: а) при попытке сжать кисть в кулак I, II и отчасти III пальцы остаются разогнутыми (рис. 8.86); если ладонь прижата к столу, то царапающее движение ногтем указательного пальца не удается; в) для удержания полоски бумаги между большим и указательным пальцами из-за невозможности сгибания большого пальца больной приводит выпрямленный большой палец к указательному — тест большого пальца.
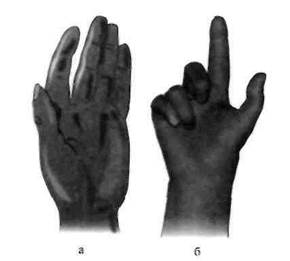 | Рис. 8.8.Поражение срединного нерва. а — «обезьянья кисть»; б — при сжатии кисти в кулак I и II пальцы не сгибаются. |
В связи с тем что в составе срединного нерва имеется большое количество вегетативных волокон, при его поражении обычно бывают выраженными трофические нарушения и чаще, чем при поражении любого другого нерва, развивается каузалгия, проявляющаяся в форме резкой, жгучей, разлитой боли.
5. Локтевой нерв (п. ulnaris, C8—Th1) — смешанный; начинается он в подмышечной ямке от медиального пучка плечевого сплетения, спускается параллельно подмышечной, а затем плечевой артерии и направляется к внутреннему мыщелку плечевой кости и на уровне дистальной части плеча проходит по борозде локтевого нерва (sulcus nervi ulnaris). В верхней трети предплечья от локтевого нерва отходят ветви к следующим мышцам: локтевому сгибателю кисти (т. flexor carpi ulnaris), сгибающей и приводящей кисти; медиальной части глубокого сгибателя пальцев (т. flexor digitorum profundus), сгибающей ногтевую фалангу IV и V пальцев. В средней трети предплечья от локтевого нерва отходит кожная ладонная ветвь (ramus cutaneus palmaris), иннервирующая кожу медиальной стороны ладони в области возвышения мизинца (гипотенар).
На границе между средней и нижней третью предплечья от локтевого нерва отделяются тыльная ветвь кисти (ramus dorsalis manus) и ладонная ветвь кисти (ramus volaris manus). Первая из этих ветвей чувствительная, она выходит на тыл кисти, где разветвляется на тыльные нервы пальцев (пп. digitales dorsales), которые оканчиваются в коже тыльной поверхности V и IV пальцев и локтевой стороны III пальца, при этом нерв V пальца достигает его ногтевой фаланги, а остальные доходят только до средних фаланг. Вторая ветвь — смешанная; двигательная ее часть направляется на ладонную поверхность кисти и на уровне гороховидной кости делится на поверхностную и глубокую ветви. Поверхностная ветвь иннервирует короткую ладонную мышцу, которая подтягивает кожу к ладонному апоневрозу, в дальнейшем она делится на общие и собственные ладонные пальцевые нервы (пп. digitales pa/mares communis et proprii). Общий пальцевой нерв иннервирует ладонную поверхность IV пальца и медиальную сторону его средней и конечной фаланг, а также тыльную сторону ногтевой фаланги V пальца. Глубокая ветвь проникает в глубь ладони, направляется к лучевой стороне кисти и иннервирует следующие мышцы: мышцу, приводящую большой палеи (т. adductor policis), приводящую V палец (т. abductor digiti minim f), сгибающую основную фалангу V пальца, мышцу, противопоставляющую V палец (т. opponens digiti minimi) — она приводит мизинец к срединной линии кисти и противопоставляет его; глубокую головку короткого сгибателя большого пальца (т. flexor pollicis brevis); червеобразные мышцы (тт. lumbricales), мышцы, сгибающие основные и разгибающие среднюю и ногтевую фаланги II и IV пальцев; ладонные и тыльные межкостные мышцы (тт. interossei palmales et dorsales), сгибающие основные фаланги и одновременно разгибающие другие фаланги II—V пальцев, а также отводящие II и IV пальцы от среднего (III) пальца и приводящие II, IV и V пальцы к среднему.
Чувствительные волокна локтевого нерва иннервируют кожу локтевого края кисти, тыльной поверхности V и отчасти IV пальцев и ладонной поверхности V, IV и отчасти III пальцев (рис. 8.4, 8.5).
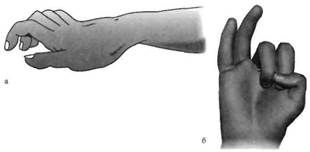
В случаях поражения локтевого нерва вследствие развивающейся атрофии межкостных мышц, а также переразгибания основных и сгибания остальных фаланг пальцев формируется когтеобразная кисть, напоминающая птичью лапу (рис. 8.9а).
Для выявления признаков поражения локтевого нерва могут быть проведены следующие тесты: а) при попытке сжать кисть в кулак V, IV и отчасти III пальцы сгибаются недостаточно (рис. 8.96); б) не удаются царапающие движения ногтем мизинца при плотно прижатой к столу ладони; в) если ладонь лежит на столе, то разведение и сближение пальцев не удаются; г) больной не может удержать полоску бумаги между указательным и выпрямленным большим пальцами. Для удержания ее больному нужно резко согнуть концевую фалангу большого пальца (рис. 8.10).
6. Кожный внутренний нерв плеча (п. cutaneus brachii medialis, C8—Th1 — чувствительный, отходит от медиального пучка плечевого сплетения, на уровне подмышечной ямки имеет связи с наружными кожными ветвями (rr. cutani laterales) II и III грудных нервов (пп. thoracales) и иннервирует кожу медиальной поверхности плеча до локтевого сустава (рис. 8.4).
 Правая Левая Правая Левая |  |
| Рис. 8.9. Признаки поражения локтевого нерва: когтеобразная кисть (а), при сжатии кисти в кулак V и IV пальцы не сгибаются (б). | Рнс. 8.10. Тест большого пальца. |
В правой кисти прижатие полоски бумаги возможно только выпрямленным большим пальцем за счет его приводящей мышцы, иннервируемой локтевым нервом (признак поражения срединного нерва). Слева прижатие полоски бумаги осуществляется за счет иннервируемой срединным нервом длинной мышцы, сгибающей большой палец (признак поражения локтевого нерва).
7. Кожный внутренний нерв предплечья (п. cutaneus antebrachii medialis, C8-7h2 ) — чувствительный, отходит от медиального пучка плечевого сплетения, в подмышечной ямке располагается рядом с локтевым нервом, спускается по плечу в медиальной борозде его двуглавой мышцы, иннервирует кожу внутренней поверхности предплечья (рис. 8.4).
Синдромы поражения плечевого сплетения. Наряду с изолированным поражением отдельных нервов, выходящих из плечевого сплетения, возможно поражение самого сплетения. Поражение сплетения называется плексопатией.
Этиологическими факторами поражения плечевого сплетения являются огнестрельные ранения над- и подключичной областей, перелом ключицы, I ребра, периоститы I ребра, вывих плечевой кости. Иногда сплетение поражается вследствие его перерастяжения, при быстром и сильном отведении руки назад. Повреждение сплетения возможно также в положении, когда голова повернута в противоположную сторону, а рука заложена за голову. Плечевая плексопатия может наблюдаться у новорожденных в связи с травматическим поражением во время осложненных родов. Поражение плечевого сплетения может быть обусловлено и ношением тяжестей на плечах, на спине, особенно при обшей интоксикации алкоголем, свинцом и пр. Причиной сдавливания сплетения могут быть аневризма подключичной артерии, добавочные шейные ребра, гематомы, абсцессы и опухоли над- и подключичной области.
Тотальная плечевая плексопатия ведет к вялому параличу всех мышц плечевого пояса и руки, при этом может сохраняться только способность «приподнимать надплечья» за счет сохранившейся функции трапециевидной мышцы, иннервируемой добавочным черепным нервом и задними ветвями шейных и грудных нервов.
В соответствии с анатомическим строением плечевого сплетения различаются синдромы поражения его стволов (первичных пучков) и пучков (вторичных пучков).
Синдромы поражения стволов (первичных пучков) плечевого сплетения возникают при поражении надключичной его части, при этом можно выделить синдромы поражения верхнего, среднего и нижнего стволов.
I. Синдром поражения верхнего ствола плечевого сплетения (так называемая верхняя плечевая плексопатия Эрба-Дюшенна> возникает при поражении (чаше травматическом) передних ветвей V и VI шейных спинномозговых нервов или части сплетения, в которой эти нервы соединяются, образуя после прохождения между лестничными мышцами верхний ствол. Это место расположено на 2—4 см выше ключицы, приблизительно на ширину пальца позади от грудино-ключично-сосцевидной мышцы и называется надключичной точкой Эрба.
Верхняя плечевая плексопатия Эрба-Дюшенна характеризуется сочетанием признаков поражения подмышечного нерва, длинного грудного нерва, передних грудных нервов, подлопаточного нерва, тыльного нерва лопатки, мышеч-но-кожного и части лучевого нерва. Характерны паралич мышц надплечья и проксимальных отделов руки (дельтовидной, двуглавой, плечевой, плечелуче-вой мышц и супинатора), нарушены отведение плеча, сгибание и супинация предплечья. В результате рука свисает как плеть, приведена и пронирована, больной не может поднять руку, поднести ее кисть ко рту. Если пассивно супинировать руку, то она тотчас опять повернется внутрь. Не вызываются рефлекс с двуглавой мышцы и лучезапястный (карпорадиальный) рефлекс, при этом обычно возникает гипалгезия по корешковому типу на наружной стороне плеча и предплечья в зоне дерматомов Cv—CVI. При пальпации выявляется болезненность в области надключичной точки Эрба. Через несколько недель после поражения сплетения появляется нарастающая гипотрофия парализованных мышц.
Плечевая плексопатия Эрба—Дюшенна чаше возникает при травмах, возможна, в частности, при падении на вытянутую вперед руку, может быть следствием компрессии сплетения при длительном пребывании с заведенными под голову руками. Иногда он появляется у новорожденных при патологических родах.
2. Синдром поражения среднего ствола плечевого сплетения возникает при поражении передней ветви VII шейного спинномозгового нерва. В таком случае характерны нарушения разгибания плеча, кисти и пальцев. Однако трехглавая мышца плеча, разгибатель большого пальца и длинная отводящая мышца большого пальца оказываются пораженными не полностью, так как наряду с волокнами VII шейного спинномозгового нерва в иннервации их участвуют и волокна, пришедшие в сплетение по передним ветвям V и VI шейных спинномозговых нервов. Это обстоятельство является важным признаком при проведении дифференциальной диагностики синдрома поражения среднего ствола плечевого сплетения и избирательного поражения лучевого нерва. Не вызываются рефлекс с сухожилия трехглавой мышцы и лучезапястный (карпорадиальный) рефлекс. Чувствительные нарушения ограничиваются узкой полосой гипалгезии на тыльной поверхности предплечья и лучевой части тыльной поверхности кисти.
3. Синдром поражения нижнего ствола плечевого сплетения (нижняя плечевая плексопатия Дежерин—Клюмпке) возникает при поражении нервных волокон, поступающих в сплетение по VIII шейному и I грудному спинномозговым нервам, при этом характерны признаки поражения локтевого нерва и кожных внутренних нервов плеча и предплечья, а также части срединного нерва (его внутренней ножки). В связи с этим при параличе Дежерин—Клюмке возникает паралич или парез мышц главным образом дистальной части руки. Страдает преимущественно ульнарная часть предплечья и кисти, где выявляются нарушения чувствительности, вазомоторные расстройства. Невозможны или затруднены разгибание и отведение большого пальца вследствие пареза короткого разгибателя большого пальца и мышцы, отводящей большой палец, иннервируемых лучевым нервом, так как импульсы, идущие к этим мышцам, проходят через волокна, входящие в состав VIII шейного и I грудного спинномозговых нервов и нижнего ствола плечевого сплетения. Чувствительность на руке нарушается на медиальной стороне плеча, предплечья и кисти. Если одновременно с поражением плечевого сплетения страдают и белые соединительные ветви, идущие к звездчатому узлу (ganglion stellatum), то возможны проявления синдрома Горнера (сужение зрачка, глазной щели и легкий эноф-тальм. В отличие от комбинированного паралича срединного и локтевого нервов функция мышц, иннервируемых наружной ножкой срединного нерва, при синдроме нижнего ствола плечевого сплетения сохранена.
Паралич Дежерин-Клюмке чаше возникает вследствие травматического поражения плечевого сплетения, но может быть и следствием сдавливания его шейным ребром или опухолью Панкоста.
Синдромы поражения пучков (вторичных пучков) плечевого сплетения возникают при патологических процессах и ранениях в подключичной области и в свою очередь подразделяются на латеральный, медиальный и задний пучковые синдромы. Эти синдромы практически соответствуют клинике сочетанно-го поражения периферических нервов, формирующихся из соответствующих пучков плечевого сплетения. Синдром латерального пучка проявляется нарушением функций мышечно-кожного нерва и верхней ножки срединного нерва, для синдрома заднего пучка характерно нарушение функций подкрыльцо-вого и лучевого нерва, а синдром медиального пучка выражается нарушением функций локтевого нерва, медиальной ножки срединного нерва, медиальных кожных нервов плеча и предплечья. При поражении двух или трех (всех) пучков плечевого сплетения возникает соответствующая суммация клинических признаков, характерных для синдромов, при которых пострадавшими оказываются отдельные его пучки.
 2015-10-16
2015-10-16 19983
19983
