Оснащение: два пустых баллона из-под аэрозольного лекарственного средства, баллончик-ингалятор лекарственным препаратом.
| Этапы | Обоснования |
| Подготовка к манипуляции | |
| 1. Объяснить цель и ход предстоящей работы. | Соблюдение права пациента на информированность. |
| 2. Получить согласие пациента на процедуру. | Соблюдение прав пациента. |
| 3. Прочитать название лекарственного средства. | |
| 4. Вымыть руки. | Соблюдение личной гигиены. |
| Выполнение манипуляции. | |
| 1. Помочь пациенту сесть. | Обеспечение комфорта пациента. |
| 2. Дать пациенту и взять себе по пустому баллону. | Необходимое условие для проведения манипуляции. Обеспечение безопасности. |
| 3. Продемонстрировать пациенту выполнение процедуры, используя пустой баллончик: а) снять с ингалятора защитный колпачок; б) перевернуть баллончик с аэрозолем вверх дном и встряхнуть его; в) слегка запрокинуть голову, склонить её к правому плечу; г) прижать пальцем правое крыло носа к перегородке; д) сделать глубокий выдох через рот; е) ввести кончик мундштука в левую половину носа; ж) сделать глубокий выдох через нос и одновременно нажать на дно баллончика; з) извлечь мундштук ингалятора из носа, задержать дыхание на 5-10 сек; и) сделать свободный выдох; при ингаляции в правую половину носа склонить голову к левому плечу и прижать к носовой перегородке левое крыло носа. | |
| 4. Предложить пациенту самостоятельно выполнить процедуру вначале с пустым, затем с действующим ингалятором в вашем присутствии. | |
| 5. Убедиться, что пациент правильно выполняет все действия. | |
| Завершение манипуляции. | |
| 1. Обработать мундштук ингалятора, промыв его водой с мылом и вытерев насухо. Обучить пациента. | |
| 2. Закрыть защитным колпачком ингалятор м убрать его. | |
| 3. Вымыть и осушить руки. | Соблюдение личной гигиены. |
Приложение №4
Лечение большинства заболеваний дыхательных путей – начиная от бронхита, заканчивая астмой – осуществимо при помощи ингаляционной терапии. Можно сказать, что это самый эффективный метод на сегодняшний день.
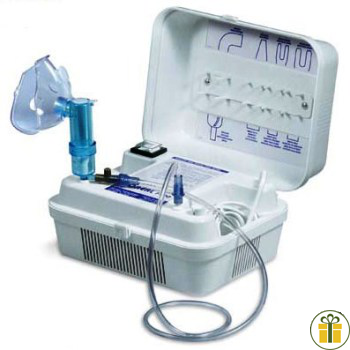
Компрессорные ингаляторы (небулайзеры)
С помощью компрессорных ингаляторов (небулайзеров) является возможность распыления практически любой лекарственной формулы.
- препараты, расширяющие бронхи, т.н. бронходилятаторы: Саламол, Беродуал, Беротек, Вентолин;
- противоаллергические препараты, стабилизаторы мембран тучных клеток, т.н. кромоны: Кромогексал Небулы;
- препараты, разжижающие мокроту и улучшающие отхаркивание, т.н. мукорегуляторы и муколитики: Амбробене, Амброгексал, Флуимуцил, Лазолван;
- антибиотики: Флуимуцил-антибиотик;
- гормональные препараты многостороннего действиям, прежде всего противовоспалительного и противоотечного, т.н. глюкокортикоиды: Пульмикорт (суспензия для небулайзеров);
- щелочные и солевые растворы: 0,9-процентный физиологический раствор и минеральная вода «Боржоми».
ЗАПРЕЩЕНО применять следующие лекарственные формы с компрессорными ингаляторами:
- растворы и суспензии с взвешенными частицами, отварами, настойками и настоями трав;
- лекарства с эфирными маслами.
Преимущества компрессорных ингаляторов (небулайзеров):
- способность распылять практически любые препараты для ингаляции;
- возможность изменять размеры лекарственных частиц;
- отсутствие расходных материалов;
- высокий ресурс эксплуатации.
Принцип действия компрессорных небулайзеров
При работе компрессора в компрессорных небулайзерах в отверстие в камере с лекарством подается воздух, при помощи которого и образуется аэрозольный поток и раствор начинает распыляться. Возможно два принципа работы данного вида ингаляторов: постоянный выход аэрозоли, или прерывание выхода потока с помощь клапана, в таком случае запуск может осуществляться кнопкой
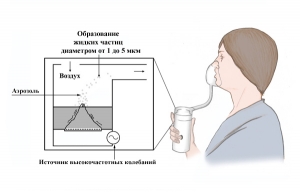
Ультразвуковые небулайзеры
Отдать предпочтение ультразвуковому ингалятору целесообразно тогда, когда зоной воздействия препарата являются мелкие бронхи, а лекарство имеет форму соляного раствора. Для ингаляции можно использовать также отвары лекарственных трав, минеральную воду, эфирные масла.
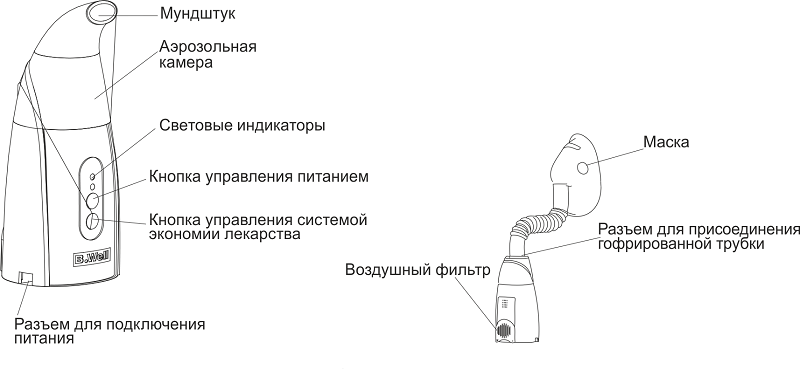
Основные преимущества и недостатки ультразвуковых небулайзеров.
Ультразвуковые небулайзеры «производят» аэрозольное облако, которое состоит из микроскопических частиц ингалируемого раствора. Они распыляют раствор за счёт высокочастотных (ультразвуковых) колебаний мембраны. Средний размер аэрозольных частиц составляет 4-5 мкм. Процент аэрозоля, который попадает непосредственно на слизистую дыхательных путей превышает 90%.
Преимущества: компактны, бесшумны, не требуют замены небулизационных камер, оснащены аккумуляторами. Лечебная концентрация препарата в аэрозоли достигается в течение нескольких минут, облако аэрозоля прохладное, в отличие от парового ингалятора. Дают возможность проводить ингаляции ребёнку во время сна или игр. За 10-15 мин (время процедуры) способны полностью обработать всю поверхность воспаленных дыхательных путей.

Недостатки: необходимость покупки расходных материалов: чашек для лекарств.
Основные характеристики небулайзеров (ингаляторов):
1. Размер и однородность частиц лекарственных средств в небулайзерах.
Размер частиц влияет на то, в каком именно отделе дыхательного тракта они осядут. Наиболее мелкие частицы способны проникнуть максимально глубоко:
– от 5 до 10 мкм – в глотке, гортани и трахее;
– от 1 до 5 мкм – в нижних дыхательных путях;
– от 0,5 до 1 мкм – в альвеолах.
Диаметр частиц в 2-7 мкм считается оптимальным для попадания в дыхательные пути. Наилучший лечебный эффект дают частицы менее 5 мкм. Данная характеристика имеет принципиальное значение, если небулайзер используется для лечения бронхиальной астмы или ХОБЛ обструктивного бронхита. Использование ингаляторов с мелкими частицами позволяет избежать:
• снижения эффективности лечения;
• всасывания препарата в кровь при оседании аэрозоля в полости рта.
2. Скорость распыления.
Комфорт ингаляции обусловлен скоростью распыления, реализованной в небулайзере (ингаляторе). Особенно актуальным является данный показатель, если речь идёт о детях. Чем выше скорость – тем меньше времени необходимо тратить на ингаляцию. Быстрая ингаляция поможет избежать формирования отрицательного отношения у детей к этому процессу.
3. Виды камер (для компрессорных ингаляторов):
• конвекционные камеры с постоянным выходом аэрозоля (актуальны для детей младшего возраста, так как у них ещё недостаточная сила вдоха для активизации работы клапанов);
• камеры, активируемые вдохом (на выдохе образуется меньше аэрозоля, что позволяет значительно экономить лекарство);
• камеры, активируемые вдохом, и оборудованные клапанным прерывателем потока.
Выбор камеры имеет значение при использовании дорогостоящих лекарств. Небулайзеры (ингаляторы), активируемые вдохом пациента и снабженные клапанным прерывателем потока на фазе выдоха, обеспечивают максимальную эффективность терапии.
4. Требования к компрессору.
Обращайте внимание на такие параметры компрессора небулайзера, как размер, вес, шум при работе, простота использования.
5. Возможность полноценной гигиенической обработки в домашних условиях.
В процессе применения небулайзера составные части прибора загрязняются патогенными микроорганизмами: бактериями, вирусами и грибками. Для того, чтобы полноценно очистить ингалятор для последующих ингаляций необходимо проводить дезинфекцию масок, мундштука и распылителя. Оптимальный способ дезинфекции в домашних условиях – кипячение. Если в выбранной вами модели ингалятора возможность кипятить важные составляющие части не реализована, предлагаем вашему вниманию альтернативный вариант абсолютно безопасной дезинфекции с помощью препарата «Дезавид в дорогу». Обработанные «Дезавидом» части небулайзера через 5 минут готовы к применению (смывание и дополнительная обработка не требуется).
Преимущество ингаляционной терапии перед другими методами заключается в более быстром всасывании лекарственных препаратов, увеличении активной поверхности лекарственного вещества, депонировании его в подслизистом слое (богатом кровеносными и лимфатическими сосудами), создании высоких концентраций лекарственных веществ непосредственно в очаге поражения. Кроме того, минуя печень, лекарственные вещества в неизмененном виде действуют при заболеваниях верхних дыхательных путей и легких более эффективно, чем при их пероральном применении.
В медицине аэрозоли подразделяют по размерам частиц на высоко-, средне- и низкодисперсные. Чем мельче частицы аэрозоля, тем дольше они остаются в потоке вдыхаемого воздуха и тем глубже проникают в дыхательные пути. Частицы диаметром 8-10 мкм обычно оседают в полости рта, 5-8 мкм — в глотке и гортани, 3-5 мкм — в трахее и бронхах, 1-3 мкм — в бронхиолах, 0,5-2 мкм — в альвеолах.
Механизм распространения аэрозоля в дыхательных путях следующий. В процессе распыления частицы приобретают скорость. Крупные частицы одновременно двигаются и быстро оседают под действием силы тяжести на стенках верхних дыхательных путей. Мелкие частицы гораздо быстрее тормозятся сопротивлением воздуха, скорость их движения снижается, они как бы зависают в потоке вдыхаемого воздуха и движутся с этим потоком, медленно оседая под действием силы тяжести. Скорость движения воздуха в верхних дыхательных путях выше, что препятствует оседанию мелких частиц. Лишь попав в нижние отделы бронхов, поток воздуха замедляется и становится ламинарным, что способствует оседанию мелких частиц. Медленный глубокий вдох и задержка дыхания в конце вдоха увеличивают массу аэрозоля, оседающего на стенках мелких бронхов и альвеол.
При заболеваниях верхних дыхательных путей воспалительный процесс развивается в слизистой оболочке. Именно здесь происходит адгезия (прилипание) патогенных микроорганизмов, их размножение, что является пусковым механизмом развития воспалительной реакции. Вначале возникает острый процесс, который длится в среднем около 1-2 недель. Если лечение недостаточно эффективно, воспалительный процесс переходит в подострый период, в дальнейшем может развиться и хроническая форма воспаления. В зависимости от органа, где наиболее выражены воспалительные изменения слизистой оболочки, и длительности заболевания оно протекает в форме острого или хронического ринита, фарингита, ларингита, трахеита, иногда распространяется на 2-3 отдела.
В клинической оториноларингологии аэрозоли как высокоэффективные средства могут использоваться как в качестве монотерапии, так и в комбинации с другими терапевтическими методами. Для сокращения сроков лечения острых и хронических ринитов, фарингитов, тонзиллитов, ларингитов, острых респираторных заболеваний и острых респираторных вирусных инфекций верхних дыхательных путей ингаляционная терапия все чаще назначается в комбинации с другими методами. Местное применение лекарственных средств в форме ингаляций широко используется и в фониатрической практике для лечения различных заболеваний голосового аппарата, проведения медикаментозной терапии после хирургических вмешательств на гортани и верхних отделах трахеи. При этом препарат воздействует не только на гортань и голосовые складки, но и на другие отделы верхних и нижних дыхательных путей. Это позволяет при правильном выборе лекарства проводить комплексное лечение не только нарушений голосового аппарата, но и всего респираторного тракта.
С помощью ингаляторов можно вводить антибиотики, антигистаминные, бронхорасширяющие и противовоспалительные препараты, био-стимуляторы. Применяют также антисептические, вяжущие, муколитические, гормональные, противогрибковые средства, биологически активные вещества как минерального (гумизоль, пеллоидин), так и растительного происхождения (сок каланхоэ, подорожника, экстракты шиповника, ромашки, кора дуба и другие).
Масляные ингаляции при острых и хронических воспалительных заболеваниях верхних дыхательных путей назначают в виде монотерапии или дополнительных процедур после тепловлажных, щелочных ингаляций или вдыхания протеолитических ферментов, оказывающих незначительное местное раздражающее действие. В этих случаях масляные ингаляции назначают с целью создания на слизистой оболочке тонкого защитного и смягчающего слоя. Продолжительность масляных ингаляций составляет в среднем 5-8 минут.
Ингаляции антибиотиков рекомендуют после определения чувствительности к ним микрофлоры и отсутствия индивидуальной повышенной чувствительности. Однако у врача поликлиники часто нет возможности быстро провести лабораторную диагностику и правильно определить природу инфекции: вирусную, бактериальную или смешанную. Поэтому чаще проводят эмпирическую терапию, учитывая, что риниты, фарингиты, тонзиллиты, ларингиты имеют вирусную этиологию, а синуситы — бактериальную природу. Однако бывают и исключения. В частности, ангина может быть вызвана патогенным стрептококком. Кроме того, следует помнить и о резко меняющейся структуре возбудителей инфекций верхних дыхательных путей и об их возрастающей резистентности ко многим давно используемым во врачебной практике антибиотикам и химиопрепаратам.
При проведении ингаляционной терапии необходимо соблюдать определенную последовательность использования лекарственных веществ. Наличие большого количества мокроты, корок на поверхности слизистой оболочки препятствует всасыванию ингалируемых веществ. В связи с этим лечение надо начинать с разжижающих слизь и отхаркивающих средств. И лишь после этого рекомендуют аэрозоли лекарственных препаратов с последующим ингалированием (через 20-30 минут) растительных масел (шиповника, облепихи, ретинола, оливкового и других), если у пациента возникает ощущение дискомфорта в горле. Не останавливаясь детально на симптоматике, клинической картине и классификации этих заболеваний, приведем лишь основные принципы лечения с помощью ингаляционного введения тех или иных средств.
Аэрозолетерапия хронического бронхита наиболее эффективна при обратимой бронхиальной обструкции, когда превалируют бронхиолоспазм, воспалительный отек, инфильтрация слизистой и подслизистой оболочек бронхов, обтурация дыхательных путей слизью вследствие нарушения ее экспекторации, и менее эффективна при необратимой бронхиальной обструкции со стенозом и облитерацией бронхов вследствие выраженной эмфиземы легких и трахеобронхиальной дискинезии.
Бронхиальная астма — весьма распространенное заболевание, основой лечения данной патологии также является ингаляционная аэрозолетерапия.
Аэрозолетерапию при туберкулезе легких и бронхов стали применять с тех пор, как появились водорастворимые противотуберкулезные препараты, но широкого распространения этот метод не нашел из-за несовершенства ингаляционной аппаратуры и частых аллергических реакций на химиопрепараты. Лишь в последние годы он вновь привлек внимание медицинской общественности. Ингаляционная терапия при туберкулезе легких проводится как дополнительная на фоне базисной химиотерапии, а при наличии туберкулеза бронхов аэрозолетерапия становится, по существу, главной целенаправленной терапией этой патологии.
 2015-05-12
2015-05-12 5228
5228
