1. Обонятельный нерв
2. Зрительный нерв
4. Блоковый нерв
5. Отводящий нерв
6. Тройничный нерв
7. Лицевой нерв
8. Слуховой и вестибулярный нервы
10. Блуждающий нерв
11. Добавочный нерв
12. Подъязычныйнерв
Среди 12 пар черепных нервов имеются нервы только чувствительные (I, II, VIII) или только двигательные (III, IV, VI, XI, XII) и нервы смешанные (V, VII, IX, X). В составе ряда нервов проходят вегетативные волокна (III, V, VII, IX, X). Рассмотрим симптомы поражения отдельных черепных нервов.
I пара — обонятельный нерв
Односторонний очаг поражения в обонятельном корковом анализаторе не даст выпадения обоняния, но при развитии, например, опухоли вгиппокамповой извилине иногда наблюдаются обонятельные галлюцинации, которые могут быть аурой развертывающегося вслед за ним судорожного эпилептического припадка.
При аносмии (выпадение обоняния) в первую очередь нужно исключить заболевание слизистой оболочки носа как наиболее частую причину потери обоняния. Односторонняя аносмия может наблюдаться при опухоли лобной доли, придавливающей к основанию черепа обонятельную луковицу и обонятельный тракт.
Хотя обоняние у человека по сравнению с животными не играет значительной роли, все же на его базе можно создавать стойкие условные рефлексы, и при выпадении ведущих органов чувств обоняние может в какой-то степени их компенсировать.
Обоняние исследуется при помощи набора склянок с ароматическими веществами (гвоздичное масло, сосновый экстракт, камфора, эвкалипт, духи и др.), но не резко раздражающими слизистую оболочку носа (как нашатырный спирт, уксусная кислота) во избежание одновременного действиям на окончания тройничного нерва.
II пара — зрительный нерв
В состав зрительного нерва входят волокна от внутреннего и наружного отделов сетчатки и от желтого пятна (макула), которое является местом наиболее ясного зрения и состоит из одних колбочек. Волокна, которые идут от желтого пятна, образуют макулярный пучок зрительного нерва.
Волокна зрительного нерва, войдя через отверстие из глазницы в череп, располагаются на основании мозга и здесь впереди турецкого седла подвергаются перекресту, образуя хиазму (зрительный перекрёст). Перекрест этот неполный: в нем принимают участие лишь волокна, идущие от внутренних (носовых) половин сетчаток, волокна же от наружных, или височных, половин проходят хиазму неперекрещенными. Часть волокон макулярного пучка участвуют в перекрёсте. Зрительный путь от сетчатки до перекрёста носит название зрительного нерва, а за перекрёстом — зрительного тракта. В результате упомянутой особенности перекреста зрительных нервов в каждом зрительном тракте идут волокна не от одного глаза, как в зрительном нерве, а от одноименных левых или правых половин сетчаток обоих глаз (рис. 1, 2).
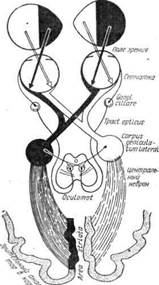 Рис. 1. Схема зрительных путей
Рис. 1. Схема зрительных путей
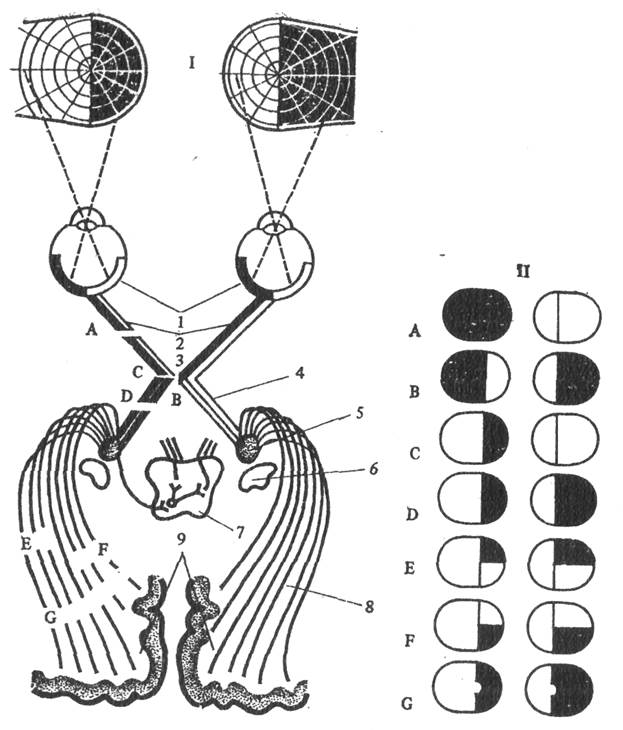 Рис. 2. Схема зрительного анализатора и полей зрения при его поражении:
Рис. 2. Схема зрительного анализатора и полей зрения при его поражении:
І — зрительные пути; 1 — сетчатка; 2 — зрительные нервы; 3—хиазма; 4 — зрительный тракт; 5 — латеральное коленчатое тело; 6 — подушка зрительного бугра; 7 — верхние холмики среднего мозга; 8 — зрительная лучистость; 9 — затылочные доли;
II — поля зрения при поражении разных отделов зрительного анализатора: А — слепота при поражении лево--го зрительного нерва; В — битемпоральная гемианопсия; С — левосторонняя назальная гемианопсия при поражении левого угла хиазмы; D — правосторонняя гемианопсия при поражении левого зрительного тракта; Е, F — правосторонняя верхне- и нижнеквадрантная гемианопсия при поражении наружного или внутреннего отдела зрительной лучистости; G — правосторонняя гомонимная гемианопсия с сохранением центрального зрения при поражении коркового центра зрительного анализатора левой затылочной доли.
Нужно учесть, что преломляющие среды глаза (хрусталик, стекловидное тело) проецируют на сетчатку обратное изображение видимого, а это значит, что предметы правого поля зрения воспринимаются левыми половинами сетчатки и далее зрительные импульсы передаются по левому зрительному тракту.
Полем зрения называется тот участок пространства, который видит неподвижный глаз. Различают центральное поле зрения, наружную, или нисочную, и внутреннюю, или носовую, половины поля зрения.
Для определения поля зрения у больного можно пользоваться следующим приемом. Врач садится против больного и предлагает ему закрыть или завязать один глаз, например левый, а другим глазом смотреть неподвижно в левый глаз врача. Врач, закрыв свой правый глаз, ведет издали, попеременно со всех сторон, палец между собой и больным по направлению к центру поля зрения. Если больной отмечает появление пальца одновременно с врачом, то поле зрения у него можно считать нормальным.
Для более точного определения полей зрения применяют прибор, называемый периметром. Принцип обследования тот же, но вместо пальца передвигается бумажный квадратик по металлической дуге, где отмечаются границы поля зрения в градусах, нанесенных на дуге. В норме границы для белого цвета следующие: наружу 90°, внутрь 60°, кверху 60°, книзу 70°.
В случае половинного выпадения полей зрения, что носит название половинной слепоты, или гемианопсии (подробности см. ниже), и невозможности обследовать больного приведенными методами можно прибегнуть к более простому, хотя и менее точному приему: больному предлагают пальцем показать середину палки или протянутой поперек веревки; при наличии гемианопсии больной делит пополам не всю длину, а только 3/4, так как примерно 1/4 палки выпадает из поля зрения со стороны гемианопсии. Обнаружить гемианопсию поможет и выпадение мигательного рефлекса со слепой стороны поля зрения (неожиданное поднесение руки к глазу исследуемого в нормальных условиях вызывает моргание).
При полном перерыве проводимости зрительного нерва наступает слепота соответствующего глаза (амавроз) с выпадением прямой, но с сохранением содружественной реакции на свет зрачка этого глаза. Понижение зрения называется амблиопией.
При поражении только части волокон может отмечаться выпадение отдельных участков поля зрения (скотома) или концентрическое сужение поля зрения.
При разрушении всей хиазмы будет наблюдаться полная двусторонняя слепота.
При опухоли гипофиза,в случаях гидроцефалии с увеличением III желудка могут быть повреждены лишь внутренние, перекрещивающиеся, волокна зрительных нервов, которые проводят импульсы от внутренних, носовых половин сетчаток обоих глаз. В этом случае выпадут наружные, или височные, половины поля зрения, т. е. наступит так называемая битемпоральная гемианопсия. Она будет разноименной, так как в одном глазу выпадает правая половина, в другом — левая половина поля зрения.
При аневризмах сонных артерий (по сторонам турецкого седла) встречается (правда, крайне редко) перерыв проводимости по волокнам, не принимающим участия в перекресте, и тогда выпадают внутренние, или носовые, половины полей зрения, что дает тоже разноименную, но уже биназальную гемианопсию.
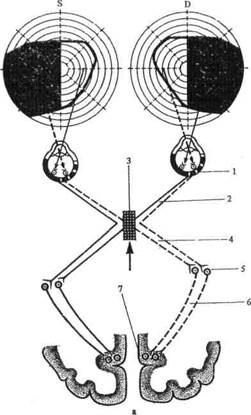
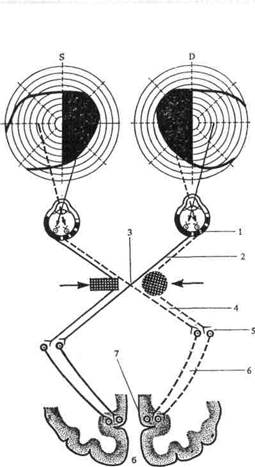
Рис. 3. Гетеронимная гемианопсия:
а — битемпоральная; б — биназальная; 1 — сетчатка; 2 — зрительный нерв; 3— хиазма; 4 — зрительный тракт; 5 — клетки латерального коленчатого тела; 6 — зрительная лучистость; 7 — клетки коркового центра зрения. Стрелками показано расположение патологического очага.
Практически значительно чаще встречаются одноименные, право- или левосторонние гемианопсии, которые возникают при поражении зрительного тракта, наружного коленчатого тела, задних отделов внутренней капсулы, пучка Грасьоле (зрительная лучистость). При поражении левых зрительных путей будет правосторонняя гемианопсия, правых — левосторонняя гемианопсия.
Ввиду того, что все волокна от центрального (макулярного) отдела сетчатки поступают в оба полушария, при поражении пучка Грасьоле остается сохраненным центральное поле зрения и больной может не замечать своей гемианопсии (рис. 4).
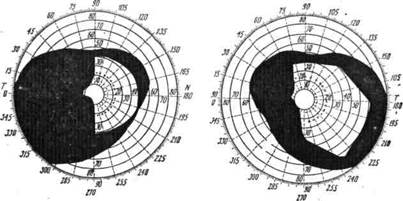
Рис. 4. Поле зрения при левосторонней корковой гемианопсии. Сохранность популярного зрения (макулярная выемка).
При поражении зрительного тракта или первичного зрительного центра больной ясно ощущает свою половинную слепоту, а картина поля зрения носит характер резко обрезанного половинного типа (рис. 5).
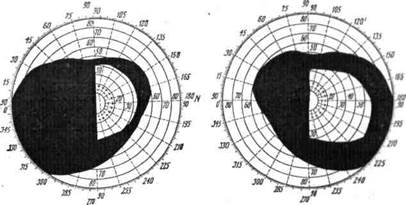
Рис. 5. Поле зрения при поражении правого зрительного тракта; выпадение всей левой половины поля зрения (вертикальная линия раздела).
Нужно, однако, помнить, что ощущение или отсутствие ощущения половинной слепоты не всегда является надежным признаком в дифференциальной диагностике между корковой (рис. 6 б) и трактусной (рис. 6, а) гемианопсией, так как и при корковой одноименной гемианопсии может встречаться вертикальная линия раздела без макулярной выемки и, значит, половинная слепота больным будет ощущаться. В диагностике может помочь отсутствие (поражен зрительный тракт) или сохранность (поражен пучок Грасьоле) реакции зрачка на свет при направлении пучка света с помощью щелевой лампы на «слепую» половину сетчатки.
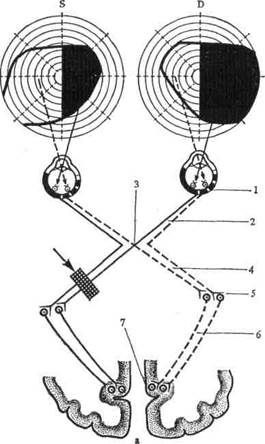
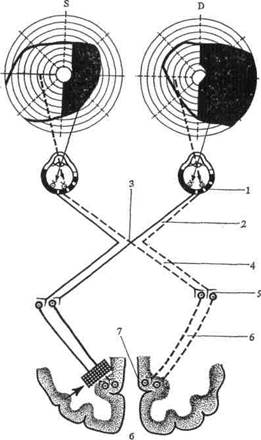
Рис. 6. Гомонимная (правосторонняя) гемианопсия (темные участки — выпавшие поля зрения): а— правосторонняя трактусовая гемианопсия; б — правосторонняя центральная гемианопсия; 1 — сетчатка; 2 — зрительный нерв; 3— хиазма; 4 — зрительный тракт; 5 — клетки латерального коленчатого тела; 6 — зрительная лучистость; 7 — клетки коркового центра зрения. Стрелками показано расположение патологического очага.
При поражении части волокон в пучке Грасьоле (что наблюдается при опухолях, абсцессах височной доли), а также одной верхней или одной нижней губы шпорной борозды отмечается выпадение четверти поля зрения — так называемая квадрантная гемианопсия (рис. 7, 8).
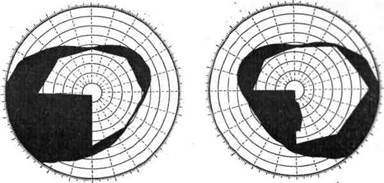
Рис. 7. Левосторонняя нижняя квадратная гемианопсия.
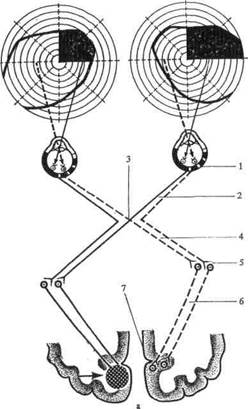
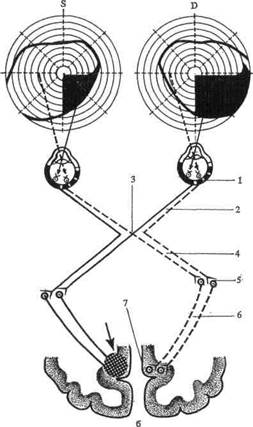
Рис. 8. Квадрантная правосторонняя гемианопсия:
а— верхнеквадрантная (очаг в области язычной извилины); б — нижнеквадрантная (очаг в клине): 1 — сетчатка; 2 — зрительный нерв; 3— хиазма; 4 — зрительный тракт; 5 — клетки латерального коленчатого тела; 6 — зрительная лучистость; 7 — клетки коркового центра зрения. Стрелками показано расположение патологического очага.
При двустороннем повреждении передних отделов 17-го поля возникает двусторонняя гемианопсия, при которой выпадают периферические отделы поля зрения и сохраняется только центральное зрение, т. е. остается так называемое телескопическое (трубчатое) поле зрения.
Раздражение зрительных корковых областей обусловливает фотопсию в виде светящихся точек, искр, перемещающихся линий, что является нередко аурой развивающегося вслед за этим припадка фокальной эпилепсии. Иногда бывают более сложные зрительные галлюцинации и метаморфопсии, т. е. искажение зрения, когда, все предметы воспринимаются как имеющие неправильную форму, люди кажутся изуродованными, ходящими вверх ногами, и т. п.
При поражении 18-го и 19-го полей страдает зрительное познавание, узнавание виденного, т. е. имеет место так называемая зрительная агнозия.
Большое диагностическое значение имеет исследование глазного дна при помощи офтальмоскопа (рис. 9). Явления венозного застоя с отеком и нечеткостью границ соска зрительного нерва, с кровоизлиянием (застойный сосок) часто встречаются при опухолях головного мозга или гидроцефалии (рис. 10).
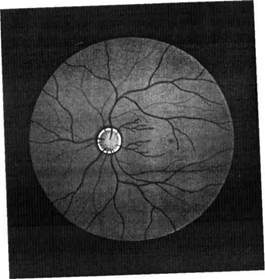
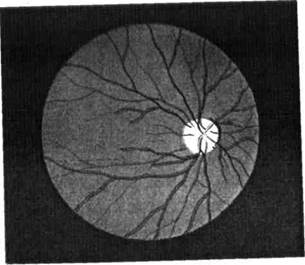
Рис. 9. Нормальное глазное дно Рис. 10. Застойный сосок зрительного нерва
Гиперемия (покраснение) и стушёванность границ сосков с расширением артерий отмечаются при инфекционных заболеваниях нервной системы и указывают при снижении остроты зрения на неврит зрительного нерва (рис. 11).
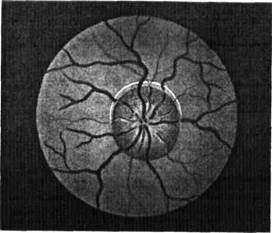
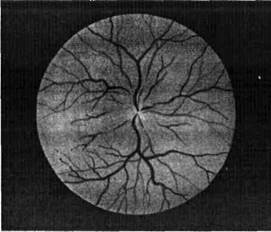
Рис. 11. Неврит зрительного нерва. Рис. 12. Атрофия зрительного нерва (серая).
Побледнение соска с сужением его артерий – характерная картина при первичной серой атрофии, которая встречается при сухотке спинного мозга и получила свое название по соответствующей окраске соска зрительного нерва. Вторичная атрофия развивается после застоя или неврита, приводя к слепоте (рис. 12). Характерный для глазного дна при гипертонической болезни «феномен перекреста», или симптом Гунна – Салюса, возникает за счет вдавления артерии в месте ее перекреста с расширенной веной.
III пара — глазодвигательный нерв, IV пара — блоковый нерв, VI пара — отводящий нерв – группа глазодвигательных нервов, ведающих движениями глазных яблок во всех направлениях
Все три нерва выходят из черепа и попадают в глазницу через верхнюю глазничную щель. Здесь рядом с ними проходят глазничная ветвь тройничного нерва и глазная артерия с оплетающими ее симпатическими волокнами.
При поражении всех волокон глазодвигательного нерва отмечается следующая картина: глаз закрыт (рис. 13), но если приподнять веко, то видно, что он отведен наружу (за счет функции отводящего нерва), и в результате расходящегося косоглазия появится двоение в глазах — диплопия. Движения глазного яблока внутрь, вверх невозможны, а вниз ограничены (рис. 14). Зрачок расширен, отсутствует прямая и содружественная реакция его на свет. Имеется паралич аккомодации, в силу чего страдает зрение этого глаза на близкие расстояния.
 | 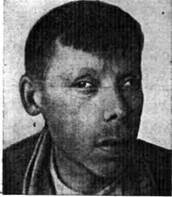 |
| Рис. 13. Поражение правого глазодвигательного нерва | Рис. 14. Расходящееся косоглазие при поражении левого глазодвигательного нерва (больной отвел глаза вправо) |
Может наблюдаться избирательное поражение ядер или волокон глазодвигательного нерва, т. е. лишь ограничение подвижности глазного яблока вверх, вниз и внутрь, и незначительный птоз (опущение) века или ограничение движения глазом в одну из этих трех сторон или всего лишь птоз века.
При обнаружении легкого птоза века не нужно спешить с диагнозом. Если зрачки нормальны, это может быть миастения. Легкий птоз с одновременным расширением (мидриазом) зрачка — бесспорный симптом поражения волокон глазодвигательного нерва или части его ядра. Но легкий птоз века с сужением (миозом) зрачка, а иногда с некоторым западением глазного яблока (энофтальм) наблюдается при поражении шейного симпатического нерва, верхнего или нижнего шейного узла, цилиоспинального центра в боковых рогах VIII шейного и I грудного сегментов спинного мозга. Весь этот симптомокомплекс носит название синдрома Горнера (Клода Бернара — Горнера).
Он может наблюдаться при ранениях шеи, флегмонах и других процессах на шее, при процессах в верхушке легкого, поражении спинного мозга. Он обусловлен выпадением функции гладких мышц, иннервируемых пораженными симпатическими волокнами: мышцы, поддерживающей веко, мышцы, расширяющей зрачок, и мышцы позади глазного яблока. Часто выявляются и другие симптомы: наблюдается покраснение, потепление, в дальнейшем цианоз, похолодание и некоторая сухость соответствующей половины лица. В нормальных условиях закапывание в слизистую оболочку глаза 2-3 капель 5% раствора кокаина вызывает расширение зрачка вследствие раздражения симпатических волокон, иннервирующих мышцу, расширяющую зрачок. При параличе шейного симпатического нерва эта нормальная реакция зрачка на кокаин отсутствует. Неравномерность зрачков (анизокория) наблюдается, таким образом, и при поражении глазодвигательного нерва (паралитический мидриаз), и при поражении шейного отдела симпатического нерва (паралитический миоз).
Анизокория может быть результатом и местного заболевания или травмы глаза, о чем не следует забывать, особенно при наличии деформации зрачка. Из заболеваний центральной нервной системы анизокория особенно характерна для сифилиса мозга. При сухотке спинного мозга и прогрессивном параличе одновременно с анизокорией очень часто отсутствует реакция зрачков на свет при сохраненной аккомодации и конвергенции. Объясняется этот симптом, по-видимому, повреждением в месте переключения волокон первичных зрительных центров (верхних бугров четверохолмия) на ядро глазодвигательного нерва. При паркинсонизме (хроническая стадия эпидемического энцефалита) может наблюдаться сохраненная реакция зрачков на свет и отсутствие их сужения при конвергенции и аккомодации (из-за ригидности мышц конвергенция не удается).
При исследовании реакции зрачка на конвергенцию больному предлагают смотреть на приближаемый к его носу палец. Одновременно происходит и аккомодация (для исследования реакции зрачка на изолированную аккомодацию больному закрывают рукой один глаз и предлагают посмотреть другим глазом сначала вдаль, а затем на страницу развернутой перед ним книги). И при конвергенции, и при аккомодации зрачки будут суживаться. Реакцию зрачка на свет исследуют в каждом глазу отдельно. Закрыв обеими руками оба глаза бального, снимают поочередно то ту, то другую руку, наблюдая при этом за зрачком. Можно пользоваться карманным фонариком или каким-нибудь другим источником света, освещая каждый глаз отдельно.
Поражение только наружных мышц глаза называется наружной офтальмоплегией, только внутренних мышц — внутренней офтальмоплегией. При полном одновременном поражении глазодвигательного, блокового и отводящего нервов будет полная офтальмоплегия: глаз стоит неподвижно, по средней линии, нереагирующий зрачок максимально расширен, веко опущено.
Когда глазодвигательный нерв поражается в районе ножки мозга, нередко в патологический процесс вовлекается и расположенный по соседству с нервом пирамидный путь, что дает картину альтернирующей гемиплегии Вебера: поражение глазодвигательного нерва на стороне очага игемиплегия на противоположной стороне. Этот синдром, пожалуй, чаще всего встречается при базальном сифилитическом менингите.
При изолированном поражении блокового нерва, что бывает крайне редко, характерно двоение в глазах лишь при смотрении себе под ноги, например, когда больной сходит вниз по лестнице. Это объясняется параличом верхней косой мышцы глаза, которая поворачивает глазное яблоко наружу и вниз. Волокна блокового нерва, выйдя из ядра на уровне нижних бугров четверохолмия, направляются кверху, обходят сильвиев водопровод и выходят не на основании, а дорсально перекрещиваясь в переднем мозговом парусе.
VI пара — отводящий нерв
Отводящий нерв иннервирует лишь одну мышцу глазного яблока — наружную прямую. При поражении ее глаз подтягивается к носу и наблюдается сходящееся косоглазие (рис. 15).

Рис. 15. Паралич обеих отводящих мышц глаза. Сходящееся косоглазие
Ядро отводящего нерва расположено в задних отделах варолиева моста под дном IV желудочка. Выходит отводящий нерв на основание мозга между варолиевым мостом и продолговатым мозгом, пронизывая на своем пути в мосту волокна пирамидного пути.
Ввиду того, что отводящий нерв от места своего выхода из моста до глазницы тянется почти через все основание мозга, он нередко поражается при переломах основания черепа.
Как моносимптом может наблюдаться выпадение функции одного отводящего нерва при старческом артериосклерозе, видимо, за счет поражения периневральных сосудов. Если одновременно с волокнами отводящего нерва страдает и пирамидный путь, то наблюдается картина альтернирующей гемиплегии: на стороне очага глаз отведен внутрь, на стороне, противоположной очагу, отмечается гемиплегия.
Несколько иной бывает картина в том случае, когда поражается не отводящий нерв, а его ядро, расположенное в задних отделах варолиева моста (на границе с продолговатым мозгом). При этом к параличу наружной прямой мышцы глаза присоединяется паралич взора, т. е. оба глаза перестают двигаться в сторону парализованной мышцы, и, значит, отведены в противоположную сторону. Характер паралича взора определяется по той стороне, в которую не двигаются глаза: если глаза у больного отведены вправо и не двигаются влево, то говорят о левостороннем параличе взора.Мы всегда двигаем содружественно обоими глазными яблоками, т. е. происходит движение взора (несколько иного характера акт конвергенции). Это обеспечивается ассоциативными связями между ядрами III, IV и VI нервами в системе заднего продольного пучка.
Основной областью, связанной с движением взора, являются задние отделы второй лобной извилины, т. е. двигательный анализатор взора, или «корковый центр взора». Эта область нередко попадает в очаг поражения при корковых кровоизлияниях. Так как корковый центр взора связан с мостовым центром перекрестно, то при поражении его, т. е. коркового центра, паралич взора будет в противоположную сторону. Так, при поражении левой лобной извилины будет правосторонний паралич взора (глаза не двигаются вправо иотведены влево). Если же пострадает и передняя центральная извилина, то будет одновременно и правосторонняя гемиплегия.
| При корковом очаге сторона гемиплегии совпадает со стороной паралича взора, т. е. при правосторонней гемиплегии имеется и паралич взора вправо, значит, глаза отведены (от парализованных конечностей). | При мостовом очаге паралич взора альтернирует с гемиплегией; следовательно, при правосторонней гемиплегии наблюдается паралич взора влево и глаза повернуты вправо (в сторону парализованных конечностей). |
Во время эпилептического припадка (чаще при джексоновской эпилепсии) при тонико-клонических судорогах глазных мышц и головы как голова, так и глаза отводятся в сторону, противоположную очагу коркового раздражения, в сторону судорожно подергивающихся руки и ноги. Так, припадок будет начинаться с медленного поворота головы и глаз вправо с последующим подергиванием правых конечностей.
V пара — тройничный нерв
Это смешанный нерв, передающий не только чувствительные раздражения с кожи лица, слизистых оболочек полости рта, носа, глаз, но и двигательные импульсы к жевательной мускулатуре.
Невралгия тройничного нерва. Болезнь с выраженным болевым синдромом и рецидивирующим течением. Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий. Основной признак болезни – приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже – минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам слизистой оболочки ротовой полости десен. Поэтому у больных может развиться навязчивый страх и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа. В межприступный период можно обнаружить гиперестезию взоне пораженной ветви иболезненность в точке ее выхода. При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
VII пара – лицевой нерв
Невропатия (неврит) лицевого нерва встречается чаще поражений других черепных нервов. Причиной заболевания может быть переохлаждение, инфекция, травма, воспаление уха или мозговых оболочек, опухоли основания черепа. Поскольку ствол лицевого нерва проходит по узкому костному каналу, и конечные ветви его расположены поверхностно, то нерв легко травмируется, а при воспалительных процессах развивается отек тканей, что приводит к сдавлению нерва и питающих его сосудов. Болезнь развивается остро или подостро.
 |  |  |
| Рис. 16. Неврит правого лицевого нерва | Рис. 17. Паралич мимической мускулатуры слева. Асимметрия в покое | Рис. 18. Вид больного с парезом лицевого нерва |
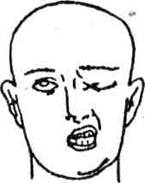
1) периферический паралич лицевого нерва характеризуется асимметрией лица – лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается («заячий» глаз – лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Больной не может оскалить зубы, надуть щеки, свистнуть, зажмурить глаз, нахмурить брови. Асимметрия видна и в покойном состоянии (рис. 16, 17, 18). Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
2) при центральном параличе лицевого нерва глаз закрывается полностью и лоб наморщивается хорошо (иногда отмечается легкая слабость при зажмуривании глаза и при наморщивании лба), но зубы с этой стороны оскалить не удается и рот перекашивается в здоровую сторону; наблюдаются только сглаженность носогубной складки и опущение угла рта.
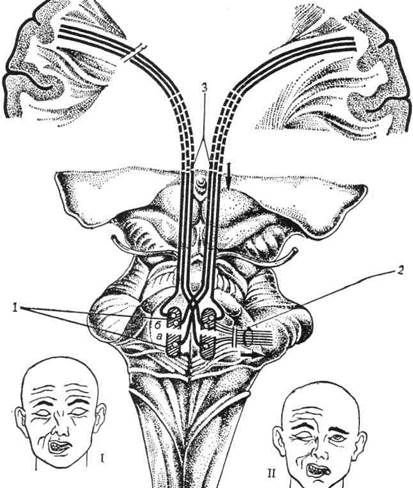
Рис. 19. Центральный (I) и периферический (ІІ) параличи лицевого нерва
Осложнением неврита может быть стойкая контрактура пораженных мышц и тонический спазм мышц – лицевой гемиспазм. Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
VIII пара нервов слагается из двух самостоятельных чувствительных нервов — слухового и вестибулярного
Вестибулярный нерв проводит раздражения от рецепторов полукружных каналов и от рецепторов отолитового прибора. Истинно слуховой нерв начинается в улитке лабиринта.
Односторонняя глухота возможна лишь при поражении периферического аппарата слуха, самого слухового нерва или его ядер. При одностороннем поражении латеральной петли, первичного слухового центра или коркового слухового анализатора ощутимых расстройств слуха не наблюдается в силу двусторонней связи ядер слухового нерва с корой головного мозга.
Помимо неврита слухового нерва, который встречается не так уж редко, причиной глухоты может явиться опухоль мосто-мозжечкового угла.
Острота слуха определяется отдельно с каждой стороны. Практически, если больной улавливает шепотную речь на расстоянии 7 м, его слух можно считать нормальным. Для более тонкого исследования слуха пользуются набором камертонов, обычно в 128 (C1), 512 (С2) и 2048 (С3) колебаний в секунду.
Выпадение низких тонов указывает на поражение звукопроводящего аппарата (среднее ухо), тогда как при заболевании звуковоспринимающего (нервного) аппарата нарушается преимущественно восприятие высоких тонов. Решить вопрос, где пострадал слух — в звукопроводящем или звуковоспринимающем аппарате, помогает исследование камертоном, основанное на том принципе, что звук слышен не только через воздух, но в более слабой степени и через кость. Поэтому, если установить ножку звучащего камертона на голове исследуемого и по окончании восприятия последним звука поднести камертон к его уху, в норме будет вновь восприниматься звучание камертона. Этот прием исследования называется опытом Ринне. В данном примере, когда восприятие звука через воздух дольше восприятия его через кость, результат опыта считается положительным, что условно обозначается как «Ринне +» (положительный). Если же звук камертона слышен дольше через кость, то результат опыта обозначается как «Ринне –» (отрицательный). Лучшее восприятие звука через кость показывает, что звукопроводящий аппарат поврежден, тогда как звуковоспринимающии аппарат сохранен.
С той же целью применяется и опыт Вебера. Если исследуемому приставить к темени или ко лбу (по средней линии) ножку звучащего камертона (низкого звука), то при неповрежденном слуховом аппарате, а также при нервной глухоте звук будет проводиться одинаково в обе стороны. При заболевании среднего уха звук камертона яснее ощущается на больной стороне, как говорят, звук латерирует в глухое ухо. В демонстративности этого приема можно убедиться на себе, если, поставив звучащий камертон на темя, заткнуть одно ухо пальцем, т. е. выключить звукопроводящий аппарат. Звук будет латерировать в выключенное ухо.
К расстройствам слуха, помимо полной глухоты, относятся также его снижение, симптомы раздражения в виде ощущения шума, свиста, гудения, треска и т. п. извращения. Помимо грубых органических повреждений, причиной глухоты может быть торможение в слуховых корковых анализаторах при сверхсильных раздражениях, например при разрыве снаряда. В таких случаях глухота часто сопровождается потерей речи, т. е. немотой (мутизм), что вместе обозначается как глухонемота (сурдомутизм). При очаге раздражения (например, растущей опухоли) в районе коркового слухового анализатора в височной доле наблюдаются слуховые иллюзии и галлюцинации.
Вестибулярные симптомы наблюдаются при заболеваниях внутреннего уха, самого вестибулярного нерва, его ядер и коры мозга височной области. Вестибулярный аппарат, отолитовый прибор и мозжечок тесно связаны друг с другом как анатомически, так и функционально. Вот почему поражение этих отделов дает в какой-то мере сходную симптоматику. В основном это: головокружение, очень часто приковывающее больного к постели и сопровождающееся рвотой; расстройство равновесия и координации движений, причем в случаях поражения одного вестибулярного аппарата мимопопадание отмечается с обеих сторон в отличие от поражений мозжечка, когда выпадение функции его полушария дает нарушение координации только на соименной стороне тела; нистагм, причём раздражение вестибулярного аппарата приводит к нистагму в ту же сторону, его выключение — к нистагму в противоположную сторону.
IX пара — языкоглоточный нерв
Это смешанный нерв, слагающийся из двигательных, чувствительных, вкусовых и секреторных волокон.
Невралгия языкоглоточного нерва встречается чаще у пожилых людей. Причинами являются атеросклероз, опухоли, рубцы. Характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
При поражении языкоглоточного нерва выпадает восприятие вкуса на задней трети одноименной стороны языка, несколько расстраивается глотание и отмечается анестезия слизистой оболочки верхней половины глотки.
При раздражении языкоглоточного нерва (и верхнего гортанного) боль отдает в ухо, миндалину, язык, иногда от его корня до кончика. При язве на языке перерезка языкоглоточного нерва способствует ее эпителизации.
Нужно думать, что в ряде случаев глоссальгий (боль в языке), которые часто рассматриваются как психогенные заболевания, как своеобразный невроз языка, характеризующийся зудом, покалыванием, жжением, болями в различных отделах языка и его сухостью, в действительности возникают в результате раздражения чувствительных и вегетативных волокон языкоглоточного нерва, на которые и следует воздействовать лечебными средствами. Глоссальгия может наблюдаться при остеохондрозе С3 позвонка, так как третий шейный корешок имеет связи с заканчивающимися здесь нисходящими корешками языкоглоточного и блуждающего нервов.
Ощущение постороннего тела во рту («симптом волоса»), наблюдаемое при интоксикации этилированным бензином (тетраэтилсвинцом — ТЭС), не дающее больному покоя, по-видимому, тоже связано с раздражением токсином чувствительных волокон тройничного и языко-глоточного нервов, тем более что в клинический синдром этого отравления вхо-дит, помимо ряда мозжечковых симптомов, и дизартрия.
X пара — блуждающий нерв
Этот нерв также является смешанным.
При одностороннем поражении двигательной части блуждающего нерва наблюдается свисание мягкого неба на стороне поражения, отставание или его неподвижность на этой половине при произнесении звука «а»; вследствие паралича голосовой связки на стороне поражения голос становится хриплым.
Если процесс локализуется в половине продолговатого мозга, может наблюдаться альтернирующая гемиплегия, при которой на одной стороне будут выше отмеченные симптомы, а на другой — паралич руки и ноги.
При двустороннем параличе мягкого неба вода и жидкая пища вытекает через нос, голос принимает носовой, гнусавый оттенок, а поражение мышц надгортанника вызывает поперхивание во время еды.
Односторонняя полная неподвижность гортани с неподвижным («трупным») стоянием голосовой связки обусловлена при патологических процессах в средостении поражением нижнего гортанного нерва, ветви возвратного нерва, отходящего от нижних отделов блуждающего нерва.
При процессе, в к оторый вовлекаются чувствительные ветви блуждающего нерва, например при раке гортани, помимо анестезии слизистой оболочки гортани, может наблюдаться иррадиирующая боль в ухе.
При раздражении ядер блуждающего нерва может наблюдаться назойливая икота.
XI пара — добавочный нерв
Это чисто двигательный нерв, хотя на протяжении пути нерва к нему подходят также чувствительные волокна от блуждающего нерва и от шейных нервов.
При поражении ядра, корешков или ствола XI нерва развивается атрофия грудино-ключично-сосцевидной мышцы и верхнего отдела трапециевидной; затруднен поворот головы в здоровую сторону; плечо на больной стороне опущено; лопатка нижним своим углом отходит от позвоночника наружу и вверх; ограничено поднимание руки выше горизонтальной линии. Тоническая судорога мышц, иннервируемых XI нервом, дает картину «кривошеи», клоническая — подергивания головы в противоположную сторону, иногда с одновременным подниманием плеча (один из типов тикозных подергиваний). Двусторонняя клоническая судорога обусловливает кивательные движения головы.
XII пара — подъязычный нерв
Иннервирует как мышцы самого языка, так и мышцы, двигающие язык вперед и в стороны.
Поражение ядра или ствола подъязычного нерва сопровождается развитием периферического паралича или пареза соответствующей половины языка. Мышцы языка дряблы, распластаны, атрофируются, поверхность его становится неровной, морщинистой.
При ядерном поражении появляются фибриллярные подергивания. При высовывании язык отклоняется в сторону паралича, что происходит за счет превалирования мышцы, выталкивающей язык вперед, здоровой стороны.
Если имеется двустороннее поражение, то язык неподвижно лежит на дне рта.
При одностороннем поражении корковоядерных волокон отмечается нарушение функции подъязычного нерва противоположной стороны, так как ядро его связано только с противоположным полушарием мозга. Вот почему гемиплегия обычно сопровождается отклонением языка в сторону парализованных конечностей.
Если при гемиплегии язык отклоняется в здоровую сторону, а мышцы его атрофичны, то имеется в виду альтернирующий паралич с локализацией процесса в половине продолговатого мозга у выхода подъязычного нерва (паралич Джексона).
 2015-05-05
2015-05-05 8324
8324