Уход за больными с заболеваниями и травмами органов брюшной полости.
Часть 2
Кишечная непроходимость. Под кишечной непроходимостью понимают нарушение или полное прекращение продвижения кишечного содержимого по кишечнику. Различают динамическую и механическую непроходимость кишечника.
При динамической непроходимости нарушается двигательная функция кишок, причем она может быть ослаблена до полного прекращения перистальтики (паралитическая форма) или резко усилена до спазма кишечника (спастическая форма). Механическая непроходимость имеет очень много форм, однако принципиально все эти формы делятся на две большие группы: странгуляционную и обтураци-онную кишечную непроходимость.
Странгуляционная непроходимость кишечника — наиболее опасный вид кишечной непроходимости. Закупорка просвета кишки сопровождается сдавлением сосудов и нервов брыжейки, что приводит к нарушению кровообращения и быстрому омертвению участка кишки. Странгуляционная непроходимость кишечника наблюдается при ущемленных грыжах, завороте кишечника, образовании кишечных узлов и т. д.
Обтурационная кишечная непроходимость является наиболее легкой формой кишечной непроходимости, так как закупорка просвета кишки происходит без сдавления ее брыжейки. К этой форме непроходимости относятся все виды закупорки кишки инородным телом, опухолью и т. д.
Инвагинация кишок является как бы промежуточной формой кишечной непроходимости между странгуляционной и обтурационной. Происходит внедрение одного участка кишки в другой, являющейся его продолжением. Наиболее часто внедряется тонкая кишка в толстую в области слепой кишки. Возможно внедрение тонкой кишки в тонкую, толстой — в толстую. Причиной инвагинации служат неправильная перистальтика, заболевания кишечника. При инвагинации происходит не только закупорка (обтурация) кишки, но и сдавление (странгуляция) сосудов брыжейки с нарушением кровообращения и дальнейшим омертвением инвагинированного участка кишки.
Кишечная непроходимость может обусловливаться и тромбозом мезентериальных сосудов. Причиной тромбоза могут быть травма, повышенная свертываемость крови, воспалительные заболевания кишечника. При тромбозе мезентериальных сосудов нарушается кровоснабжение соответствующего участка кишечника, а впоследствии развиваются омертвения и гангрена.
Клиническая картина. Для всех форм кишечной непроходимости характерны ряд общих симптомов: приступообразные боли в животе, задержка стула и отхождения газов, метеоризм (вздутие живота), рвота, интоксикация.
При отдельных формах кишечной непроходимости наблюдается специфическая клиническая картина, помимо указанных общих симптомов кишечной непроходимости. При паралитической кишечной непроходимости появляется значительное вздутие живота и полностью отсутствует перистальтика.
Для спастической формы характерны приступообразные боли на фоне усиленной кишечной перистальтики. Спастическая форма кишечной непроходимости может перейти в паралитическую.
При странгуляционной непроходимости появляются сильнейшие коликообразные боли в животе; иногда может наступать шок. Боли сопровождаются неукротимой рвотой. Чем выше кишечная непроходимость, тем больше выражена рвота. Однако может быть стул из нижних отделов кишечника. За счет вздутия отдельных участков кишечника появляется асимметрия живота (симптом Валя), при аускультации иногда прослушивается звук падающей капли (симптом Склярова), расширяется ампула прямой кишки (симптом Обу-ховской больницы). Состояние больного крайне тяжелое, артериальное давление снижается, пульс становится нитевидным, выступает холодный пот, губы и кончики пальцев приобретают синюшную окраску, глаза западают, голос теряет звучность, конечности становятся холодными, но сознание сохраняется. Температура тела, как правило, в пределах нормы. Омертвение кишки приводит к разлитому перитониту.
При обтурационной кишечной непроходимости, если имеется частичная закупорка просвета кишки, клиническая картина развивается постепенно. Образуется застой кала в приводящей петле, что определяется в виде опухолевидного образования тестоватой консистенции.
При полной закупорке кишки появляется обильная рвота с каловым запахом, наблюдается чередование запора и профуз-ного поноса. Присоединяется интоксикация.
При инвагинации клиническая картина обычно развивается быстро, возникают рвота, боль в животе, при пальпации определяется цилиндрическое образование эластической консистенции, правая подвздошная область западает (симптом Лан-ца), в кале может появляться кровь. Наиболее часто инвагинация бывает у детей. При низкой инвагинации инвагинат может выпадать из анального отверстия наружу (необходимо дифференцировать от выпадения прямой кишки).
При тромбозе мезентериальных сосудов боли в животе носят постоянный характер, живот несколько вздут, отмечается задержка стула.
При диагностике кишечной непроходимости определенную роль играет рентгенологическое обследование. При обзорной рентгеноскопии определяются отдельные участки жидкости в петлях кишечника с горизонтальным уровнем жидкости — чаши Клойбера.
Лечение. При динамической форме кишечной непроходимости необходимо в первую очередь устранить причину, вызвавшую ее. Мощным фактором, нормализующим работу гладкой мускулатуры кишечника, является паранефральная новокаиновая блокада. При паралитической кишечной непроходимости она повышает тонус гладкой мускулатуры кишечника, при спастической — снижает тонус. При паралитической форме кишечной непроходимости, помимо блокады, рекомендуется внутривенно ввести 10—20 мл 10% раствора хлорида натрия, подкожно— 1 мл про-зерина или питуитрина. Ставят гипертоническую клизму (20— 30 мл 10% раствора хлорида натрия) или клизму по Огневу (по 20 мл гипертонического раствора хлорида натрия, глицерина и перекиси водорода). При обтурационной кишечной непроходимости, особенно возникшей вследствие копростаза, показана очистительная или сифонная клизма. При всех формах кишечной непроходимости, явлениях интоксикации проводят дезинтоксика-ционную терапию (5% раствор глюкозы и физиологический раствор до 3000 мл в сутки).
При неэффективности консервативных мероприятий осуществляют оперативное вмешательство —устранение причины кишечной непроходимости. При наличии спаек, которые вызвали кишечную непроходимость, последние иссекают и производят перитонизацию десерозированных участков (профилактика повторного образования спаек). При обтурационной кишечной непроходимости вследствие закупорки просвета кишки производят частичное поперечное рассечение кишки (энтеротомия) с удалением препятствия и восстановлением целостности кишки.
При инвагинации расправляют инвагинат. В случае значительных изменений кишки в зоне инвагината его резецируют и восстанавливают целостность кишки.
При странгуляции следует ликвидировать причину, вызвавшую ее. В случае нежизнеспособности участка кишки производят его резекцию в пределах здоровых тканей (приблизительно отступя 10—15 см от зоны некроза).
Несвоевременное оперативное лечение кишечной непроходимости приводит к смерти больного.
Трещины заднего прохода. Причиной являются небольшие травмы слизистой оболочки прямой кишки в области анального отверстия плотными каловыми массами, инородными телами и т. д. Первоначально определяется небольшой линейный дефект слизистой оболочки. В дальнейшем трещина углубляется, доходит до подслизистого слоя; края ее уплотняются.
Клиническая картина. Выраженная, рез-чайшая боль во время акта дефекации, иногда появляется небольшое количество крови или сероз-но-кровянистой жидкости. Трещина часто сопровождается запором.
Лечение. При свежих трещинах проводят консервативное лечение. В первую очередь необходимо ликвидировать запор. Для этого необходимо отрегулировать диету. Больной принимает касторовое или парафинрвое масло, отвар александрийского листа и крушины. В прямую кишку вводят по 50—100 мл теплого оливкового масла, применяют свечи с белладонной, теплые сидячие ванны с пермангана-том калия или питьевой содой.
При хронических трещинах, не поддающихся консервативной терапии, под местной анестезией производят перерастяжение сфинктера прямой кишки. При этом трещина еще больше разрывается, но на этом фоне происходит ее быстрое заживление. В особо упорных случаях трещину иссекают и накладывают швы.
Парапроктит. Под этим заболеванием понимают гнойное воспаление околопрямокишечной клетчатки. Заболевание чаще вызывается смешанной инфекцией (стафилококк, стрептококк, энтерококк, кишечная палочка и др.). Путь проникновения — трещины, ссадины, мацерации.
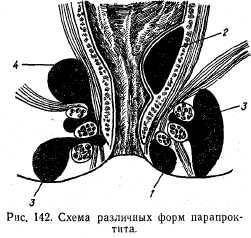
Различают следующие формы парапроктита: 1) подкожный; 2) подслизистый, 3) седалищно-ректальный, 4) тазово-прямоки-шечный, 5) ректоректальный (рис. 142).
Клиническая картина зависит от формы парапроктита. При подкожной форме в зоне воспаления наблюдаются гиперемия кожного участка, болезненность, которая усиливается при акте дефекации. При пальпации в этом участке определяется плотный инфильтрат. Может развиться небольшая общая реакция организма на воспаление.
При подслизистой форме отмечается болезненность при акте дефекации. При ректальном обследовании выявляется участок инфильтрации слизистой прямой кишки.
При седалищно-ректальной форме воспалительный процесс захватывает тазовую клетчатку вокруг прямой кишки. Клиника этой формы характеризуется пульсирующей болью, высокой температурой, ознобом; при ректальном обследовании определяется выраженная инфильтрация в окружности прямой кишки
При тазово-прямоки-шечной форме процесс распространяется выше тазового дна и характеризуется тяжелым септическим состоянием без наружных признаков воспаления в области заднего прохода.
При ретроректальной форме процесс начинается с лимфаденита с локализацией позади прямой кишки с последующим
гнойным расплавлением окружающей ткани. Заболевание характеризуется выраженной болью в промежности, высокой температурой, ознобом, лейкоцитозом и т. д.
При всех формах парапроктита рекомендуется тщательное пальцевое исследование прямой кишки.
Лечение. В начале заболевания, когда еще нет гнойного расплавления тканей, рекомендуются общая антибиотикотера-пия, теплые сидячие ванночки с перманганатом калия. В случае безуспешности консервативного лечения при всех формах пара-проктита требуется вскрытие гнойника с хорошим дренированием гнойной полости. При вскрытии гнойника с целью предупреждения повреждения сфинктера необходимо делать полулунный разрез вокруг анального отверстия. После операции в течение 3—4 сут больной получает настойку опия и бесшлаковую диету для задержки акта дефекации. Проводят общую антибактериальную и дезинтоксикационную терапию. Лечение раны осуществляют по общим принципам лечения гнойных ран.
Геморрой. Под геморроем понимают варикозное расширение венозных сплетений прямой кишки с определенной клинической картиной (кровотечение, боль и т. д.).
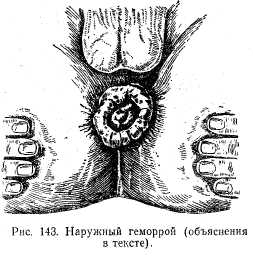
По локализации различают внутренний и наружный геморрой. Внутренний геморрой глазом не виден и определяется при пальцевом или ректоскопическом исследовании. Наружные геморроидальные узлы видны около анального отверстия (рис. 143). В ряде случаев наблюдается воспаление этих узлов с образованием в них тромбов — тромбофлебит геморроидальных узлов. Причиной геморроя могут быть запор, беременность, застойные явления в малом тазе из-за длительного сидения и т. д.
Клиническая картина. Простое увеличение геморроидальных узлов может не вызывать болей и не беспокоит больного. Но в ряде случаев при больших внутренних геморроидальных узлах и недостаточной замыкательной функции сфинктера они выпадают наружу, что в еще большей степени снижает функцию сфинктера. Такое состояние приводит к выделению из прямой кишки ее содержимого, а это в свою очередь вызывает зуд в области анального отверстия, мацерации кожи и боли. В ряде случаев при акте дефекации наблюдается небольшое кровотечение. Частые кровотечения могут привести к анемизации—гемоглобин крови может значительно снижаться.
При тромбофлебите геморроидальных узлов появляется выраженная боль в области заднего прохода, которая значительно усиливается при акте дефекации. Геморроидальные узлы синюшны, напряжены, покрыты фибринозным налетом, местами слизистая оболочка изъязвляется.
Лечение. При неосложненном геморрое регулируют диету, чтобы избегать запора. При запоре назначают касторовое или парафиновое масло. При мацерации кожи делают сидячие ванны с перманганатом калия. При небольших кровотечениях применяют гемостатические средства — викасол, хлорид кальция, гемо-фобин и др. При тромбозе геморроидальных узлов показаны теплые сидячие ванны с перманганатом калия. Хороший эффект дают пресакральные новокаиновые блокады.
Если геморрой имеет тенденцию к кровотечению и воспалению, прибегают к оперативному лечению. В острый период воспаления операция противопоказана. Производят перевязку геморроидальных узлов. Через несколько дней геморроидальные узлы отторгаются. В послеоперационный период задерживают стул на несколько дней. Для этого больной принимает пищу с малым количеством клетчатки и 3 раза в день по 8—10 капель настойки опия. После акта дефекации больной принимает сидячую ванну с перманганатом калия (розовый раствор) или содовым раствором (30—40 г на ванну).
Полипы прямой кишки. Это доброкачественные опухоли. Они могут быть одиночными и множественными, размером от просяного зерна до грецкого ореха. Низко расположенные полипы на тонкой ножке могут выпадать через задний проход.
Клиническая картина. Могут наблюдаться тенезмы, иногда кровотечения. Диагноз ставят на основании пальцевого исследования, ректоскопии и ректороманоскопии (рис. 147). При полипах высокой локализации диагноз устанавливают при коло-носкопии. Диагностике способствует и рентгенологическое исследование.
Лечение. При одиночных полипах с низкой локализацией производят электрокоагуляцию. При множественных полипах и одиночных высоко расположенных полипах производят резекцию соответствующего участка кишки.
Рак прямой кишки. Встречается довольно часто и занимает пятое место среди других локализаций рака. Соотношение мужчин и женщин среди больных 3:2. Рак заднего прохода встречается реже, но протекает особенно злокачественно. Рак ампулы и проксимального отдела прямой кишки имеет характер адено-карциномы или скирра, иногда вызывает циркулярное сужение прямой кишки. Метастазирование может происходить как лим-фогенным, так и гематогенным путем.
Клиническая картина зависит от стадии болезни. Вначале заболевание может протекать бессимптомно. В дальнейшем появляются запор, чередующийся с поносом, тенезмы, выделение из прямой кишки слизи, крови и гноя. При разрастании опухоли может произойти закупорка просвета прямой кишки, что приводит к низкой кишечной непроходимости.
Большое диагностическое значение имеют пальцевое исследование, ректоскопия и ректороманоскопия (рис. 148). При этих видах обследования можно обнаружить опухоль, определить ее размеры, распространенность, локализацию, изъязвлен-ность и т. д., взять кусочек ткани для гистологического исследования.
При прорастании опухоли в околопрямокишечную клетчатку появляются выраженные боли в зоне промежности, в мочевой пузырь — нарушается мочеиспускание.
Лечение. В начальных стадиях заболевания применяют радикальное оперативное лечение — удаление прямой кишки вместе с опухолью в пределах здоровых тканей. Оставшуюся часть кишки низводят через промежность или выводят на брюшную стенку. В далеко зашедших случаях, когда радикальное хирургическое лечение провести не удается, накладывают противоестественный задний проход (анус претернатуралис) путем выведения наружу отрезка сигмовидной кишки в левой подвздошной области.
Рентгенотерапия дает более удовлетворительный результат при раке анального отверстия. К радикальному излечению рентгенотерапия не приводит, а лишь несколько замедляет рост раковой опухоли. Продолжительность жизни больного при паллиативном лечении 2—3 года. Без паллиативной операции больные погибают от низкой кишечной непроходимости.
Особенности ухода за больными с заболеваниями органов пищеварения
Основные принципы ухода за больными этой группы изложены в общем разделе, посвященном предоперационной подготовке и послеоперационному периоду. В этом разделе мы остановимся на особенностях ухода за больными по нозологическим формам заболевания, с которыми чаще приходится иметь дело в стационарах общехирургического и неотложного профиля.
Уход за больными при операциях на желудке. Общая подготовка к операции диктуется состоянием больного (истощение, малокровие), формой заболевания и осложнениями. При неосложненных формах подготовку проводят по общим правилам; дополнительно делают промывание желудка вечером накануне операции. Подготовка больных с малокровием (язвенное кровотечение, рак желудка) сводится к борьбе с малокровием путем переливания крови, эритроцитной массы. При сужении выходного отдела желудка последний растянут, возникает обильная рвота, теряется много воды, ферментов, солей.
Для повышения тонуса желудка и уменьшения интоксикации за несколько дней до операции больному ежедневно промывают желудок 0,25% раствором соляной кислоты.
С целью восстановления водно-солевого баланса парентерально вводят препараты белка, соли, воду, витамины.
На 3-й день после операции могут появиться жалобы на тяжесть в подложечной области, отрыжку и рвоту. Причиной этого могут быть отек анастомоза, парез культи желудка. В таком состоянии швы, наложенные на стенку желудка, могут прорезаться. Помощь сводится к периодической эвакуации содержимого желудка.
После операции на желудке необходимо строго следить за питанием больного. В 1-й день после операции больной через рот ничего не принимает. Для поддержания водно-солевого белкового и витаминного баланса вода, соли, белки и витамины вводят парентеральным путем. На 2-й день (при неосложненном течении) разрешают в течение дня выпить около 2 стаканов воды или несладкого чая (небольшими глотками). С 3-го дня назначают механически щадящий стол — № 1а (сахар, масло, сырые яйца, кисель и Т; д.)- В дальнейшем диету расширяют с переходом на обычный желудочный стол (№ 16, 1). Ввиду снижения кислотности желудочного сока после резекции желудка для нормализации пищеварения, больному дают разведенную соляную кислоту, пепсин или желудочный сок. Необходимо учитывать явления «малого желудка», связанные с небольшой емкостью оставшейся части желудка. В связи с этим больной получает пищу небольшими порциями через 2—3 ч.
Уход за больными при операциях на печени и желчных путях. При нарушении функции печени подготовка к операции сводится к постельному режиму и соблюдению диеты (ограничение жиров, введение большого количества витаминов — стол № 5), введению глюкозы с инсулином.
Особой подготовки требуют больные с обтурационной желтухой, которая сопровождается глубокими нарушениями функции печени. При обтурационной желтухе прекращается нормальное поступление желчи в кишечник и тем самым нарушается усвоение жиров и витамина К. Недостаточное поступление витамина К из кишечника ведет к расстройству выработки протромбина и нарушению процессов свертывания крови, что выражается в повышенной кровоточивости. Оперативное вмешательство в этих случаях протекает на фоне значительного кровотечения. Для предупреждения этого осложнения больным вводят витамин К или его заменитель — викасол, хлорид кальция, производят дробные переливания крови и плазмы.
При операциях с дренированием общего желчного протока в послеоперационном периоде медицинская сестра должна следить, чтобы дренажная трубка не выпала из раны, не нарушилась система дренажа. После стихания острых явлений изменяется характер желчи. Она становится более прозрачной, без хлопьев и гноя. С этого времени конец дренажа поднимают кверху, вначале на 1—2 ч, а затем на более длительное время. Если состояние больного не ухудшается, желтуха не нарастает, дренаж удаляют (обычно на 10—12-й день после операции).
При длительно существующих желчных свищах нарушается нормальное пищеварение, так как большая часть желчи выводится наружу. Для возмещения потери желчь собирают в чистую посуду и через 15—20 мин после еды дают ее пить больному. Для облегчения приема желчи ее смешивают с пивом.
Уход за больными при операциях на толстой и прямой кишках. Для профилактики инфицирования раны, расхождения швов очень важно тщательное очищение кишечника от каловых масс. Больных готовят к операции 3—5 дней. Особое внимание уделяют диете. Она должна содержать мало шлаков и быть достаточно калорийной. За 2—3 дня до операции назначают слабительные средства (15—30% раствор сульфата магния по столовой ложке 6—8 раз в день), ставят очистительную клизму утром и вечером. Для профилактики инфекции за 3 дня больной получает антибиотики, действующие на кишечную флору (колимицин, стрептомицин, тетрациклин).
При операции на прямой кишке тщательно очищают кишечник накануне операции (очистительная клизма до чистой воды). Утром ставят очистительную клизму с введением резиновой трубки для освобождения кишечника от промывных вод и туалетом промежности (подмывание слабым раствором перманганата калия).
В период после операций на толстой кишке важное значение имеет правильный режим питания. Опасно перегружать кишечник и вызывать раннюю перистальтику (опасность расхождения швов). Пить разрешают с 1-го дня после операции. Со 2-го дня можно давать больному пищу, бедную клетчаткой, в жидком или полужидком виде. Запрещают молочные продукты, хлеб, фрукты. В течение 5 дней назначают настойку опия, затем внутрь вазелиновое масло и только на 7—8-й день ставят очистительную клизму.
После операции на прямой кишке тактика ведения больных такая же, как и при операциях на толстой кишке, но дополнительно в прямую кишку вводят резиновую трубку, обернутую тампоном с мазью Вишневского. Постель должна быть защищена клеенкой от загрязнения кровью и мазью. Смену тампонов производят на 3-й день (за 10 мин вводят наркотики). После акта дефекации назначают сидячую ванну со слабым раствором перманганата калия и последующей перевязкой.
Уход за больными после операции на тонкой кишке мало чем отличается от ухода за больными при операции на желудке.
Уход за больными с каловым свищом имеет специфику. Свищ и кожа вокруг свища требует постоянного ухода. Этих больных нужно чаще перевязывать, чтобы предупредить раздражение кожи вокруг свища. Повязку нужно накладывать так, чтобы она не сползала при движении больного. После каждого опорожнения кишечника на выступающую часть слизистой оболочки кишки надо наложить салфетку, смоченную вазелиновым маслом, покрыть другой салфеткой с ватой, затем укрепить бинтами или специальными бандажами. Пользоваться клеолом и липким пластырем не рекомендуется, так как при частой смене повязок может наступить мацерация кожи. Кожу вокруг свища нужно смазывать пастой Лассара или другой индифферентной мазью.
После сформирования свища и заживления операционной раны для уменьшения раздражения кожи очень полезны ежедневные ванны. При задержке кала может возникнуть необходимость в клизме. Для этого нужно надеть перчатку и через свищ пальцем определить просвет вышележащего отдела кишечника, ввести в него наконечник и осторожно влить 500—600 мл воды, что вызывает отхождение каловых масс.
Промывание желудка применяется с лечебной и диагностической целью. Показаниями являются стенозирующие язвы желудка, непроходимостью кишечника, отравление недоброкачественными продуктами и сильнодействующими веществами. Противопоказаниями служат пищеводные и желудочные кровотечения (язва, рак, варикозное расширение вен), выраженные сердечно-сосудистые заболевания (аневризма аорты, коронарная недостаточность, инфаркт миокарда).
Для промывания используют толстый желудочный зонд, воронку объемом 0,5—1 л и резиновую трубку, соединяющую желудочный зонд и воронку. Больного усаживают на стул и надевают на него клеенчатый фартук. Просят больного открыть рот и глубоко дышать через нос. Смоченный водой желудочный зонд через рот вводят в пищевод. В это время больной должен делать глотательные движения. Если зондирование не удается, можно воспользоваться приемом Гютера. Указательный палец максимально вводят в глотку, прижимают им язык и рядом с пальцем вводят зонд. Иногда при чрезмерной чувствительности носоглотки за 2—3 мин до зондирования зев и глотку смазывают 10% раствором новокаина. Держа воронку на уровне колен больного, наполняют ее водой и медленно поднимают на 25 см выше рта больного. Как только уровень воды воронки достигает трубки, воронку следует опустить вниз, держа ее в прежнем положении. Содержимое желудка, разбавленное водой, начинает поступать в воронку. Из воронки желудочное содержимое выливают. Данную процедуру выполняют несколько раз до полного удаления желудочного содержимого.
Пункция брюшной полости (производит врач). При удовлетворительном состоянии больного пункцию осуществляют в положении сидя, лучше на стуле. Больной должен откинуться на спинку стула. У тяжелобольного пункцию производят в положении лежа на боку. Перед пункцией больной должен помочиться или ему должны спустить мочу катетером. Врач и медицинская сестра обрабатывают руки так же, как перед операцией. Кожу живота обрабатывают раствором йода. Пункцию производят по средней линии живота на середине расстояния между пупком и лонным сочленением. Место прокола предварительно анестезируют 0,25% раствором новокаина. Пункцию осуществляют троакаром. Жидкость из брюшной полости выпускают медленно (опасность коллапса). После удаления троакара накладывают один кожный шов и асептическую повязку. Выпущенную жидкость отправляют на исследование.
 2015-06-28
2015-06-28 616
616






