.не запрокинута голова (или недостаточно запрокинута) - воздух идет в желудок;
.недостаточный объем вдуваемого воздуха;
.частота вдохов 8 раз в минуту и менее;
.плохо зажат нос при методе «рот в рот» или рот - при методе «изо рта в нос».
Следует помнить, что все эти ошибки могут привести к неэффективности реанимации!
| Рис. 14. Проведение ИВЛ методом «изо рта в рот» |
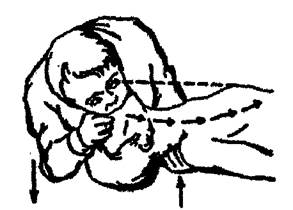
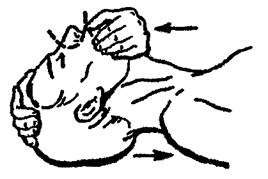
Рис. 15. Проведение ИВЛ методом «изо рта в нос». Подготовительный период.
Голова запрокинута. Нижняя челюсть выдвинута кпереди, поджата,
плотно фиксирована, рот герметично закрыт. Стрелками показаны движения руки,
фиксирующей челюсть, и головы (при опрокидывании)
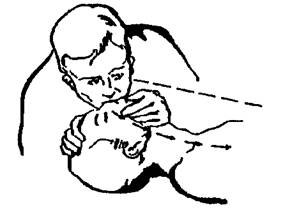
Рис. 16. Проведение ИВЛ методом «изо рта в нос». Голова запрокинута. Обеспечена
герметичность системы «рот в нос»; воздух прошел в трахею и легкие. Осуществляется
контроль за подъемом передней стенки груди в момент вдоха
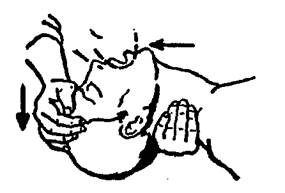
Рис. 17. Запрокидывание головы. Осуществляется осторожно,
до появления ощущения препятствия – без усилий!
Одна рука расположена под шеей, другая на лбу
Закрытый массаж сердца является важнейшей составной частью ЭРП. Обеспечивает восстановление кровообращения.
Производится удар кулаком в средний отдел грудины (рис. 18). В некоторых (относительно нечастых) случаях удара в область сердца оказывается достаточным для возобновления работы сердца, поэтому после каждого удара следует проверять пульс на сонной артерии.
Достаточно резкий удар кулаком проводится с высоты 20 – 30 см по средней трети тела грудины.
При отсутствии сердечных сокращений приступают к закрытому массажу сердца. Основание кисти, являющееся рабочей частью при проведении массажа, должно находиться выше мочевидного отростка грудины на два поперечника пальца; ось основания кисти должна соответствовать оси грудины.
Основание второй кисти должно находиться на тыле первой (нижней) кисти под углом 90º.
Пальцы обеих кистей должны быть выпрямлены (рис. 19).
Сжатие (сдавление) грудины необходимо проводить толчкообразно, выпрямленными руками, без сгибания их в суставах, всем корпусом.
При проведении массажа сердца у взрослых и подростков грудину необходимо смещать (прогибать) на 3 – 4 см по направлению к позвоночнику. Частота сжатий грудины должна быть около 60 раз в минуту или несколько более.
Возможные ошибки при проведении закрытого массажа сердца:
1. Неправильное положение рук на грудине может привести к перелому ребер, неэффективности массажа.
2. Недостаточная глубина прогибания грудины.
3. Недостаточно мощный, короткий толчок.
4. Не ослаблен пояс.
| Рис. 18. Проведение удара кулаком в средний отдел тела грудины с высоты 20 – 30 см. Стрелкой показано направление удара |
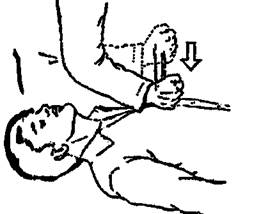
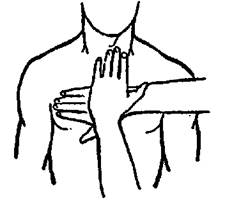
Рис. 19. Положение кистей на грудине при закрытом массаже сердца (вид сверху).
Пальцы выпрямлены
ИВЛ и массаж сердца осуществляются в комплексе, в строгом соотношении друг с другом.
Вначале проводятся в быстром темпе, без пауз, 3 – 5 вдохов, определяется пульс на сонной артерии, при отсутствии эффекта наносится удар кулаком в среднюю треть тела грудины, немедленно вслед за этим проверяется эффективность удара по пульсу на сонной артерии, при отсутствии эффекта немедленно осуществляется цикл наружного массажа сердца.
Реанимационный комплекс (соотношение реанимации) «ИВЛ + массаж сердца» составляет:
· при одном спасателе – 2:15;
· при двух спасателях – 1:5.
Контроль состояния пострадавшего, эффективности реанимации должен быть постоянным на протяжении всей ЭРП.
Контроль осуществляется:
1) по пульсу на сонных (или бедренных) артериях;
2) по состоянию зрачков;
3) по реакции зрачков на свет – при необходимости;
4) по появлению самостоятельного дыхания (активных вдохов и пассивных выдохов);
5) по розовению губ, восстановлению окраски кожных покровов
(поздний признак).
Ведущими являются первые два признака, признаки 4 и 5 служат свидетельством активного выхода пострадавшего из состояния клинической смерти.
Определять пульс на сонной артерии следует после каждого удара кулаком. При наружном массаже сердца определять пульс нужно по мере необходимости, но не реже одного раза в минуту. Массаж сердца в это время не прекращать! Продолжать его одной рукой!
Реанимация одним спасателем. Провести диагностику состояния: окликнуть пострадавшего, потрясти его за плечо. При отсутствии реакции опуститься на колени сбоку у головы пострадавшего, продолжить диагностику состояния:
· определить пульс на сонной (или бедренной) артерии;
· определить состояние зрачков, при необходимости – реакцию их
на свет (если отчетливого расширения зрачков не имеется).
При установленном терминальном состоянии определить, нет ли противопоказаний реанимации: тяжелых травм шеи с переломами шейных позвонков, тяжелых травм черепа (в этом случае запрокидывать голову нельзя).
При отсутствии противопоказаний следует немедленно приступить к реанимации.
Если пострадавший находится на мягком или полужестком основании, необходимо опустить его на грунт, на пол или на доски, лежащие на жестком основании (быстро!); уложить горизонтально на спину.
Ослабить стесняющие дыхание части одежды (пояс, галстук, воротник и т.п.)
Проверить, восстановить проходимость дыхательных путей. Открыть рот пострадавшего.
Запрокинуть голову. Приступить к проведению ИВЛ методом «изо рта в рот» или «изо рта в нос» (закупорка дыхательных путей инородными телами, которые не удалось удалить, переломы нижней челюсти) (см. рис. 16).
Необходимо следить за подъемом передней стенки груди в момент вдоха! При попадании воздуха в желудок – удалить воздух: нажать кистью на верхний отдел живота.
Провести в быстром темпе 3 – 5 вдохов пострадавшему без пауз, одним из двух методов. Нужно проверить пульс на сонной (бедренной) артерии, зрачок. При отсутствии пульса, расширенном зрачке, отсутствии реакции зрачка немедленно нанести удар кулаком по средней трети грудины (см. рис. 18). После удара сразу проверить пульс, зрачок. При отсутствии должного эффекта немедленно приступить к комплексу реанимации – ИВЛ и закрытому массажу сердца (см. рис. 19) в соотношении 2:15 (рис. 20).
Удары кулаком по грудине периодически повторять.
Каждое толчкообразное движение при наружном массаже сердца состоит из двух составляющих: толчка, с прогибанием грудины на 3 – 4 см, и задержки.
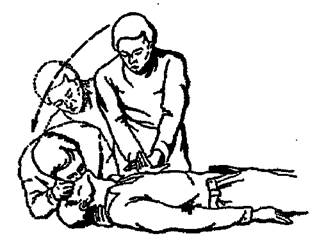
Рис. 20. Оказание экстренной реанимационной помощи одним спасателем
Реанимация двумя спасателями (рис. 21). Если пострадавший на оклик и другие попытки вызвать реакцию не отвечает, обоим спасателям нужно опуститься на колени: первый спасатель – у головы, второй – у груди пострадавшего.
Все работы должны осуществляться строго синхронно, с соблюдением правил и методов реанимации.
Первый спасатель (ведущий) проверяет пульс, зрачки, устанавливает состояние клинической смерти (необходимость реанимации). Вместе со вторым спасателем располагает пострадавшего на жестком основании.
Первый спасатель ослабляет галстук, воротник, в это время второй спасатель ослабляет пояс; освобождает грудь от бюстгальтера.
Первый спасатель проверяет и обеспечивает проходимость дыхательных путей; при необходимости проводит мероприятия по открытию рта. Он осуществляет ИВЛ: 3 – 5 искусственных вдохов без пауз. После этого проверяет пульс, зрачки. При отсутствии пульса он дает команду второму спасателю о проведении массажа сердца.
Второй спасатель немедленно приступает к массажу сердца: наносит удар кулаком по средней трети грудины. Сразу после удара первый спасатель проверяет пульс на сонной артерии, зрачок; при отсутствии необходимой реакции дает команду на продолжение массажа сердца; второй спасатель осуществляет цикл наружного массажа сердца. Сжатия проводятся в ритме 60 – 70 толчков в 1 мин; глубина прогибания грудины 3 – 4 см; в конце толчка следует обеспечить сжатие грудины по описанной выше методике.
Все работы осуществляются строго синхронно, в соотношении 1:5.
Контроль пульса, состояния зрачков первый спасатель производит постоянно, в перерывах между ИВЛ, т.е. во время массажа сердца.
При массивном кровотечении весь цикл ЭРП проводится первым спасателем. После выполнения вторым спасателем указанных работ оба спасателя продолжают ЭРП по описанному плану.
При длительной реанимации спасателям целесообразно периодически меняться местами.
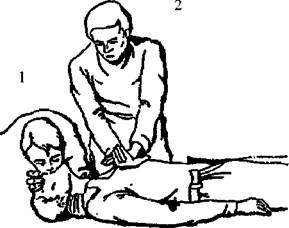
Рис. 21. Оказание экстренной реанимационной помощи двумя спасателями: 1 – первый спасатель; 2 – второй спасатель
Предупреждение рецидива терминального состояния достигается переводом пострадавшего в положение на правом боку (рис. 22). Все действия должны быть строго последовательными, быстрыми, но максимально щадящими, без рывков и ненужной суетливости. Перемещения противопоказаны при переломах шейных позвонков.
Исходное положение пострадавшего – на спине. Спасатель в положении сбоку, у одной из сторон (предпочтительнее справа).
1. Согнуть правую ногу в коленном суставе, умеренно подтянуть голень к бедру, придвинуть стопу к другой ноге (см. рис. 22, п. 1). Левую руку согнуть в локтевом суставе под углом 90º, положить на живот кистью к правому боку.
2. Правую руку выпрямить, прижать к туловищу (см. рис. 22, п. 2).
3. Сместить левое плечо, предплечье и кисть к голове. Взять пострадавшего одной рукой за левое плечо, другой – за таз. Осторожно повернуть его «накатом» на правый бок (см. рис. 22, п. 3).
4. Повернуть пострадавшего в положение полулежа на правой половине живота. Правая нога должна оставаться в согнутом положении (в коленном суставе) – это предупреждает опасность переката в положение на животе (опасно!). Голову умеренно запрокинуть. Левую руку согнуть в локтевом суставе, несколько подтянуть к голове. Кисть удобно расположить под головой. Правую руку расположить сзади, вплотную к туловищу, несколько согнув в локтевом суставе (см. рис. 22, п. 4).
5. Проверить:
· пульс на сонной или бедренной артерии;
· состояние зрачков;
· при необходимости – реакцию зрачков на свет;
· правильность, удобство расположения пострадавшего;
· положение головы (запрокинутое);
· устойчивость положения пострадавшего.
При необходимости вносятся соответствующие коррективы. 2. Продолжать наблюдение. Периодически контролировать пульс, состояние зрачков.
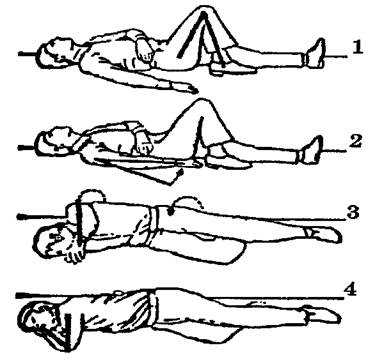
Рис. 22. Предупреждение рецидива терминального состояния: 1, 2, 3, 4 – этапы
перемещения пострадавшего в положение на правом боку (очередность действий).
Стрелками и линиями показаны направления основных действий
 2015-08-21
2015-08-21 14209
14209
