Смерть (лат. mors, греч. tanatos) это необратимое прекращение обмена веществ и жизненных функций организма. Анабиозом (от греч. ana — обратно, bios — жизнь) называется снижение интенсивности обмена веществ и жизнедеятельности организма до почти полной приостановки. Смерть — неизбежное завершение естественного жизненного цикла любого организма. С наступлением смерти живой организм превращается в мертвое тело, или труп (греч. cadaver).
Этиология смерти. Естественная, или физиологическая, смерть организма наступает в глубокой старости в результате постепенного его изнашивания. Однако высшие животные погибают значительно раньше естественного физиологического срока жизни вследствие воздействия патогенных причин (болезней, неспособности добывать пищу или внешнего насилия).
Смерть от воздействия патогенных причин (экзогенных или эндогенных агрессивных стимулов) — патологическая (преждевременная). Она бывает ненасильственной и насильственной. Различают ненасильственную обычную смерть от болезней с клинически выраженным проявлением и ненасильственную скоропостижную (внезапную) смерть без видимых предвестников смерти, возникшую неожиданно у внешне здоровых животных (например, от разрыва патологически измененных внутренних органов, инфаркта сердца и т. п.). Насильственная смерть (непреднамеренная или преднамеренная) наблюдается в результате таких действий (соответственно неумышленных или умышленных), как убой или убийство, смерть от разного рода травм (например, производственная травма), несчастных случаев (транспортная авария, разряды молний и т. п.).
Процесс смерти (танатогенез). Условно его разделяют на три периода:
Агония (от греч. agon — борьба) — процесс от начала умирания до клинической смерти — может продолжаться от нескольких секунд до суток и более. Клинические признаки агонии связаны с глубоким нарушением функции продолговатого мозга, некоординированной работой гомеостатических систем в терминальном периоде (аритмия, угасание пульса, судороги, напоминающие борьбу, паралич сфинктеров). Постепенно теряются чувства обоняния, вкуса, в последнюю очередь — слух.
Клиническая смерть характеризуется обратимым прекращением жизненно важных функций организма, остановкой дыхания и кровообращения. Она определяется по первичным клиническим признакам смерти: последней систоле сердца, и дыхательным движением. Это угасание жизнедеятельности организма обратимо при обычных условиях в течение 5—6 мин (время, в течение которого клетки коры головного мозга могут сохранять жизнеспособность без доступа кислорода).
Биологическая смерть — необратимое прекращение всех жизненных функций организма с последовательным отмиранием клеток, тканей, органов.
Определение причин смерти — обязанность ветеринарных врачей, в том числе патологоанатомов, судебных ветеринарных экспертов. Различают основную (определяющую) и непосредственную (ближайшую) причины смерти. Основная (определяющая) причина — это основная болезнь (или основные конкурирующие и сочетанные). Непосредственная причина, имеет прямое отношение к механизму смерти (танатогенезу) и непосредственно связана с прекращением функций главнейших органов, определяющих жизнедеятельность организма. В соответствии с «витальным треугольником Биша» к ним относятся: паралич сердца (mors per syncopem), паралич дыхательного центра (mors per asphysyncopem) и общий паралич центральной нервной системы (прекращение деятельности мозга). Прекращение деятельности мозга («смерть» мозга) определяют по отсутствию рефлексов и отрицательным показателям энцефалограммы, даже при функционировании сердца, легких и других систем является показателем смерти. С этого момента организм считается умершим.
После наступления биологической смерти развиваются вторичные и третичные посмертные изменения или признаки (к первичным относятся симптомы клинической смерти).
Вторичными признаками смерти являются изменения, связанные с остановкой кровообращения и прекращением обмена веществ: охлаждение трупа, трупное окоченение, трупное высыхание, перераспределение крови, трупные пятна.
Охлаждение трупа (algor mortis). Развивается в связи с прекращением биологического обмена веществ и выработки тепловой энергии. Скорость охлаждения трупа зависит от температуры окружающей среды, влажности воздуха и скорости его движения, массы и упитанности погибшего животного (трупы крупных животных охлаждаются медленнее), а также от характера болезни и причины смерти. Установлено, что при температуре внешней среды 18—20° С температура трупа снижается за каждый час в первые сутки на 1° С, во вторые сутки — на 0,2° С.
Если причины смерти связаны с инфекционно-токсическими болезнями (сепсис, сибирская язва и т. п.), с поражением центральной нервной системы, наличием судорог (бешенство, столбняк, травма мозга, солнечный и тепловой удары, электрошок, отравлением стрихнином и другими ядами, возбуждающими нервную систему), охлаждение трупов замедляется. В этих случаях после клинической смерти можно наблюдать даже кратковременное (в первые 15—20 мин после смерти) повышение температуры (иногда до 42° С), а затем более быстрое снижение ее (до 2° С за 1ч).
Охлаждение трупов истощенных животных, молодняка при обескровливании ускоряется. При температуре внешней среды около 18° С полное охлаждение наступает у трупов мелких животных (свиньи, овцы, собаки) примерно через 1,5—2 сут, а у крупных (крупный рогатый скот, лошади) — через 2—3 сут.
Степень трупного охлаждения определяют на ощупь, а при необходимости измеряют термометром. Определение его позволяет судить о примерном времени смерти животного, что имеет практическое значение при судебно-ветеринарном вскрытии и служит одним из диагностических признаков.
Трупное окоченение (rigor mortis). Это состояние выражается посмертным уплотнением скелетной, сердечной и глазных мышц и в связи с этим неподвижностью суставов. При этом труп фиксируется в определенном положении. В мышцах происходит образование актиномиозинового комплекса, что проявляется посмертным сокращением мышечных волокон и окоченением (рис. 1).

Рис.1 Внешний вид трупного окоченения
В первые часы после смерти макроскопически мышцы расслабляются, становятся мягкими. Трупное окоченение развивается обычно через 2—5 ч после смерти и к концу суток (20—24 ч) охватывает всю мускулатуру. Мышцы становятся плотными, уменьшаются в объеме, теряют эластичность; суставы фиксируются в состоянии неподвижности. Окоченение мышц развивается в определенной последовательности: вначале мышцы головы, затем шеи, передних конечностей, туловища, задних конечностей. Трупное окоченение сохраняется до 2—3 сут, а затем исчезает в той же последовательности, в какой и возникает. При насильственном разрушении трупного окоченения оно вновь не проявляется.
Трупному окоченению также подвергаются мышцы внутренних органов. В сердечной мышце оно развивается уже через 1—2 ч после смерти.
Время наступления, продолжительность и интенсивность трупного окоченения зависят от прижизненного состояния организма, характера болезни, причин смерти и условий внешней среды. Окоченение сильно выражено и наступает быстро у трупов крупных животных с хорошо развитой мускулатурой, если смерть наступила во время напряженной работы, от сильных кровопотерь, с явлениями судорог. При травмах и кровоизлияниях в головной мозг, смертельном воздействии электричества наступает быстрое окоченение всех мышц (трупный спазм).
Наоборот, окоченение наступает медленно, слабо выражено или не наступает у животных со слабо развитой мускулатурой и у новорожденных гипотрофиков, истощенных или павших от сепсиса (например, сибирской язвы, рожи и др.), у долго болевших. Скелетная мускулатура и миокард в состоянии дистрофии также подвергаются слабому окоченению, или оно вообще не наступает. Низкая температура и высокая влажность замедляют развитие трупного окоченения, высокая температура и сухость воздуха ускоряют его развитие и разрушение.
В диагностическом отношении скорость и степень развития трупного окоченения позволяют судить о примерном времени смерти, возможных причинах, обстоятельствах, обстановке, при которой наступила смерть (поза трупа).
Трупное высыхание связано с прекращением жизненных процессов в организме и испарением влаги с поверхности трупа. Прежде всего отмечают высыхание слизистых оболочек и кожного покрова. Слизистые оболочки становятся сухими, плотными, буроватого цвета. С высыханием связано помутнение роговицы. На коже появляются сухие серо-буроватые пятна, в первую очередь на бесшерстных участках, в местах мацерации или повреждений эпидермиса.
Перераспределение крови. Происходит оно после смерти в результате посмертного сокращения мышц сердца и артерий. При этом кровь из сердца удаляется. Сердце, особенно левый желудочек, становится плотным и сжатым, артерии — почти пустыми, а вены, капилляры и часто правое сердце (при асфиксии) переполнены кровью. Сердце с дистрофическими изменениями мышцы окоченению не подвергается, или оно слабо выражено. В этих случаях сердце остается расслабленным, дряблым, все его полости наполнены кровью.
Затем кровь в силу физической тяжести перемещается в нижележащие части тела и органов, развивается гипостатическая гиперемия в венах и кровь свертывается.
Посмертные сгустки крови (cruor) красного или желтого цвета, с гладкой поверхностью, эластичной консистенции, влажные. Они лежат свободно в просвете сосуда или полости сердца, что отличает их от тромбов. При быстром наступлении смерти сгустков крови образуется мало, они темно-красного цвета, при медленном их много, они преимущественно желто-красного или серо-желтого цвета. При смерти в состоянии асфиксии кровь в трупе не свертывается. Со временем наступает трупный гемолиз.
Трупные пятна (livoris mortis). Возникают в связи с перераспределением и изменением физико-химического состояния крови в трупе. Они появляются через 1,5—3 ч после смерти и до 8—12 ч бывают в двух стадиях: гипостаза и имбибиции. Гипостаз (от греч. hypo — внизу, stasis — застой) — скопление крови в сосудах нижележащих частей трупа и внутренних органов. Различают наружные и внутренние гипостазы. Гипостазы темно-красного цвета с синюшным оттенком (при отравлении окисью углерода ярко-красного, а сероводородом — почти черного цвета), неясно очерчены, при надавливании бледнеют, а на поверхности разреза выступают капли крови (рис. 2). При изменении положения трупа пятна могут перемещаться. Внутренние гипостазы сопровождаются выпотом кровянистой жидкости в серозные полости (трупная транссудация).
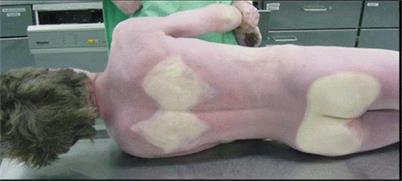
Рис. 2. Трупные гипостазы
Гипостазы хорошо выражены при смерти от асфиксии, при болезнях с общим венозным застоем, когда кровь не свертывается. При малокровии, истощении и после убоя с обескровливанием гипостазы не образуются.
Имбибиция (от лат. imbibitio — пропитывание). Это поздние трупные пятна образующиеся через 8—18 ч или позже, в зависимости от температуры внешней среды и интенсивности трупного разложения. Образуются они в связи с посмертным гемолизом (эритролизом) места ранних трупных пятен и пропитыванием диффунди-рующей из сосудов гемолизированной кровью. Эти пятна имеют розово-красный цвет, не изменяются при надавливании пальцем, смене положения трупа. В дальнейшем трупные пятна приобретают грязно-зеленую окраску в связи с разложением трупа.
Трупные пятна следует отличать от гиперемии, кровоизлияний. Гиперемия бывает не только в нижележащих частях тела и органов; кровоизлияния отличаются четкими очертаниями, припухлостью и частым наличием тромбов.
Третичные признаки появляются в связи с трупным разложением.
Трупное разложение. Связано с процессами аутолиза и гниения трупа. Посмертный аутолиз (от греч. Autos - сам, lysis — растворение) происходит под воздействием протеолитических и других гидролитических ферментов клеток самого организма. Этот процесс развивается сразу после смерти животного, но не одновременно в разных органах и тканях, а по мере разрушения структурных элементов. Скорость и степень развития трупного аутолиза зависят от упитанности животного, характера болезни и причин смерти, продолжительности агонального периода, температуры окружающей среды. В головном и спинном мозге, железистых органах (печень, поджелудочная железа, почки, слизистая оболочка желудочно-кишечного тракта, надпочечники) он наступает быстрее. При аутолизе, носящем диффузный характер, объем органа и его клеточных элементов не увеличивается в отличие от прижизненной зернистой дистрофии.
Гниение развивается в связи с размножением гнилостных бактерий в кишечнике, верхних дыхательных, мочеполовых путях и других органах, связанных с внешней средой и последующим проникновением бактерий в кровь всего трупа.
При гниении образуются разнообразные органические кислоты, амины, соли, дурно пахнущие газы (сероводород и др.). Сероводород при соединении с гемоглобином крови образует сульфгемоглобин и сернистое железо, придающие тканям в местах трупных пятен серо-зеленое окрашивание (трупная зелень). Такие пятна в первую очередь появляются на брюшных покровах, в межреберных пространствах, на коже в местах трупной имбибиции. Образование и накопление газов (сероводорода, метана, аммиака, азота и др.) сопровождается вздутием брюшной полости (трупная тимпания), иногда разрывом органов, образованием газовых пузырьков в органах, тканях и крови (трупная эмфизема), но эти посмертные процессы в отличие от прижизненной тимпании не сопровождаются перераспределением крови в органах.
Трупное разложение развивается особенно быстро, если смерть наступила от септических заболеваний или асфиксии, если процесс разложения и накопления в тканях гноеродных и гнилостных микроорганизмов наблюдается при жизни животного. При высокой внешней температуре гниение начинается уже в первые сутки. В то же время общее высыхание трупа приводит к его мумификации. При внешней температуре ниже 5° С и выше 45° С, при замерзании и нахождении в торфяных болотах трупа, у истощенных животных, при захоронении в сухую песчаную почву гниение замедляется и даже может отсутствовать. В районах вечной мерзлоты находят трупы мамонтов и других животных, погибших несколько тысячелетий назад. Искусственное сохранение трупов называется бальзамированием, при котором трупное разложение приостанавливается.
НЕКРОЗ
Некроз (от греч. nekros — мертвый) — омертвение или гибель тканей, клеток, отдельных клеточных элементов или органов в живом организме. Процесс постепенного перехода от живого состояния к смерти, связанный с преобладанием катаболических реакций над анаболическими называется парабиоз или некробиоз. Некрозу могут подвергаться часть клетки (парциальный некроз), клетка, клеточные комплексы, межклеточное вещество, любой участок органа, целый орган, часть тела.
Наряду с некрозом существует апоптоз — программированная клеточная смерть под действием вне- или внутриклеточных факторов в развитии которой активную роль принимают специальные и генетически запрограммированные внутриклеточные механизмы. Одной из основных функций апоптоза является уничтожение дефектных (повреждённых, мутантных, инфицированных) клеток. Некроз, отличается от апоптоза тем, что он развивается в результате повреждения клетокхимическими агентами или физическими факторами.
Этиология. Отмирание клеток как физиологическое явление свойственно всем живым системам. Большинство клеток организма в течение жизни подвергаются старению, естественной, генетически запрограммированной, закономерной смерти с последующей заменой новыми.
Некроз могут вызывать:
- механические повреждения (ушиб, рана, размозжение тканей),
- физические воздействия (высокая и низкая температура, электрическая и лучистая энергия),
-химические вещества (различные яды, кислоты, щелочи, соли тяжелых металлов, лекарственные вещества и др.)
- биологические факторы (вирусы, бактерии риккетсии, грибы, паразиты, их ферменты и токсины, а также антитела).
Все эти вышеуказанные факторы действуют непосредственно на клетки и ткани и органы и вызывают прямой, травматический или токсический некроз.
При опосредованном воздействии через рефлекторные, гуморальные и иммунные влияния, при нарушении трофической, нервно-эндокринной функции, иммунных реакций, при сосудистых, гипоксических расстройствах развивается непрямой некроз. Непрямой некроз возникает чаще всего в связи с нарушениями кровообращения (циркуляторный, ангиогенный некроз, или инфаркт). При поражении центральной и периферической нервной системы развиваются нейрогенный некроз, трофические язвы и пролежни.
Аллергический некрозразвивается в сенсибилизированном организме как проявление реакций гиперчувствительности немедленного (феномен Артюса) и замедленного типов (при туберкулезе, сапе и др.). Фибриноидный некроз развивается в соединительной ткани и стенках сосудов при ревматических заболеваниях миокарда, суставов и т.д.).
Патогенез. Смерть клеток характеризуется необратимым прекращением действия механизмов гомеостаза, когда клетки теряют способность поддерживать жизнедеятельность и подвергаются разрушению. Растворение погибшей клетки, вызывает распад мертвой ткани под действием гидролитических ферментов погибших клеток, макрофагов и микроорганизмов. В процессе отмирания клетки изменения цитоплазмы приводят к активации или высвобождению лизосомальных ферментов.
Возникновение и развитие некроза клеток и тканей протекает в разные сроки - от моментального, острого до медленного, хронического и определяется природой этиологического фактора, реактивностью организма, структурно-функциональными особенностями органа, возрастом, условиями кормления, содержания и использования животного. При прочих равных условиях некроз раньше всего наступает в клетках центральной нервной системы, затем в эпителии паренхиматозных органов (особенно в печени, почках, поджелудочной железе, надпочечниках, гипофизе), в кроветворной и лимфоидной тканях, сердечной и скелетной мышцах, в то время как волокнистая соединительная ткань более устойчива к действию большинства повреждающих факторов.
Макроскопические признаки некроза и классификация.
При некрозе тканей изменяются их консистенция (плотность), цвет, рисунок и запах. В зависимости от причины и условий возникновения, механизма развития, а также структурно-функциональных особенностей органов и тканей различают сухой, или коагуляционный, некроз, влажный, или колликвационный (от лат. colliquare — расплавлять, разжижать) некроз и гангрену.
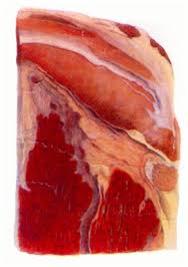
Сухой (коагуляционный) некроз. Характеризуется денатурацией (свертыванием) белков с образованием труднорастворимых соединений с дегидратацией (обезвоживанием) тканей. Этот вид некроза характерен для органов с большим содержанием белков и бедных жидкостями. Макроскопически мертвые участки органа сухие, плотные, беловато-серого или серо-желтого цвета, рисунок тканей сглажен или не выражен. Цвет мертвой ткани обычно бледнее нормального, но иногда при пропитывании кровью или желчью она приобретает темно-красный или желтый цвет. Примером сухого некроза является некроз кожи, мягких тканей и паренхиматозных органов (печени, почек, селезенки и др.) (рис. 3).

Рис. 3. Очаги некроза в печени
К сухому некрозу относят:
- восковидный, или ценкеровский (описан Ценкером) некроз мышц при беломышечной болезни жвачных животных и птиц, паралитической миоглобинурии лошадей, травмах и инфекционных болезнях (столбняк и др.) (рис. 4). При некрозе мышечной ткани омертвевшие участки приобретают уплотненную консистенцию и бело-желтоватый цвет, напоминают воск (восковидный некроз).
Рис. 4. Восковидный некроз
склелетной мускулатуры
- творожистый или казеозный ( от лат. caseus — творог, сыр ) некрозхарактеризуется образованием некротической сухой мелкозернистой крошащейся массы белково-жирового детрита, напоминающего по цвету творог (рис. 5).
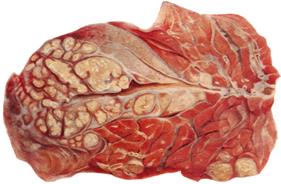
Рис. 5. Очаги творожистого некроза в легких при туберкулезе
Влажный (колликвационный) некроз.Наблюдается обычно в органах с большим содержанием ферментов и тканевой жидкости (головной мозг, послеродовая матка, плод и др.), а также при застойной гиперемии, лимфостазе, отеках и пропитывании тканей жидкостью из окружающей среды (рис. 6).
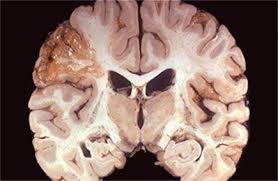
Рис. 6. Очаг влажного некроза в головном мозге
Макроскопически некротический очаг дряблый, тусклый, часто с образованием патологической полости (кисты), заполненной мутной полужидкой или кашицеобразной массой или жидкостью серо-желтоватого или буроватого цвета.
Гангрена (от греч. - разъедающая язва). Это — прогрессирующий вид некроза тканей и органов, сообщающихся с внешней средой и подвергающихся воздействию ее факторов (воздуха температуры, влаги, микроорганизмов и т.д.). Гангрена может возникать как в открытых частях тела (кожа, конечности, ушная раковина, хвост), так и во внутренних органах (легкие, желудочно-кишечный тракт, матка, молочная железа), имеющих сообщение с внешней средой. При гангрене ткани приобретают буро-серый, серо-зеленый или черный цвет, как обгорелые ткани, что связано с распадом гемоглобина с образованием сульфметгемоглобина, кровяных пигментов и превращением их в сульфид железа. Гангренозные участки ткани не имеют очерченных границ. Выделяют сухую, влажную и газовую гангрену.
Сухая гангрена возникает при прогрессирующем высыхании и уплотнении мертвой ткани под воздействием воздуха. Она наблюдается при ожогах и обмораживании, инфекционных болезнях (рожа, лептоспироз и др.). Разновидностью сухой гангрены является пролежень, характеризующийся омертвением покровных тканей с возможным распространением на фасции, мышцы, хрящ и даже кость (рис. 7).
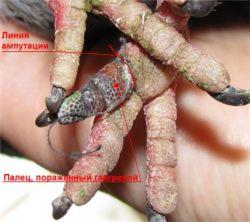
Рис. 7. Сухая гангрена
Пролежни развиваются под влиянием давления на ткани, при залеживании сильно ослабленных или тяжело больных животных с тяжелыми общими нарушениями трофики (трофоневротический или марантический некроз).
Влажная (гнилостная, или септическая) гангрена развивается под воздействием на мертвую ткань гнилостных микроорганизмов и характеризуется ее разжижением. Этот вид гангрены встречается в тканях и органах с большим содержанием крови, лимфы и тканевой жидкости. Влажная гангрена развивается в условиях расстройства крово- и лимфообращения (венозный застой, лимфостаз, отек), а также как осложнение воспалительных процессов в легких, кишечнике, коже, матке и молочной железе (рис. 8).
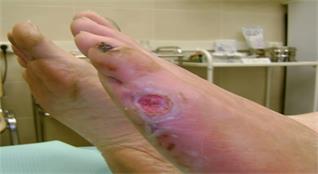
Рис. 8. Влажная гангрена
Макроскопически участки влажной гангрены мягкие, разрушенные, буро-серого, серо-зеленого или почти черного цвета со специфическим запахом в связи с образованием сероводорода и других газов. Мертвая ткань при дальнейшем расплавлении превращается в разжиженную массу.
Газовая (анаэробная) гангрена возникает при травмах и других ранениях с массивным разрушением мышц и даже размозжением костей под влиянием клостридий (Cl. perfringens и др.), образующих в процессе жизнедеятельности газы. При этом припухшая мертвая ткань не имеет четко выраженных границ. В мертвой ткани образуется большое количество сульфметгемоглобина, кровяных пигментов и сульфида железа, придающих мертвой массе темно-коричневый или почти черный цвет (рис. 9).
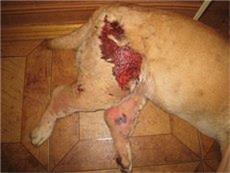
Рис. 9. Газовая гангрена
В мертвой массе и в пограничных с гангреной тканях обнаруживают крепитирующие пузырьки газа (шумящая гангрена). Анаэробная микрофлора при благоприятных для развития условиях распространяется на окружающие ткани. В результате образуется большое количество газов, что вызывает дальнейшее расстройство кровообращения в этой зоне и прогрессирующее развитие гангрены как следствие инфекционного процесса в живых тканях (септическая гангрена).
Микроскопические признаки Основными признаками некроза клетки являются изменения в ее ядре. Отмечаются следующие виды некроза ядра: кариопикноз (от греч. karyon —ядро, pyknos —плотный) — уплотнение, уменьшение объема, сморщивание ядра и ядрышек, конденсация хроматина с интенсивным окрашиванием его ядерными красителями; кариорексис (от греч. rhexis — разрыв) — распад ядра и ядрышек на глыбки хроматина различной формы и величины; кариолизис (от греч. lysis — растворение) — частичное или полное растворение ядра. В связи с лизисом ядро утрачивает свои контуры и не окрашивается красителями. Изменения ядра в виде пикноза, рексиса и лизиса происходят последовательно.
В цитоплазме, как и в ядре, происходят деструкция органелл, денатурация и уплотнение белков (плазмопикноз или гиалинизация), распад цитоплазмы на глыбки (плазморексис) и, наконец, гидролитическое растворение цитоплазмы (плазмолизис). Эти процессы могут иметь частичный или общий, тотальный характер с поражением всей клетки.
В межклеточном веществе некротические изменения характеризуются деполимеризацией гликозаминогликанов, набуханием белков, пропитыванием его белками плазмы, расплавлением или коагуляцией белков с распадом их на глыбки и зерна и превращением в аморфную бесструктурную массу. В эпителиальной ткани этот процесс сопровождается разъединением или дискомплексацией клеток, отторжением их от базального слоя со слущиванием (десквамацией) клеток. В соединительной ткани кроме деструктивных, коагуляционных или гидролитических изменений межуточного вещества некрозу подвергаются и волокнистые структуры. Коллагеновые, эластические волокна набухают, пропитываются и взаимодействуют с белками плазмы с образованием плотной гомогенной массы, распадаются или лизируются. Ретикулярные и нервные волокна подвергаются фрагментации и глыбчатому распаду. Измененные коллагеновые волокна и основное вещество соединительной ткани, а также гладких мышц стенок кровеносных сосудов, пропитываются белками плазмы, в том числе фибриногеном. Это приводит к развитию фибриноидного некроза.
При гангрене наряду с вышеуказанными изменениями отмечают накопление кровяных пигментов в мертвой ткани, а при септической форме — скопление микроорганизмов с образованием их колоний. В конечном итоге клетки и межклеточное вещество превращаются в однородную или зернисто-глыбчатую массу, содержащую продукты распада комплексных биологических соединений.
Исход некроза зависит от его причины, особенностей строения и функций клеток и тканей, реактивного состояния организма и влияния окружающей среды, но всегда это необратимый патологический процесс.
В результате ферментативного протеолитического гидролиза мертвая ткань размягчается и рассасывается макрофагами и лейкоцитами с полным восстановлением поврежденной ткани, частичным замещением ее соединительной тканью (организация), отграничением плотного некротического очага соединительнотканной оболочкой-капсулой — инкапсуляция. При полном расплавлении мертвой ткани образуются полости с жидким содержимым — кисты. При частичном периферическом расплавлении плотного, достаточно большого некротического очага происходит отслоение мертвой ткани от соединительнотканной капсулы — секвестрация, с образованием секвестра и секвестральной капсулы. Отпадение мертвой ткани в естественную полость или окружающую внешнюю среду называется мутиляцией. При сухом некрозе в мертвых тканях могут выпадать соли кальция с развитием обызвествления, или петрификации. Кальцификация иногда сопровождается образованием костной ткани, или оссификацией.
Значение некроза для организма определяется тем, что некроз —
это местная смерть и омертвевщая ткань полностью
прекращает свою жизнедеятельность. Последствия некроза зависят от места его развития. При некрозе или инфаркте сердечной мышцы, головного мозга может наступить смерть организма.
 2020-09-24
2020-09-24 353
353






