Государственное образовательное учреждение высшего профессионального образования «Московский государственный медико-стоматологический университет Росздрава»
Лечебный факультет
Кафедра госпитальной терапии №1
Майчук Е.Ю., Мартынов А.И., Панченкова Л.А., Хамидова Х.А.,
Воеводина И.В., Макарова И.А.
Остеоартроз
Учебно-методическое пособие для проведения практических занятий
по госпитальной терапии
Москва 2013
Остеоартроз
I. Определение и теоретические вопросы темы
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
МКБ-10: М 15-М 19 Артрозы.
Аббревиатура: ОА — остеоартроз.
Эпидемиология
· Заболеваемость - 8,2 на 100 ООО населения
· Распространённость: 20% населения земного шара
· Смертность: заболевание не приводит к смертельным исходам
· Преобладающий возраст: 40—60 лет
· Преобладающий пол: для ОА коленных суставов — женский, для ОА тазобедренных суставов — мужской.
Профилактика. В основе профилактики ОА — уменьшение нагрузок на сустав.
· Поддержание нормальной массы тела (приведение индекса массы тела к нормальным значениям, не больше 25 кг/м2). Уменьшение веса на 2 единицы (по индексу массы тела) приводит к 50% снижению риска развития ОА коленных суставов.
· Избегать подъёма тяжестей и движений, связанных с частым сгибанием коленных суставов, для уменьшения риска развития ОА коленных суставов, и подъёмов по лестнице — для ОА тазобедренных суставов.
· Тренировка четырёхглавой мышцы бедра снижает риск рентгенологических и клинических проявлений ОА коленных суставов у женщин, поскольку при слабости четырёхглавой мышцы бедра уменьшается её способность распределять нагрузку в суставе и поддерживать его стабильность.
· Повреждение коленных суставов в молодом возрасте увеличивает риск возникновения ОА в более позднем периоде жизни:
♦ Профилактика травм, в том числе спортивных (разработка режима тренировок спортсменов с градуированной нагрузкой, применение специальных устройств, защищающих суставы при нагрузках)
♦ Лицам, имевшим в прошлом травмы конечностей, рекомендуют проведение первичной профилактики: снижение избыточного веса тела, поддержание нормальной массы тела (индекс массы тела не выше 25 кг/м2) и тренировка четырёхглавой мышцы бедра.
Скрининг. При ОА скрининг нецелесообразен, так как частота обнаружения рентгенологических проявлений ОА повышается с возрастом и достигает 100% у лиц старше 75 лет (в то время как многие пожилые люди не имеют клинических проявлений болезни). Не существует убедительных доказательств необходимости целенаправленной профилактики ОА у лиц с рентгенологическими симптомами ОА, но без клинических проявлений.
КЛАССИФИКАЦИЯ
I. Клиническая классификация
1. Первичный (идиопатический) ОА:
§ Локализованный: суставы кистей, суставы стоп, коленные суставы, тазобедренные суставы, позвоночник, другие суставы.
§ Генерализованный: поражение трёх и более различных суставных групп
2. Вторичный ОА. Развивается вследствие ряда причин.
§ Посттравматический.
§ Врождённые, приобрётенные или эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.).
§ Метаболические болезни: охроноз, гемохроматоз, болезнь Вильсона- Коновалова, болезнь Гоше.
§ Эндокринопатии: сахарный диабет, акромегалия, гиперпаратиреоз, гипотиреоз.
§ Болезнь отложения кальция (фосфат кальция, гидроксиапатит кальция).
§ Невропатии (болезнь Шарко).
§ Другие заболевания: аваскулярный некроз, РА, болезнь Педжета и др.
II. Рентгенологическая классификация. Для определения рентгенологической стадии ОА используют классификацию Келлгрена и Лоуренса (1957):
§ Изменения отсутствуют.
§ Сомнительные рентгенологические признаки.
§ Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты).
§ Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты).
§ Выраженные изменения (суставная щель почти не прослеживается, выявляют грубые остеофиты).
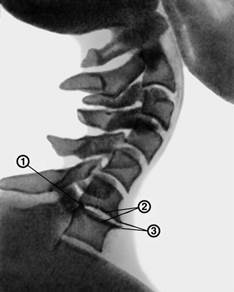
Рентгенограмма шейного отделе позвоночника больного межпозвонковым остеохондрозом. Отмечается уплощение межпозвонковых дисков (2), изменение их формы (1), остеофиты (3)
ДИАГНОЗ
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Предлагается учитывать следующие особенности поражения суставов при ОА:
· постепенное начало боли;
· усиление боли в положении стоя или при нагрузке;
· возникновение боли в покое свидетельствует о присоединении воспалительного компонента;
· припухлость сустава за счёт небольшого выпота или утолщения синовиальной оболочки; 
· утренняя скованность длится менее 30 мин, присоединение воспалительного компонента приводит к удлинению утренней скованности;
· крепитация при активном движении в суставе;
· ограничение активных и пассивных движений в суставе;
· атрофия окружающих мышц.
Постепенно развиваются деформации конечностей (варусная деформация коленных суставов, «квадратная» кисть, узелки Гебердена и Бушара соответственно в дистальных и проксимальных межфаланговых суставах кистей).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее лабораторные исследования следует проводить в целях:
· Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
· Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
· Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная,вязкая, с концентрацией лейкоцитов менее 2000/мм.
 2020-10-11
2020-10-11 126
126







