Причины: удар или падение груза на тыл стопы.
Признаки: отек и боль в области тыла стопы, резкая локальная болезненность при осевой нагрузке на плюсневые кости через соответствующие пальцы, обширная гематома на тыльной и подошвенной поверхностях стопы. Окончательный диагноз устанавливают после рентгенографии стопы в двух проекциях.
Следует дифференцировать переломы плюсневых костей от так называемых маршевых переломов (болезнь Дейчлендера) и остеохондропатии головок (болезнь Келера II). При этих заболеваниях отсутствует тяжелая травма в анамнезе, меньше выражены припухлость, болезненность при пальпации и осевой нагрузке, нет обширных гематом.
Лечение. Переломы без смещения отломков, изолированные переломы II-V плюсневых костей лечат амбулаторно. Больным накладывают гипсовую повязку от кончиков пальцев до верхней трети голени, уделяя особое внимание моделированию подошвенных сводов стопы. При изолированном переломе без смещения отломков продолжительность иммобилизации - 6 нед, при множественных - 8 нед. Для предупреждения сдав-ления стопы нарастающим отеком, гематомой гипсовую повязку сразу же после наложения рассекают по передней поверхности на всем протяжении и закрепляют мягким бинтом, ноге придают возвышенное положение, местно применяют холод.
При смещении отломков репозицию производят под местным обезболиванием. Тягой за пальцы (с помощью марлевой петли) травматолог устраняет смещение по длине, а путем сдавливания места перелома - по ширине. Продолжительность иммобилизации циркулярной гипсовой повязкой - 7-8 нед.
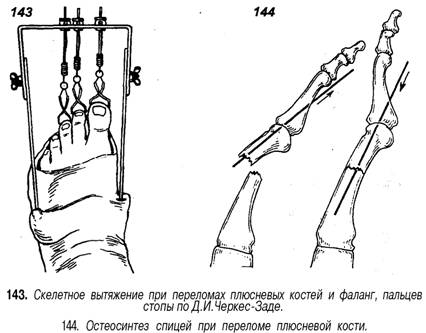
При переломе I плюсневой кости со смещением, ввиду значимости ее в опорной функции стопы, пострадавших следует направлять на стационарное лечение. Применение скелетного вытяжения и аппаратов наружной фиксации повышает эффективность лечения (рис. 143).
При наличии значительного отека или нарастающей гематомы на тыле стопы для предупреждения циркуляторных
расстройств и последующего развития некроза кожи и мягких тканей необходимо рассечь по наружно-тыльной поверхности кожу, подкожную клетчатку и фасцию, перевязать кровоточащие сосуды и удалить сгустки крови; на рану наложить провизорные швы и асептическую повязку, а конечность иммобилизовать рассеченной гипсовой повязкой. Через 2-3 дня после уменьшения отека и восстановления местного кровообращения рану зашивают.
При развитии некроза следует в ранние сроки произвести некрэктомию, а образовавшийся дефект закрыть кожным лоскутом.
Невправимость или неудержимость отломков закрытым способом служит показанием для операции. Вправленные отломки фиксируют металлическими стержнями или спицами, проведенными интрамедуллярно или чрескостно в ж»сом или поперечном направлении (рис. 144). Иммобилизацию гипсовой повязкой продолжают 6-8 нед, спицы извлекают через вырезанные в повязке окна через 3-4 нед. После снятия повязки назначают ношение ортопедических стелек-супинаторов сроком на 6-8 мес, проводят курсы массажа, ЛФК, парафиновых или озокеритовых аппликаций. Трудоспособность восстанавливается через 1 0 - 1 2 нед.
 2015-03-08
2015-03-08 455
455








