Исследования проводят на велоэргометре под контролем ЭКГ, больной выполняет 3-5 минутные ступенчато-повышающие физические нагрузки, начиная со 150 кгм/мин – 1 ступень, затем на каждой новой ступени нагрузка повышается на 150 кгм/мин: 2 ступень – 300 кгм/мин, 3 ступень – 450 кгм/мин, и т.д. – до определения предельной переносимой больным нагрузки.
Критерии прекращения нагрузки: 1. клинические – ЧСС увеличивается на 75-80% от субмаксимальной возрастной; увеличение АД до 230/130 мм. рт. ст. или снижение на 20-30%; приступ одышки, удушья или стенокардии, отказ больного от проведения пробы; 2. ЭКГ – увеличение или снижение сегмента ST на 1мм; извращение зубца R; признаки нарушения проводимости; частые экстрасистолы 4:40.
1 ФК – 750 кгм/мин, редкие приступы стенокардии, возникающие при чрезмерных физических нагрузках.
2 ФК – 450-600 кгм/мин, редкие приступы стенокардии напряжения (при подъеме в гору или на лестницу), одышка при быстрой ходьбе.
3 ФК – 300-450 кгм/мин, частые приступы стенокардии напряжения (при обычной физической нагрузке), нарушение ритма.
|
|
|
4 ФК – 150 кгм/мин и ниже, прекращение пробы через 1-2 минуты, крайне низкий резерв коронарного кровотока.
ЛФК
| ФК | Режим | Интенсивность | Д. ходьба | Другое |
| 1 ФК | Тренирующий | Умеренная, 2-3 нагрузки большой | 5-10км, скорость 4-5км/ч, угол 10 17˚ | Плавание 30-60мин подвижные игры, ЧСС 140уд/мин |
| 2 ФК | Щадяще-тренирующий | Умеренная | 3-5км, скорость 3-4км/ч, угол 5-10˚ | Плавание до 30мин, прогулки на лыжах, ЧСС до 130 уд/мин |
| 3 ФК | Щадящий | Малоинтенсивная | 500м+200-500м ежедневно до 3км, Скорость 2-3 км/ч | Плавание до 30мин брассом+ДУ с увеличенным выдохом, ЧСС 110 уд/мин |
4 ФК. Задачи ЛФК:
· самообслуживание;
· подготовка к бытовым нагрузкам малой и умеренной интенсивности;
· уменьшение приема лекарственных средств;
· улучшение психического состояния.
Особенности: дозировку осуществляют с помощью велоэргометра и ЭКГ; нагрузки малой интенсивности, увеличивают за счет времени выполнения; занятия проводят только после стабилизации состояния.
Физическую нагрузку определяют из расчета 50% от ТФН (200кгм/мин для 4 ФК). Занятия проводят 5 раз в неделю в течение 3мин под контролем врача и инструктора, при адекватной реакции сердечно-сосудистой системы в занятия добавляют по 2-3 мин и доводят время занятий до 30 мин. Через 4 недели снова определяют 50% от ТФН и занимаются 8 недель с определенной нагрузкой. Перед и после тренировки на велотренажере проводят ЛГ в положении сидя: для мелких и средних групп мышц 10-12 раз и 4-6 раз соответственно. Общее количество не более 13-14 упражнений. Домашняя тренировка.
ИНФАРКТ МИОКАРДА (ИМ) – ишемический некроз сердечной мышцы при нарушении ее кровоснабжения, возникающего в результате внезапной окклюзии коронарной артерии. Непосредственный механизм ИМ заключается в разрыве атеросклеротической бляшки, приводящему к тромбозу и окклюзии коронарной артерии, что сопровождается некрозом соответствующего участка миокарда. Факторы, способствующие превращению стабильной атеросклеротической бляшки в нестабильную («активную»), до конца не изучены, но к ним причисляют напряжение сдвига («сбривающее» действие тока крови), воспалительные и аутоиммунные процессы. ИМ относится к самым распространенным причинам смерти во всех странах. Наиболее часто заболевание встречается в возрасте 45-60 лет, смертность составляет 17-30%.
|
|
|
Факторами риска считаются: гиподинамия, лишний вес, чрезмерное питание, стрессы.
Размеры и локализация: 1) обширный ИМ – крупноочаговый, с поражением стенки, перегородки или верхушки; 2) мелкоочаговый ИМ – с поражением части стенки; 3) микроинфаркт – определяющийся ЭКГ исследованиями. Так же выделяют: интрамуральный ИМ – поражающий внутреннюю часть миокарда; трансмуральный ИМ – поражающий всю толщину миокарда.
Симптомы заболевания: интенсивные боли за грудиной и в области сердца от нескольких часов или дней, сопровождающиеся учащением пульса, аритмией, кратковременным повышением, а затем снижением АД, удушье, цианоз, холодный пот, потеря сознания. На 2-3 день отмечается повышение температуры, лейкоцитоз, увеличение СОЭ.
Осложнения: кардиогенный шок, кардиогенная астма, отек легких, нарушение проводимости, аневризма.
В соответствии с классификацией ВОЗ и рекомендациями Кардиологического научного центра РАМН выделяют четыре функциональных класса тяжести состояния больных, перенесших инфаркт миокарда, а также страдающих ишемической болезнью сердца (без инфаркта в анамнезе).
I функциональный класс — обычная физическая нагрузка (ходьба, подъем по лестнице) не вызывает болей в сердце; боли могут появляться при больших нагрузках.
II функциональный класс — боли возникают при ходьбе, подъеме по лестнице, в холодную погоду, при эмоциональном напряжении, после сна (в первые часы). Двигательная активность больных несколько ограничена.
III функциональный класс — боли появляются при обычной ходьбе по ровному месту на расстояние 200-400м, при подъеме по лестнице на один этаж. Заметно ограничена возможность физической нагрузки.
IV функциональный класс — боль возникает при самой небольшой физической нагрузке, т. е. больной не способен выполнять какую-либо физическую работу.
Больных с мелко-, крупноочаговым и трансмуральным неосложненным инфарктом относят к I-III классу тяжести. К IV классу относят больных с тяжелыми осложнениями: стенокардией в покое, сердечной недостаточностью, нарушением ритма и проводимости, тромбоэндокардитом.
В Кардиологическом научном центре РАМН разработана комплексная программа реабилитации больных с инфарктом на этапе стационарного лечения и совместно с Российским научным центром восстановительного лечения и курортологии (Центральный институт курортологии и физиотерапии — до 1992г.) — на этапах поликлинического и санаторно-курортного лечения.
Физическая реабилитация больных с инфарктом миокарда разделяется на три фазы (этапа):
Первый этап — лечение в больнице в остром периоде заболевания до начала клинического выздоровления.
Второй этап — послебольничный (реадаптация) в реабилитационном центре, санатории, поликлинике. Период выздоровления начинается с момента выписки из стационара и длится до возвращения к трудовой деятельности.
Третий этап — поддерживающий — в кардиологическом диспансере, поликлинике, врачебно-физкультурном диспансере. В этой фазе продолжается реабилитация и восстанавливается трудоспособность.
|
|
|
Больничный этап.
Задачи ЛФК:
· предупреждение возможных осложнений, обусловленные ослаблением функций сердца, нарушением свертывающей системы крови, значительным ограничением двигательной активности в связи с постельным режимом (тромбоэмболия, застойная пневмония, атония кишечника, мышечная слабость и др.);
· улучшение функционального состояния сердечно-сосудистой системы воздействием ФУ, преимущественно для тренировки периферического кровообращения, тренировки ортостатической устойчивости;
· восстановление простых двигательных навыков, адаптация к простым бытовым нагрузкам, профилактика гипокинезии (гипокинетического синдрома);
· создание положительных эмоций.
Противопоказания к назначению ЛФК:
· острая сердечная недостаточность - частота сердечных сокращений (ЧСС) более 104 уд/мин; выраженная одышка, отек легких;
· шок, аритмии;
· тяжелый болевой синдром, температура тела выше 38°С;
· отрицательная динамика показателей ЭКГ.
При неосложненном течении инфаркта занятия начинают со 2-3-го дня, когда основные признаки острейшего инфаркта стихают. Период пребывания в стационаре условно делят на четыре ступени, которые подразделяются на подступени (А, Б) для более дифференцированного подхода в выборе нагрузки. Класс тяжести, перевод больного с одной ступени на другую определяет лечащий врач.
1А подступень активности (после ликвидации болевого синдрома и осложнений): двигательный режим постельный, осуществляют поворот на бок, движения конечностями. Пребывание в постели с приподнятым головным концом 2-3 раза в день по 10 мин. Пользование судном.
1Б подступень активности: двигательный режим полупостельный, присаживание на постели 2-3 раза в день на 5-10 мин с помощью инструктора или медицинской сестры. ЛГ № 1: движения в дистальных отделах конечностей, изометрическое напряжение крупных мышц нижних конечностей и туловища, статическое дыхание, темп медленный подчинен дыханию больного. Паузы 30-50% от времени, затраченного на занятия. Продолжительность занятия 10-12 мин.
|
|
|
Критерии адекватности: пульс изменяется не более чем на 20 уд в мин; дыхание учащается не более чем на 6-9 движений в мин; АД повышается не более, чем на 20-40мм.рт.ст. систолическое и на 10-12мм.рт.ст. диастолическое.
2А подступень активности: двигательный режим палатный, больной выполняет тот же комплекс ЛГ (лежа на спине), но увеличивается число упражнений (2-3 раза в день). Присоединяется принятие пищи сидя, пересаживание на стул.
2Б подступень активности: через 5-10 дней в зависимости от класса тяжести. Двигательный режим палатный. Назначают ЛГ № 2: упражнения выполняют сидя, темп увеличивается, движения в дистальных отделах конечностей переводят на проксимальные, что вовлекает в работу более крупные мышцы. После каждого изменения положения пассивный отдых. Продолжительность занятий 15-17 мин. Бытовые нагрузки те же, разрешается ходьба по палате. Разрешены настольные игры, рисование, вышивание и т.д.
3А подступень активности: Через 6-15 дней. Подготовка к выходу на улицу, полному самообслуживанию, дозированной ходьбе в тренирующем режиме. Двигательный режим свободный. Можно выходить в коридор (50-200метров в 2-3 приема) медленным шагом. ЛГ № 2, но с большим количеством повторений. Бытовые нагрузки те же, больной может пользоваться общим туалетом.
3Б подступень активности: Через 11-18 дней. Двигательный режим свободный. Прогулки по коридору без ограничений. Полное самообслуживание, мытье под душем. Подъем на этаж с инструктором и под контролем АД и пульса. ЛГ № 3 в медленном темпе, с постепенным ускорением 20-25 минут. Самостоятельно выполняется ЛГ № 1 в виде УГГ или во второй половине дня.
4А подступень активности: Через 16-28 дней. Выход на улицу 500-900м в 1-2 приема 70-80 шагов в минуту. ЛГ № 4: движения в крупных суставах с увеличивающейся амплитудой и усилиями; упражнения для мышц спины и туловища в медленном и среднем темпе, паузы для отдыха 20-25% от занятий, при жалобах ФУ прекратить.
4Б подступень активности: Через 21-45 дней. Прогулки на улице 1-1,5км 2 раза в день, скорость движения до 80 шагов в мин. ЛГ № 4.
4В подступень активности: Прогулки на улице 2-3км в 2-3 приема, скорость движения 80-100 шагов в минуту. Велоэргометрия. Подготовка к переводу в санаторий.
Второй этап — послебольничный
Период выздоровления наступает с момента выписки из больницы и при не осложненном инфаркте длится два месяца. В первый месяц периода выздоровления наиболее эффективно продолжение реабилитации в кардиологическом санатории, которое апробировано с 1988г. Больных с не осложненным инфарктом направляют в санаторий при условии удовлетворительного состояния, способных к самообслуживанию, достигших возможности совершать ходьбу до 1км и подниматься на 1-2 лестничных марша без неприятных ощущений.
Больные поступают в санаторий на 12-17-й день, всего через 20-30 дней, т. е. в первый месяц периода выздоровления.
Задачи ЛФК:
· восстановление физической работоспособности, устранение остаточных явлений гипокинезии, расширение функциональных возможностей сердечно-сосудистой системы;
· увеличение физической активности; подготовка к физическим бытовым и профессиональным нагрузкам.
Противопоказания к назначению ЛФК:
· недостаточность кровообращения II степени и выше;
· хроническая коронарная недостаточность IV функционального класса;
· тяжелые нарушения ритма сердца и проводимости;
· рецидивирующее течение инфаркта миокарда;
· аневризма аорты, аневризма сердца с явлениями сердечной недостаточности.
Формы ЛФК: ЛГ, дозированная ходьба, ходьба по лестнице, прогулки, занятия на тренажерах общего действия (велотренажер, беговая дорожка и др.), элементы спортивно-прикладных упражнений и игр по облегченным правилам, трудотерапия, массаж.
Занятия ЛГ почти не отличаются от проводившихся занятий в стационаре перед выпиской. Постепенно увеличивают число повторений, ускоряют темп; применяют упражнения у гимнастической стенки, с предметами (гимнастические палки, гантели, надувные мячи). При сопутствующем астеническом синдроме в раннем постгоспитальном периоде следует ограничивать общую и специальную нагрузку в ЛГ и в то же время шире использовать упражнения на расслабление. Процедуры проводят групповым методом, желательно без музыкального сопровождения. Длительность занятия — 20-30мин.
Основное средство тренировки — ходьба до 3500м, в темпе 100-110 шагов в минуту. Во время подвижных игр по облегченным правилам необходимо делать паузы для отдыха через каждые 7-15 мин. Частота пульса не должна превышать 110 уд./мин. Используют естественные факторы природы, воздушные ванны, умеренное солнечное облучение, сон на воздухе. На втором месяце выздоровления больные находятся дома под наблюдением в поликлинике. Занимаются ЛФК во врачебно-физкультурном диспансере (ВФД), поликлинике 3-5 раз в неделю или самостоятельно в домашних условиях. При занятиях ЛГ, тренировках на велотренажере, беговой дорожке от 10 до 20 мин в конце месяца оптимальным считают увеличение ЧСС на 20-25 уд./мин, но не более 120 уд./мин. В дополнение к ЛГ показаны прогулки 2 раза в день на 3-5км, к концу месяца допустима на 2-3 мин ускоренная ходьба с увеличением ЧСС до 135-145 уд./мин.
Третий этап — поддерживающий
Начинается с 3-4-го месяца от начала заболевания и продолжается в течение всей жизни.
При условии регулярных занятий на предыдущем этапе физическая работоспособность приближается к такой же, как у здоровых сверстников - 700-900 кгм/мин.
Задачи ЛФК:
· поддержание и увеличение физической работоспособности;
· вторичная профилактика ИБС и повторного инфаркта.
Формы ЛФК: ФУ аналогичны применяемым у людей с ослабленным здоровьем и сниженной физической работоспособностью. Применяют ЛГ, ходьбу, подъем по лестнице на 3-5-й этаж 2-3 раза, занятия на тренажерах общего действия, спортивные игры с облегченными правилами, массаж.
Выделяют сильную группу по функциональным возможностям – 1ФК и слабую – 3ФК. Курс тренировок делят на подготовительный период длительностью 2-2,5 месяца и основной – 9-10 месяцев, который включает в себя 3 этапа.
Подготовительный период. 3 раза в неделю, группами по 12-15 человек, 30-60 минут. При положительных реакциях на нагрузки больных переводят на основной период.
Основной период. Первый этап 2-2,25 месяца. Включает упражнения в тренировочном режиме с числом повторений до 6 - 8 раз в среднем темпе. Усложненная ходьба (пятка, носок), дозированная ходьба в среднем темпе в вводной и заключительной частях, в быстром темпе в основной части. Дозированный бег 120-130 шагов в минуту. Велоэргометрия 5-10мин мощностью 75% от пороговой. Элементы спортивных игр. ЧСС у 1 ФК 65-70% от пороговой, у 3 ФК 55-60%, ЧСС 120-155 уд/мин.
Второй этап. 5 месяцев. Дозированный бег в среднем темпе. Велоэргометрия 10 мин. Игра в волейбол через сетку 8-12 мин, без прыжков. 1 минута отдыха через каждые 4. ЧСС до 130-140. Уменьшается роль ЛГ и увеличиваются циклические нагрузки и игры.
Третий этап. 3 месяца. Происходит интенсификация физических нагрузок. ЧСС 135-145 уд/мин, прирост пульса более 90% от ЧСС покоя и 95-100% по отношению к пороговой.
Гипертоническая болезнь – это заболевание, характеризующееся повышением АД от устья аорты до артериол включительно.
Выделяют:
· эссенциальную (первичную) гипертонию;
· вторичные гипертензии (возникшие на фоне других заболеваний – почечные, эндокринные, нейрогенные и др.).
Этиология:
- психоэмоциональное перенапряжение;
- наследственный фактор;
- ожирение, особенности питания;
- злоупотреблением алкоголем и курением;
- гормональные перестройки;
- травмы черепа;
- атеросклероз, СД и др.
Патогенез. Выделяют три основных механизма:
- Центральный – нарушение процессов торможения и возбуждения ЦНС (гипоталамус, лимбическая система, кора головного мозга).
- Гуморальный – увеличение продукции прессорных веществ (НА, альдостерон, ренин-ангиотензин).
- Вазомоторный – тоническое сокращение артерий с наклонностью к спазмам и ишемии органов (сочетание воздействия прессорных веществ с задержкой Na и Ca в сосудистой стенке приводит к отечности и утолщению артерий, сочетающиеся с ухудшением работы почек).
В результате развивается гемодинамический конфликт между МО и ОПС, ОЦК (в норме увеличение МО приводит к снижению ОПС; при ГБ увеличение МО приводит к увеличению ОПС, ОЦК).
Классификация уровня АД (VI пересмотр, 1999)*
| Величина АД, мм рт. ст. | ||
| Категория АД | систолическое | диастолическое |
| Оптимальное | <120 | <80 |
| Нормальное | <130 | <85 |
| Повышенное нормальное | 130-139 | 85-89 |
| Гипертония: | ||
| стадия 1 | 140-159 | 90-99 |
| стадия 2 | 160-179 | 100-109 |
| стадия 3 | >180 | >110 |
* Объединенный национальный комитет США по профилактике, выявлению, оценке я лечению гипертонии для лиц 18 лет и старше.
Всемирной организацией здравоохранения принята следующая классификация АГ:
I стадия — повышение АД без вовлечения органов-мишеней;
II стадия — повышение АД с вовлечением органов-мишеней (сердце, глазное дно, почки);
III стадия — повышение АД с поражением органов-мишеней (инсульт, инфаркт, почечная недостаточность, сердечная недостаточность).
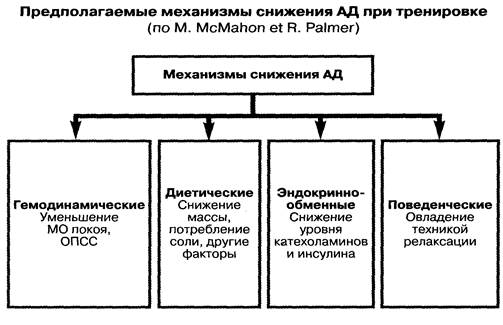
Механизм лечебного действия ФУ:
- при регулярных занятиях происходит снижение АД, ЧСС, увеличивается сила и производительность сердечной мышцы, повышается эффективность депрессорных механизмов;
- происходит нормализация МО, ОПС;
- улучшается периферическое кровообращение, происходит раскрытие резервных капилляров;
- повышаются адаптационные возможности организма;
- включаются экстракардиальные факторы кровообращения;
- повышается психоэмоциональный статус больного.
Задачи ЛФК:
- улучшение гемодинамики;
- повышение выносливости;
- увеличение толерантности к глюкозе;
- снижение холестерина и липопротеидов низкой плотности;
- активизация жирового обмена;
- улучшение состояния опорно-двигательного аппарата.
Противопоказания к ЛФК:
- увеличение АД свыше 220/130 (180/110) мм рт ст;
- состояния после гипертонического криза;
- значительное снижение АД (20-30%) от исходного уровня;
- развивающийся инфаркт миокарда;
- прединсульт;
- нарушение ритма (экстрасистолия, пароксизмальная тахикардия);
- приступ стенокардии, выраженная одышка;
- тромбоз, тромбоэмболия.
Формы ЛФК: ЛГ, УГГ, дозированная ходьба, элементы гребли, лыжного спорта, тренажеры общего действия, особенно эффективны ФУ в бассейне и лечебное плавание, массаж.
В период криза назначают постельный режим и не применяют ЛФК. ЛГ назначают после снижения давления и исчезновения жалоб, имеющих место при кризе. В первые дни проводят занятия индивидуально, а при улучшении — через 5-6 дней в группе. Методика ЛФК зависит от стадии болезни и преобладания тех или иных ее проявлений. Общим требованием к методике занятий является сочетание ОРУ (для всех групп мышц) и специальных упражнений: дыхательных, в расслаблении мышц, для вестибулярного аппарата (упражнения на равновесие, на координацию, упражнения с предметами, на снарядах). ОРУ при последовательной тренировке способствуют снижению артериального давления, а ДУ и упражнения в расслаблении мышц благодаря моторно-сосудистым рефлексам непосредственно снижают тонус артерий. Упражнения должны выполняться свободно с полной амплитудой, без задержки дыхания и натуживания. Эффективно проведение ЛГ в сочетании с массажем головы, воротниковой зоны и надплечья до и после занятий. Повороты, наклоны головы, туловища выполняют с осторожностью. После гипертонических кризов при II и III стадиях заболевания ЛГ назначается в период постельного режима. В ИП лежа с высоким изголовьем применяются простейшие упражнения для рук и ног. Между упражнениями даются паузы или проводятся статические ДУ. По мере улучшения состояния больного объем нагрузки возрастает соответственно режиму. Включаются упражнения для тренировки равновесия и сосудистых реакций на изменение положения тела и головы в пространстве. При переводе больного на свободный режим назначаются дозированная ходьба и прогулки. В период вне криза больные должны заниматься так же, как и больные ИБС, мощность нагрузки — 55-85 % от максимальной, которую в состоянии выполнить больной.
Гипотоническая болезнь – заболевание, характеризующееся снижением АД ниже 100\60 мм. рт. ст. до 25 лет и ниже 105/65 мм. рт. ст. для лиц старше 30 лет.
Классификация:
- первичная (эссенциальная), характеризуется конституционно-наследственной установкой АД. В патогенезе отмечается возбуждение парасимпатического отдела вегетативной нервной системы, приводящее к снижению ОПС, при котором увеличение СВ бывает недостаточно для поддержания АД. Состояние сопровождается снижением глюкокортикоидной активности надпочечников, катехоламинов и ренина. Расценивается как особая форма невроза высших сосудодвигательных центров, с нарушением регуляции сосудистого тонуса;
- вторичная: на фоне инфекционных заболеваний, надпочечниковой недостаточности, недостаточной работы щитовидной железы, хронических анемий, гипогликемий, цирроза печени, действия некоторых лекарственных препаратов.
Симптомы заболевания: слабость, головокружение, повышенная утомляемость, боли в области сердца (не снимающиеся лечебными препаратами), сонливость, вялость, склонность к ортостатическим реакциям, обмороки, повышенная термо - и барочуствительность. Выражается чаще всего гипотоническими и спастическими реакциями.
Задачи ЛФК:
- нормализация равновесия торможения и возбуждения в коре головного мозга (путем усиления возбуждения);
- тренировка ЦНС, ССС и ОДА, повышение мышечного тонуса – мощного регулятора АД;
- регуляция правильного дыхания, произвольного расслабления мышц, координации движений;
- уменьшение субъективных проявлений заболевания (слабость, головные боли, головокружение и др.).
Особенности методики ЛФК.
Гимнастика назначается при постельном режиме. Занятия проводятся в расчете на быстрый переход больного на палатный режим. Широко используются упражнения для адаптации организма к изменениям положения тела. После улучшения состояния больного назначается методика, используемая при недостаточности кровообращения первой степени.
Наибольший эффект в повышении АД оказывают силовые упражнения для крупных мышечных групп, выполняемые в медленном и среднем темпе, упражнения скоростного и силового характера, выполняемые в быстром темпе, и дозированные статические напряжения. Эти специальные упражнения следует сочетать с ОРУ и ДУ, а также с упражнениями в равновесии. Чаще всего используется ИП стоя, реже — сидя и лежа. Между упражнениями целесообразно включать паузы. Плотность занятия должна быть малой или средней. Максимум нагрузки должен приходиться на конец основной части занятия, а время заключительной части необходимо уменьшать.
Облитерирующий эндартериит – заболевание периферических сосудов (артерий), ведущее к их заращиванию (облитерации), нарушению кровообращения и питания в прилежащих тканях. Чаще всего поражается брюшная часть аорты, подвздошные артерии и артерии нижних конечностей. При этом происходит разрастание внутренней оболочки средних и мелких артерий, в их просвете возникают тромбы, просвет их закрывается.
Этиология: курение; хронические инфекции; отморожения; алкоголь; стресс; атеросклероз.
Классификация нарушения кровообращения:
1 стадия – холодеют конечности, немеют пальцы и стопы, быстрая утомляемость ног, судороги икроножных мышц.
2 стадия – перемежающаяся хромота, синюшность и мраморность кожи, боли при ходьбе: подстадия А – через 300-500м ходьбы; Б – через 20м.
3 стадия – перемежающаяся хромота 25-50м, боли в конечностях в состоянии покоя, синюшность кожных покровов.
4 стадия – язвенно-некротические поражения нижних конечностей, гангрена пальцев и ног.
Задачи ЛФК:
- общее укрепление организма
- улучшение периферического кровообращения и обменных процессов
- развитие коллатералей
- нормализация моторно-сосудистых рефлексов.
Противопоказания к ЛФК:
- острые тромбозы и эмболии,
- флебиты,
- некроз с болевым синдромом,
- воспалительные реакции,
- послеоперационные осложнения.
Особенности методики ЛФК:
При 1 и 2 стадии заболевания на фоне ОРУ используются специальные упражнения для пораженной конечности: упражнения в статическом напряжении и расслаблении мышц, сгибание, разгибание, отведение в сторону, круговые движения в суставах. В вводной части занятия применяются упражнения для рук, ДУ, статическое напряжение мышц ног с последующим расслаблением. В основной части специальные упражнения чередуются с ОРУ для здоровых конечностей и туловища и ДУ. В заключительной части используются упражнения на расслабление, ДУ, малоподвижные игры. ИП (стоя, сидя, лежа) необходимо чередовать. Дозировка специальных упражнений должна быть такой, чтобы не вызывать болей; продолжительность занятий 25—30 минут.
При назначении дозированной ходьбы индивидуально подбираются протяженность отрезков, скорость ходьбы, время отдыха (в дозировке, не вызывающей болевых ощущений в ногах). Нагрузка увеличивается вначале за счет удлинения расстояния, а затем скорости движения.
При нарушениях кровообращения 3 и 4 стадий на первых занятиях выполняются упражнения только для здоровых конечностей и туловища. Через 3-4 занятия осторожно включают упражнения в статическом напряжении мышц и несложные движения в различных суставах пораженной конечности в безопорном положении. Используют массаж, физиотерапию, электрофорез, бальнеотерапия, магнитотерапию, гипербарическую оксигенацию.
Варикозное расширение вен – расширение поверхностных вен, сопровождающееся несостоятельностью клапанов и нарушением кровотока. Варикозное расширение поверхностных вен нижних конечностей встречается преимущественно у женщин. Оно возникает, как правило, в молодом возрасте (нередко после родов) и развивается чаще всего в бассейне большой подкожной вены (70—85%), реже в системе малой подкожной вены (5—12%). При варикозной болезни поражение вен в 50—70% носит двусторонний характер.
Классификация:
- Первичное: слабость или функциональные нарушения венозной стенки.
- Вторичное: нарушение венозного оттока,несостоятельность клапанного аппарата глубоких вен,опухоли,травмы.
Факторы риска: беременность; ожирение; длительное пребывание в положении стоя; слабость соединительной ткани; наследственность.
Симптомы заболевания: боли в ногах при ходьбе и длительном стоянии, тяжесть в ногах, судороги, зуд кожи.
Задачи ЛФК:
- общее укрепление организма
- улучшение оттока венозной крови и трофики больной конечности
- повышение функциональных возможностей пораженной конечности.
Противопоказания к ЛФК: тромбозы, воспалительные реакции.
При варикозном расширении вен ФУ проводятся преимущественно в ИП лежа, лежа с приподнятыми ногами и стоя. Используются упражнения со значительной нагрузкой на пораженную конечность: «велосипед», приседания, ходьба, тихий бег, а также ДУ и упражнения в расслаблении мышц. Все упражнения выполняются в эластичных бинтах или чулках. Суммарная нагрузка определяется состоянием сердечно-сосудистой системы и уровнем общей тренированности больного.
Контрольные вопросы:
1. Что составляет основы методики ЛФК при заболеваниях сердечно-сосудистой системы?
2. Лечебное действие ФУ при заболеваниях сердечно-сосудистой системы.
3. Дайте определение сердечно-сосудистой недостаточности и назовите основные клинические проявления ее?
4. Охарактеризуйте задачи методику ЛФК при І степени сердечно-сосудистой недостаточности.
5. Охарактеризуйте задачи методику ЛФК при ІІ степени сердечно-сосудистой недостаточности.
6. Охарактеризуйте задачи методику ЛФК при ІІІ степени сердечно-сосудистой недостаточности.
7. Что такое атеросклероз? Задачи и методика ЛФК при атеросклерозе.
8. Понятие об ИБС, функциональные классы, клинические формы.
9. Определите задачи и методику при стенокардии.
10. Охарактеризуйте задачи и методику ЛФК на стационарном этапе реабилитации.
11. Определите задачи и методику ЛФК на санаторном этапе реабилитации.
12. Определите задачи и методику ЛФК на поликлиническом этапе.
13. Понятие о гипертонической болезни. Задачи и методика ЛФК в зависимости от стадии заболевания.
14. Назовите задачи, формы и опишите методику ЛФК при гипотонической болезни
15. Расскажите особенности методики ЛФК при облитерирующем эндартериите.
16. Перечислите специальные упражнения при варикозном расширении вен.
3. ЛФК при заболеваниях органов дыхания.
Дыхательная система состоит из органов и тканей, обеспечивающих доставку кислорода и утилизацию углекислого газа. Дыхание - это единый процесс, состоящий из трех неразрывных звеньев: 1) внешнего дыхания, то есть газообмена между внешней средой и кровью легочных капилляров, происходящего в легких; 2) переноса газов, осуществляемого системами кровообращения и крови; 3) внутреннего (тканевого) дыхания, то есть газообмена между кровью и клеткой, в процессе которого клетки потребляют кислород и выделяют углекислоту. Основу тканевого дыхания составляют сложные окислительно-восстановительные реакции, сопровождающиеся высвобождением энергии, которая необходима для жизнедеятельности организма. Именно поэтому заболевания дыхательной системы приводят к сбою в работе всего организма, потери работоспособности, ранней инвалидизации и смертности.
Патогенез бронхолегочных заболеваний чаще всего связан с изменением акта дыхания (нарушение ритма, типа и сочетания актов дыхания), что приводит к нарушению парциального давления в альвеолярном воздухе и изменению нормального напряжения кислорода и углекислого газа в крови.
Причинами нарушения газообмена считаются:
- уменьшение дыхательной поверхности легких вследствие заполнения экссудатом при воспалительных заболеваниях, таких как бронхиты, пневмонии, туберкулез, опухолевых процессах, ателектазах;
- ограничение подвижности грудной клетки и легких в результате скопления газа или жидкости в плевральной полости;
- нарушение проходимости дыхательных путей вследствие – спазма (астма), накопления экссудата (воспаление), механические препятствия (опухоли, рубцы);
- ухудшение эластичности легочной ткани при развитии эмфиземы;
- разрастание соединительной ткани в легких при пневмосклерозе.
Факторами снижения газообмена являются-накопление экссудата, ослабление экскурсии диафрагмы, гипокинезия.
Основные клинические симптомы при заболеваниях легких:
Одышка – ощущение нехватки воздуха, выделяют: 1) инспираторную (затруднен вдох) – вдыхание сопровождается шумом, наблюдается при сужении верхних дыхательных путей; 2) экспираторную (затруднен выдох) – наблюдается при снижении эластичности ткани легких, сужении мелких бронхов; 3) смешанную – затруднены обе фазы дыхания.
Сильная форма одышки, при которой больной задыхается, называется удушьем. Удушье, которое возникает приступами астмой.
Кашель – рефлекторный акт, вызванный раздражением дыхательных путей (мокротой, слизью, кровью, инородными телами). Кашель может быть сухой и влажный.
Выделение мокроты – повышенное слизеобразование, часто сочетающееся с нарушением механизмов очистки (ресничками) бронхов. Является результатом дыхательной недостаточности и воспаления.
Боли в груди – резкие, колющие чаще в боку, связаны с актом дыхания.
 2015-10-14
2015-10-14 7509
7509








