Готовая пилюльная масса должна быть пластичной, не прилипать к стенкам ступки и пестику. Ее собирают на головке пестика, снимают пергаментной капсулой, взвешивают (массу пилюль отмечают в ППК и на обороте сигнатуры). Из полученной массы выкатывают на стекле пилюльной машинки шарик, затем стержень. Пилюльный стержень должен быть длиной на весь резак пилюльной машинки (на 30 пилюль). Его помещают на нижний резак и возвратно-поступательными движениями верхнего резака разрезают на 30 пилюль. Формируют пилюли при помощи ролика, подсчитывают на треугольнике Движенникова.
В тару для отпуска помещают 1,0 г ликоподия, переносят пилюли, встряхивают, укупоривают и оформляют к отпуску. В ППК обязательно указывают общую массу пилюль, развеску и чем обсыпаны пилюли.
Данную пропись можно приготовить и с густым экстрактом солодки. Предполагаемая масса пилюль, количество тритурации мышьяковистого ангидрида будут те же. Густого экстракта необходимо взять примерно одну четвертую от всей пилюльной массы, то есть 1,5 г. Порошка корня солодки необходимо взять: 6,0 — (0,3 + 1,5) = 4,2 г.
Так же, как и при использовании сухого экстракта солодки, затирают поры ступки растительным порошком, выбирают часть его на капсулу, добавляют по всем правилам тритурацию мышьяковистого ангидрида. Затем добавляют густой экстракт солодки, перемешивают и уплотняют порошком корня солодки. Дальнейшее приготовление ведут аналогично.
Пилюли с легко растворимыми лекарственными веществами. Если в состав пилюль входят хорошо растворимые в воде, спирте, глицерине лекарственные вещества в малых количествах, их растворяют в минимальном количестве соответствующего растворителя. Если растворимые лекарственные вещества выписаны в значительных количествах, их вводят как нерастворимые вещества.
Rp.: Phenobarbitali 0,3
Iodi 0,01
Kalii iodidi 0,1
Extracti Valerianae 2,0 Massae pilularum q.s., ut fiant pilulae № 30 Da. Signa. По 1 пилюле 3 раза в день
Пилюли с летучим сильнодействующим веществом — йодом, прописанным в невзвешиваемом количестве, растворимым в водных растворах калия йодида, фенобарбиталом — труднорастворимым, сильнодействующим одурманивающим веществом, калия йодидом — светочувствительным, хорошо растворимым в воде веществом.
По общим правилам проверяют норму отпуска, разовую и суточную дозы фенобарбитала. Проверка доз йода имеет особенности, поскольку в фармакопее не приведены высшие разовые и суточные дозы йода кристаллического и их нужно рассчитать. Высшая разовая и суточная дозы 5 %-ного спиртового раствора йода по фармакопее 20 и 60 капель соответственно. По таблице капель находят, что 1 мл 5 %-ного раствора йода соответствует 48 каплям. Исходя из концентрации, 1 мл (или 48 капель) 5 %-ного раствора йода содержит 0,05 г йода кристаллического. Тогда высшая разовая доза йода будет равна количеству кристаллического йода, содержащегося в 20 каплях раствора, то есть 0,021 г (20*0,05:48). Высшая суточная доза, рассчитанная аналогично, равна 0,063 г (60*0,05: 48). Сравнивая рассчитанные количества с лечебной разовой и суточной дозами кристаллического йода по рецепту (0,01: 3 = 0,00033 г и 0,00033*3 =0,00099 г соответственно), устанавливают, что дозы не завышены.
При приготовлении пилюль по данной прописи обычно пользуются концентратом — 5 %-ным раствором йода в 50 %-ном растворе калия йодида. Роль склеивающего вещества играет лечебный густой экстракт валерианы, прописанный врачом. Уплотнять пилюльную массу лучше порошком корня солодки. Вначале рассчитывают количества ингредиентов. Предполагаемая масса пилюль: 0, 2*30 =6,0 г. Раствора йода 5 %-ного (1:20) в 50 %-ном растворе калия йодида необходимо взять 0,01*20 =0,2 мл. Небольшие количества жидкости обычно отмеривают каплями, поэтому переводят этот объем в капли. Порошка корня солодки нужно взять: 6,0 — (0,2 + 0,3 + 2,0) = 3,5 г.
В ступку помещают порошок корня солодки, измельчают и выбирают на капсулу, оставив примерно 0,3 г. Добавляют полученный по требованию фенобарбитал, смешивают, каплями прибавляют раствор йода в калия йодиде. На кружочке пергаментной бумаги отвешивают густой экстракт валерианы, переносят в ступку, смешивают. Уплотняют оставшимся порошком корня солодки до получения пилюльной массы необходимой консистенции. Затем по общим правилам выкатывают пилюли, обсыпают ликоподием и оформляют к отпуску.
Rp.: Kalii iodidi 3,0
Extracti Glycyrrhizae q.s.,
ut fiant pilulae № 30
Da. Signa. По 1 пилюле 3 раза в день
Пилюли, содержащие хорошо растворимое в воде светочувствительное вещество в большом количестве.
Если растворить в воде прописанное количество калия йодида, это приведет к сильному увеличению размера пилюль, и их масса может превысить максимально допустимую по фармакопее. Поэтому калия йодид вводят по типу суспензии. Для приготовления пилюль по данной прописи можно взять в качестве вспомогательных веществ густой экстракт и порошок корня солодки.
Рассчитывают количества входящих ингредиентов. Предполагаемая масса пилюль 0, 2-30 =6,0 г. Густого экстракта солодки 6, 0*1/ 4 =1,5 г. Порошка корня солодки 6,0 — (3,0 + 1,5) = 1,5 г.
В ступку помещают порошок корня солодки, измельчают, выбирают на капсулу. Отвешивают и измельчают в ступке калия йодид, добавляют густой экстракт солодки, перемешивают и уплотняют порошком корня солодки. По всем правилам готовят пилюли, обсыпают ликоподием, оформляют к отпуску. В готовых пилюлях калия йодид будет входить как в состав твердой, так и жидкой фаз (ввиду частичного растворения в густом экстракте).
Пилюли с растительными лечебными экстрактами. Растительные лечебные экстракты, наряду с оказанием терапевтического действия, выполняют роль склеивающих веществ в пилюлях. Если прописан густой лечебный экстракт, для получения пилюльной массы требуемой консистенции достаточно введение растительного порошка. Если прописан жидкий лечебный экстракт (например, экстракт водяного перца), его упаривают в выпарительной чашке (либо наносят на внутреннюю поверхность горячей ступки) и готовят пилюли, добавляя растительный порошок. Если прописан сухой экстракт, добавляют этиловый спирт и растительный порошок в качестве вспомогательных веществ. Спирт используют 40 или 70 % (удобнее работать с 40 % этиловым спиртом, так как он медленнее высыхает). Например:
Rp.: Extracti Belladonnae 0,1 Extracti Frangulae sicci 3,0 Radicis Rhei pulverati 4,0 Misce, ut fiant pilulae № 30 Da. Signa. По 1—2 пилюли на ночь
Пилюли с густым лечебным экстрактом красавки — сильнодействующим светочувствительным веществом и сухим лечебным экстрактом крушины — светочувствительным веществом. Проверяют дозы экстракта красавки. Они не завышены.
Прописанное количество густого экстракта будет недостаточно для обеспечения консистенции пилюльной массы (из предыдущего материала известно, что густого экстракта необходимо примерно одну четвертую часть от всей пилюльной массы для получения требуемой консистенции, то есть на прописанные 7,0 г пилюльной массы густого экстракта требуется примерно 1,8 г). Почти половину прописи составляет сухой экстракт, поэтому для получения пилюльной массы необходимо добавить спирт этиловый. Растительный порошок выписан врачом. Количества прописанных ингредиентов указаны, количество спирта этилового не рассчитывают, так как он добавляется до получения требуемой консистенции.
Измельчают в ступке порошок корневищ ревеня, добавляют сухой экстракт крушины, смешивают. Добавляют раствор густого экстракта красавки и смешивают с порошками. Затем при перемешивании каплями прибавляют небольшое количество 40 % этилового спирта до получения пилюльной массы требуемой консистенции. По общим правилам выкатывают пилюли (работать нужно быстро, так как спирт испаряется и масса подсыхает), обсыпают их ликоподием, оформляют к отпуску.
Пилюли с гидрофобными жидкостями. В пилюлях могут быть прописаны маслянистые жидкости: скипидар, деготь, эфирные масла, бальзамы, эвтектические смеси (ментол, камфора, фенилсалици-лат). Все они гидрофобные, и перед введением в пилюльную массу их необходимо заэмульгировать.
В качестве эмульгаторов используют сухой или густой экстракт корня солодки, муку, камеди. При использовании сухого экстракта солодки его берут в количестве, равном количеству маслянистой жидкости.
Кроме того, для получения пилюльной массы добавляют глицерин (в половинном количестве от массы маслянистой жидкости) и воду (одну четвертую часть от массы маслянистой жидкости). В качестве консистентных веществ используют растительные порошки. Если, кроме гидрофобных жидкостей, прописаны сухие лекарственные вещества, их добавляют к готовой эмульсии.
Rp.: Picis liquidae 1,0
Extracti et pulveris radicis
Glycyrrhizae q.s.,
ut fiant pilulae № 20 Da. Signa. По 1 пилюле 3 раза в день
Пилюли с гидрофобной пахучей жидкостью.
Необходимо рассчитать количество вспомогательных веществ. Предполагаемая масса пилюль: 0, 2-20 =4,0 г. Экстракта солодки сухого — 1,0 г (количество, равное гидрофобной жидкости); глицерина — 1, 0*0, 5 = 0,5 г; воды — 1, 0*0,25 = 0,25 г; порошка корня солодки — 4,0 — (1,0 + 1,0 + 0,5 + 0,25) = 1,25 г.
Растирают в ступке сухой экстракт солодки, каплями добавляют глицерин и воду, перемешивают. Затем каплями, при постоянном перемешивании, добавляют деготь. Готовую эмульсию уплотняют порошком корня солодки и выкатывают пилюли. Обсыпают их ликоподием, оформляют к отпуску.
Пилюли с солями алкалоидов. Если в состав пилюль входят соли алкалоидов, необходимо учитывать, что они легко адсорбируются растительными порошками, что может привести к снижению терапевтического эффекта. Поэтому при приготовлении пилюль, содержащих соли алкалоидов, не используют растительные порошки и экстракты. В качестве консистентного вещества обычно применяют крахмально-сахарную смесь (крахмал, глюкоза и сахар молочный в соотношении 1:3:3), для склеивания твердых частиц добавляют 5 %-ный раствор декстрина в воде глицериновой. Пилюльная масса получается более мягкая, чем обычно. Пилюли с алкалоидами обсыпают крахмалом.
Rp.: Atropini sulfatis 0,015
Papaverini hydrochloridi 0,4
Massae pilularum q.s.,
ut fiant pilulae № 30 Da. Signa. По 1 пилюле 3 раза в день
Пилюли, содержащие соли алкалоидов: атропина сульфат и папаверина гидрохлорид. Перед началом работы проверяют разовые и суточные дозы ядовитого и сильнодействующего веществ. Поскольку атропина сульфат выписан в невзвешиваемом количестве, необходимо использовать его в виде тритурации (1:10). Исходя из средней массы одной пилюли 0,2 г, крахмально-сахарной смеси необходимо взять примерно 5,5 г. Количество 5 %-ного раствора декстрина в воде глицериновой не рассчитывается, его добавляют до получения необходимой консистенции.
Ступку затирают крахмально-сахарной смесью и выбирают ее на капсулу, оставив примерно 0,15 г. Добавляют тритурацию атропина сульфата, полученную по требованию, перемешивают. Затем вносят папаверина гидрохлорид, перемешивают, по частям добавляют крахмально-сахарную смесь, смачивают порошки 5 %-ным раствором декстрина в воде глицериновой и уплотняют оставшейся крахмально-сахарной смесью до получения необходимой консистенции. Из полученной массы выкатывают пилюли, обсыпают крахмалом, оформляют к отпуску.
Пилюли с окислителями. В пилюлях могут быть прописаны сильные окислители — калия перманганат, серебра нитрат. Поскольку они легко разлагаются при контакте с органическими веществами, при их приготовлении нельзя использовать растительные порошки и экстракты, крахмал, сахар, муку и их смеси. Кроме того, калия перманганат с растительными порошками и глицерином образует самовоспламеняющиеся и взрывоопасные смеси. Поэтому для приготовления пилюль с окислителями используют только неорганические консистентные вещества: бентонит, глину белую, алюминия гидроксид, смесь бентонита с глиной белой (1:2). В качестве связывающего вещества при получении пилюль с серебра нитратом используют воду глицериновую или очищенную, для пилюль с калия перманганатом — ланолин безводный.
Особое внимание при приготовлении пилюль с окислителями следует обратить на чистоту инструментов и оборудования, поскольку следы органических веществ будут катализировать процессы восстановления окислителей. Ступка, пестик, пилюльная машинка, дощечка должны быть абсолютно чистыми. Вода очищенная должна быть свежеперегнанной, глицериновая — свежеприготовленной. Во избежание разложения лекарственных веществ нельзя использовать металлические шпатели и резаки, необходимо работать пластмассовыми или фарфоровыми. При их отсутствии металлические резаки оборачивают парафинированной бумагой, намечают места разрезов пилюльного стержня и делят его на дозы целлулоидной пластинкой. Обсыпают пилюли с окислителями глиной белой.
Rp.: Kalii permanganatis 1,5
Boli albae q.s.,
ut fiant pilulae № 30 Da. Signa. По 1 пилюле 3 раза в день
Пилюли с окислителем, красящим веществом. Врачом предложено для их приготовления использовать глину белую. В качестве связывающего вещества берут ланолин безводный (из расчета 1,0— 1,5 г на 30 пилюль). Рассчитывают количество ингредиентов. Предполагаемая масса пилюль: 0,2-30 = 6,0 г; ланолина безводного необходимо взять около 1,0 г; глины белой — 6,0 — (1,5 + 1,0) = 3,5 г.
В ступку помещают глину белую, растирают, выбирают примерно половину на капсулу. Помещают калия перманганат, насыпают
СТРУКТУРНО-ЛОГИЧЕСКАЯ СХЕМА ТЕХНОЛОГИИ
И КОНТРОЛЯ КАЧЕСТВА ПИЛЮЛЬ
Рецептурная пропись
Проверка правильности прописывания и совместимости ингредиентов, оформление рецептурного бланка
 | |||||
 | |||||
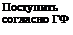 | |||||
 |
Поступить согласно приказу МЗ Украины
сверху вторую часть глины белой, оставив немного на капсуле, и растирают до однородности. Добавляют при перемешивании ланолин безводный до получения пилюльной массы требуемой консистенции (если нужно — уплотняют оставшейся частью глины белой). Выкатывают 30 пилюль (в случае необходимости стекло пилюльной машинки припудривают глиной белой). Готовые пилюли обсыпают глиной белой, упаковывают и оформляют к отпуску.
Пилюли с калия перманганатом должны быть фиолетового цвета, без бурого оттенка (признак разложения). При приготовлении пилюль, включающих малые количества калия перманганата (0,01— 0,03 г на одну пилюлю), пилюльную массу получают без добавления ланолина безводного. В качестве наполнителя используют смесь глины белой с бентонитом в соотношении 2:1.
Rp.: Argenti nitratis 0,1 Massae pilularum q.s., ut fiant pilulae № 20 Da. Signa. По 2 пилюли 3 раза в день
Пилюли с легкорастворимым в воде ядовитым светочувствительным веществом, обладающим окислительными свойствами. В качестве наполнителя можно использовать алюминия гидроксид или смесь глины белой с бентонитом. В качестве связывающего — воду глицериновую или очищенную.
Ступку протирают ватным тампоном, смоченным разведенной азотной кислотой (для стабилизации серебра нитрата). Затем в нескольких каплях свежеперегнанной воды очищенной растворяют полученный по требованию серебра нитрат. По частям прибавляют бентонит, затем глину белую, перемешивают. По каплям добавляют свежеприготовленную воду глицериновую (или воду очищенную), перемешивают до получения массы мягкой консистенции. Выкатывают пилюли, обсыпают их глиной белой, оформляют к отпуску. Пилюли с серебра нитратом должны быть белого цвета (потемнение указывает на восстановление серебра). Применяют их для лечения язвенной болезни желудка.
КОНТРОЛЬ КАЧЕСТВА, ХРАНЕНИЕ И ОТПУСК ПИЛЮЛЬ
Качество приготовленных пилюль контролируют, проверяя их соответствие фармакопейным требованиям к форме, отклонениям по массе, однородности в разрезе, распадаемости и др. Поскольку пилюли могут отсыревать или, наоборот, высыхать, подвергаться микробному обсеменению, их необходимо хранить в сухом прохладном месте в соответствии с конкретным сроком хранения. Отпускают пилюли по общим для всех лекарственных форм правилам в небольших стеклянных баночках или картонных коробках. Пилюли, содержащие светочувствительные вещества, защищают от действия света. При наличии в пилюлях летучих, пахучих и гигроскопичных веществ отпускная тара должна герметически закрываться.
Структурно-логическая схема технологии и контроля качества пилюль представлена на схеме 16.
РАЗДЕЛ 4
СТЕРИЛЬНЫЕ И АСЕПТИЧЕСКИ ПРИГОТОВЛЯЕМЫЕ ЛЕКАРСТВЕННЫЕ ФОРМЫ
К лекарственным формам, которые должны готовиться в асептических условиях, относятся: лекарственные формы для инъекций; лекарственные формы для лечения глаз; лекарственные формы с антибиотиками; лекарственные формы для детей.
Все эти лекарственные формы характеризуются тем, что в них не должно содержаться микроорганизмов и их спор.
Необходимость получения стерильных и асептически приготовляемых лекарственных форм вызвано особым способом их применения, например, инъекции вводятся в организм через полую иглу с нарушением целостности кожных и слизистых покровов. Наличие в них микроорганизмов может привести к инфицированию организма, а следовательно, к тяжелым последствиям.
Лекарственные формы с антибиотиками требуют асептических условий приготовления, так как в присутствии микроорганизмов антибиотики теряют свою активность.
Перечисленные лекарственные формы независимо от того, подвергаются они дальнейшей стерилизации или нет, должны готовиться в асептических условиях. Санитарные требования при приготовлении лекарств в асептических условиях регламентируются приказом МЗ Украины № 139 от 14.06.93 г. «Об утверждении инструкции по санитарно-противоэпидемическому режиму аптек».
Глава 25
ЛЕКАРСТВЕННЫЕ ФОРМЫ ДЛЯ ИНЪЕКЦИЙ
ХАРАКТЕРИСТИКА ЛЕКАРСТВЕННЫХ ФОРМ ДЛЯ ИНЪЕКЦИЙ
К инъекционным лекарственным формам относятся стерильные водные и неводные растворы, суспензии, эмульсии и сухие твердые вещества (порошки, пористые массы, таблетки), которые растворяют в стерильном растворителе непосредственно перед введением.
Это специфические лекарственные формы, известные под общим названием инъекции (injectiones).
Лекарства для инъекций начали применяться в медицинской практике немного позднее, чем другие лекарственные формы. Впервые подкожное впрыскивание лекарства было осуществлено в 1851 году русским врачом Лазаревым. Его прибор состоял из барометрической трубки с поршнем, на свободном конце которой был укреплен серебряный наконечник, вытянутый в иглу. Современный шприц был предложен в 1852 году Правацем.
Инъекционный способ введения лекарств имеет положительные стороны и недостатки. К преимуществам его можно отнести следующее:
— полнота всасывания и быстрота действия вводимых лекарственных веществ, иногда через несколько секунд;
— лекарственные препараты вводятся, минуя такие защитные барьеры организма как желудочно-кишечный тракт и печень, где под влиянием ферментов могут изменяться, а иногда и разрушаться лекарственные вещества;
— при этом методе введения полностью исключаются неудобства, связанные с неприятным запахом и вкусом лекарств;
— возможность точно дозировать лекарства;
— возможность локализации действия лекарственных веществ;
— возможность введения лекарства больному, находящемуся в бессознательном состоянии;
— возможность пополнения крови необходимым объемом жидкости после значительных ее потерь;
— возможность заготовки стерильных лекарств впрок.
В то же время инъекционный способ введения имеет недостатки:
— возникает серьезная опасность внесения инфекций в организм;
— при введении растворов в кровь возникает опасность эмболии вследствие попадания твердых частиц или пузырьков воздуха с диаметром, превышающим диаметр мелких сосудов (при эмболии сосудов, питающих мозг, возможен смертельный исход);
— наносится травма больному как физически, так и морально;
— применение метода введения связано с необходимостью привлечения медицинского персонала;
— введение лекарств может вызвать сдвиги давления, рН среды и т. д., особенно при введении больших количеств раствора внутривенно или внутриартериально. Эти физиологические нарушения подчас болезненно воспринимаются организмом (резкая боль, жжение, иногда лихорадочные явления).
Виды инъекций. В зависимости от места введения инъекции делят на: внут-рикожные, подкожные, внутримышечные, внутривенные, внутриартериальные, спинномозговые, внутричерепные, внутрибрюшинные, внутриплевральные, внутрисуставные и др.
Внутрикожные инъекции — injectiones intracutaneae. При этом способе введения игла прокалывает только эпидермис кожи и жидкость в очень малом количестве вводится в пространство между эпидермисом и дермой. Внут-рикожные инъекции применяют с целью диагностики инфекционных заболеваний (реакция Пирке), реже с лечебной целью.
Подкожные инъекции — injectiones subcutaneae. Растворы вводятся в подкожную клетчатку. Для подкожных инъекций могут употребляться водные и масляные растворы, а также суспензии и эмульсии. Скорость всасывания зависит от природы растворителя. Водные растворы всасываются быстро, масляные растворы, взвеси и эмульсии — медленно.
Внутримышечные инъекции — injectiones intramusculares. При этом способе введения жидкость вводится в толщу крупной мышцы. Внутримышечно можно вводить водные и масляные растворы, тонкие суспензии и эмульсии. По сравнению с подкожной клетчаткой мышцы снабжены большим количеством кровеносных сосудов, что обусловливает более быстрое всасывание лекарственных препаратов. В то же время внутримышечные инъекции менее болезненны, так как мышечная ткань, сравнительно с подкожной клетчаткой, содержит меньше чувствительных нервных окончаний.
Внутривенные инъекции — injectiones intravenosae. Раствор вводится в вену медленно и осторожно. Действие лекарства в этом случае наступает через 1—2 секунды. Внутривенный способ позволяет вводить в организм большие количества жидкости: от 1 до 500 мл, а в некоторых случаях и больше. Часто эти растворы вводят капельным методом (в этом случае раствор вводят в вену не через иглу, а через канюлю со скоростью 40—60 капель в минуту).
Наличие в крови буферной системы, регулирующей величину рН, позволяет вводить в кровь растворы резко кислой или щелочной реакции. При медленном введении даже растворы с рН = 3—10 в небольших объемах (15—20 мл) не вызывают заметных осложнений.
Внутрь сосудов можно вводить только водные растворы, хорошо смешивающиеся с кровью (физиологические, кровезаменители, растворы глюкозы и др.). Нельзя вводить в кровь взвеси, эмульсии с диаметром частиц, превышающим диаметр эритроцитов. При внутривенном введении дозу лекарственного вещества берут в 3 или 4 раза меньше, чем при приеме через рот.
Внутриартериальные инъекции — injectiones intraarteriales. Раствор вводится в артерию, медленно, осторожно, действие лекарств наступает уже в процессе введения. При внутрисосудистом введении резко возрастает опасность эмболии и инфицирования организма.
Спинномозговые инъекции — injectiones cerebrospinales. Жидкость вводится в субарахноидальное или перидуральное пространство позвоночного канала. Для спинномозговых инъекций применяются только истинные водные растворы с рН не менее 5 и не более 8. Обычно этим методом пользуются для введения анестезирующих веществ и антибиотиков.
Условия распространения и резорбции лекарственных веществ в субарахно-идальном и перидуральном пространстве различны. Так, при введении анестезирующего раствора в субарахноидальное пространство уже через 5—7 минут наступает так называемая спинальная анестезия, а при инъекции в перидураль-ное пространство — лишь через 20—30 минут.
Всасывание лекарственных веществ в кровь при этом методе введения идет очень медленно. Спинномозговые инъекции должны производиться опытным врачом-хирургом, так как ранение концевой нити спинного мозга может привести к параличу нижних конечностей.
Внутричерепные инъекции — injectiones subarachnoidal. Раствор вводится в расширенную часть субарахноидального пространства, и лекарства действуют мгновенно. Вводятся только истинные водные растворы нейтральной реакции. Метод часто используется для введения пенициллина и стрептомицина при менингите. Более редко назначаются внутрикостные, внутрисуставные, внутриплевральные и другие инъекции.
В настоящее время применяется метод впрыскивания без иглы. Раствор с помощью специального инъектора вводится под давлением в подкожную клетчатку без нарушения целостности кожного покрова.
Способ струйного введения лекарственных веществ по сравнению с обычными инъекциями с помощью иглы имеет преимущества: безболезненность инъекций, быстрое наступление эффекта, уменьшение требуемой дозы, невозможность передачи «шприцевых инфекций», более редкая стерилизация инъектора, увеличение количества инъекций, производимых в единицу времени (до 1000 в час).
Безыгольные инъекторы различаются по следующим основным признакам: по глубине введения препарата — для внутрикожных, подкожных, внутримышечных инъекций и универсальные: по количеству вводимых доз — много-и однодозовые, по конструкции — с пружинным гидравлическим, электромеханическим, электромагнитным и пневматическим приводом.
В настоящее время выпускаются безыгольные инъекторы БИ-1 («Пчелка»), БИ-2, БИ-3, БИ-5. Применение безыгольного инъектора способствует появлению самостоятельного высокоэффективного способа парентерального введения.
Требования, предъявляемые к инъекционным лекарственным формам. К инъекционным формам предъявляются следующие требования: отсутствие механических примесей, стерильность, стабильность, апирогенность, к отдельным растворам — изотонич-ность, что указывается в соответствующих нормативных документах или рецептах. Инъекционные растворы могут быть изогидричными и изоионичными в соответствии с требованиями частных статей.
Для реализации указанных требований необходимо соблюдение особых условий приготовления инъекционных лекарственных форм, которые предусматривают: требования к помещению, производственному оборудованию, персоналу, лекарственным и вспомогательным веществам, растворителям, укупорочным материалам, организации и проведению технологических процессов (растворение, стабилизация, фильтрация, стерилизация, упаковка, маркировка).
Важнейшей составной частью технологического процесса всех инъекционных лекарственных форм является организация работы в асептических условиях и стерилизация.
РАСТВОРИТЕЛИ
При приготовлении инъекционных лекарственных форм в качестве растворителей применяют воду для инъекций, жирные масла, этилолеат, а также комплексные растворители.
Вода для инъекций (Aqua pro injectionibus). Санитарные требования к получению, транспортированию и хранению воды для инъекций приведены в приказе МЗ Украины № 139 от 14.06.93 г. «Об утверждении инструкции по санитарно-противоэпидемическому режиму аптек». Она должна отвечать всем требованиями, предъявляемым ФС 42-2620—89 к воде очищенной, и не содержать пироген-ных веществ.
> Пирогенными веществами (от гр. pyr — огонь, лат. generatio — рождение) называют продукты жизнедеятельности и распада микроорганизмов, токсины, погибшие микробные клетки.
Для определения пирогенности в Украине принят метод, описанный в ГФУ (2.6.8. Пирогены), ранее — в ГФ XI («Испытание на пи-рогенность»). Современные мировые фармакопеи, такие, как Британская (1998 г.), Европейская (1997 г.), США (1995 г.), Чешская (1997 г.) наряду с тестом на бактериальные эндотоксины также содержат и «Тест на пирогены». Кроме официального биологического метода испытания на пирогенность, за рубежом широко применяют лимулус-тест (лим-тест), основанный на образовании геля при взаимодействии бактериальных пирогенов с лизатом амебоцитов. В НИИФ России разработан аналогичный чувствительный, но более простой метод, основанный на способности грамотрицательных микроорганизмов (основные продуценты пирогенных веществ) образовывать гель в 3 % -ном растворе калия гидроксида.
Химический состав пирогенных веществ очень сложный — это ВМС с большой молекулярной массой, имеют липосахаридную или липопептидную природу. При попадании в организм они вызывают аллергические реакции, повышение температуры, озноб, цианоз, удушье, вплоть до анафилактического шока. При высоком содержании пирогенных веществ в растворах для инъекций может быть даже летальный исход. Токсичность пирогенных веществ объясняется наличием в них фосфатных группировок. Освободиться от пироген-ных веществ в воде и инъекционных растворах термической стерилизацией практически невозможно, так как это термостабильные вещества. Пирогенные вещества проходят также через фарфоровые бактериальные фильтры. Инъекционные растворы освобождают от пирогенных веществ использованием сорбентов (уголь активированный, целлюлоза и др.).
 2014-02-17
2014-02-17 1283
1283








