Гигиеническая гипотеза, впервые предложенная Strachan в 1989 году, обосновывала взаимосвязь между количеством членов семьи, семейной/персональной гигиеной и чувствительностью к аллергическим заболеваниям.
На основании полученных данных были сформулированы основные положения гигиенической гипотезы:
а) в больших семьях риск развития аллергии снижен;
б) повышенный уровень воздействия микроорганизмов на иммунную систему защищает детей от развития сенсибилизации аллергенами, т. е. обеспечивает профилактику аллергии.
За последние десятилетия гигиеническая гипотеза подкреплена экспериментальными и другими исследованиями по эпидемиологии атопических заболеваний в развивающихся и развитых странах мира.
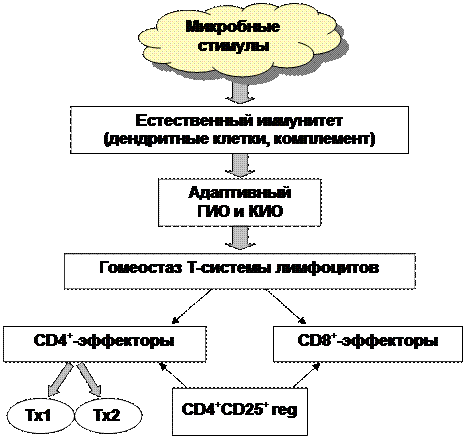 |
В настоящее время предполагается, что первичными мишенями для микробной стимуляции клеток естественного иммунитета (ДК, моноцитов, макрофагов) являются мембранные рецепторы CD14+ и Toll-like. Взаимодействие структур микроорганизмов с этими рецепторами стимулирует повышение активности клеток и их адекватное ситуации созревание. Активированные таким образом ДК «инструктируют» еще незрелую систему Т-лимфоцитов к образованию специфических CD4+ и CD8+ эффекторных клеток, Т-клеток памяти и Treg (рис. 2).
|
|
|
Рис. 2. Формирование механизмов естественного и адаптивного иммунитета у детей
в контексте гигиенической гипотезы
ОСОБЕНнОСТИ ВНУТРИУТРОБНЫХ ИНФЕКЦИЙ
И ИНФЕКЦИЙ ПЕРВОГО ГОДА ЖИЗНИ
Гистопатологические изменения органов при внутриутробных вирусных инфекциях показывают, что эмбрион человека на ранних стадиях формирования характеризуется исключительной чувствительностью к вирусной инфекции и ее деструктивным эффектам. Этот феномен объясняется множеством факторов:
1) быстро делящиеся и метаболически высокоактивные клетки эмбриона представляют идеальную среду для репликации вирусов;
2) клетки незрелого плода более восприимчивы к вирусам, чем зрелого;
3) противоинфекционные защитные механизмы эмбриона и плода в совокупности не развиты;
4) первичные и вторичные лимфоидные органы значительной части плодов отстают в росте и дифференциации;
5) неспецифические механизмы защиты и эффективная регуляция специфического иммунного ответа отстают в развитии и недейственны.
В результате вирусной инфекции в органах выявляются типичные гистопатологические изменения. Они проявляются: а) интенсивной репликацией вирусов в тканях у места входных ворот; б) отсутствием тканевого и органного тропизма, т. е. диссеминацией вируса в большинство органов; в) персистенцией вирусов в клетках-мишенях, формированием персистенции и хронического течения инфекции; г) отсутствием выраженной воспалительной реакции, характерной для инфекций постнатального периода; д) формированием первичных и вторичных эффектов (гибель клеток, ингибиции митоза, синтеза интерферонов, токсическая деструкция); е) интенсивной экскрецией вируса выделительными системами организма.
|
|
|
На возникновение и течение внутриутробных инфекций указывает:
а) высокая частота выявления микробспецифических антител у беременных;
б) частота возникновения инфекции у женщин на разных стадиях беременности;
в) соотношение числа клинических и бессимптомных случаев инфекции при рождении и среди новорожденных;
г) наличие тератогенного эффекта и генетических врожденных дефектов после перенесения вирусной инфекции.
Наиболее распространенными внутриутробными вирусными инфекциями являются краснуха, герпес-вирусная инфекция 1, 2, 3 и 5-го типов, корь, гепатит В, лимфоцитарный хорионменингит (ЛХМ), ВИЧ-инфекция, эпидемический паротит.
Врожденные бактериальные инфекции наиболее часто вызываются гонококками, трепонемами, стрептококками, стафилококками, листериями, хламидиями, микоплазмами, уреаплазмами, микобактериями.
Среди инфекций, вызываемых простейшими, наиболее часто выявляется токсоплазмоз.
У новорожденных детей присоединяется еще ряд кишечных вирусных инфекций (рота-, адено-, коксаки-, экхо-, астро-, полиовирусная), а также респираторно-сентициальная и другие. К данным патогенам отмечается повышенная восприимчивость организма новорожденных. Эти инфекции, соответственно, имеют наиболее широкое распространение во всем мире.
Таким образом, эмбриональный период развития иммунной системы индивидуума характеризуется формированием и созреванием основных звеньев неспецифического (фагоцитарные клетки — микро- и макрофаги, система комплемента, цитокины, естественные киллеры и другие факторы) и адаптивного (В- и Т-системы лимфоцитов; биосинтез иммуноглобулинов (антител) и антигенспецифических рецепторов) иммунитета к встрече с еще неизвестными, но многочисленными факторами окружающей среды биологической или иной природы. Вместе с тем следует подчеркнуть, что иммунная система плода, ее системные и локальные механизмы к моменту рождения являются незрелыми, недостаточно эффективными и не имеющими опыта взаимодействия и организации многоуровневой защиты против опасных патогенов и других факторов агрессии. Второе важное обстоятельство заключается в том, что иммунная система новорожденного находится в состоянии непрерывного созревания, дифференцировки, обучения, совершенствования ее функции и накопления специфической иммунологической памяти о своих естественных врагах, является весьма уязвимой к воздействию факторов окружающей среды.
ФУНКЦИОНИРОВАНИЕ ИММУННОЙ СИСТЕМЫ
В ПОСТНАТАЛЬНОМ ПЕРИОДЕ
Здоровый ребенок, родившийся в срок от здоровой матери, имеет в достаточной мере сформированные центральные и периферические органы иммунной системы и обладает определенными гомеостатическими количественными и функциональными параметрами и резервами.
Лимфоидные органы детей раннего возраста реагируют выраженной гиперплазией на проникновение в организм патогенов, что сопровождается развитием ответной воспалительной реакции, увеличением объема и массы периферических лимфоидных органов — лимфатических узлов, аденоидов, селезенки.
Вместе с тем в период новорожденности велик риск инфицирования и агрессии в отношении ребенка со стороны всевозможных микроорганизмов. Организм новорожденного — весьма привлекательная среда для заселения и репродукции не только представителей нормальной микрофлоры, но и множества потенциально патогенных микробов.
|
|
|
Адаптация новорожденного к условиям окружающей среды является обязательным условием выживания. В разных регионах мира на популяцию детского населения воздействуют разные по характеру и интенсивности факторы: природные (климатические, ионизирующее и солнечное излучение, температура), антропогенные (химическое и микробное загрязнение воды и воздуха), социо-экономические (бедность, недостаточное и несбалансированное питание, некачественное медицинское обслуживание). Еще в XV веке, т. е. пять столетий тому назад, детская смертность составляла 300 на 1000 родившихся. С развитием медицинской науки, глобального здравоохранения, экономики стран она существенно снизилась и в развитых странах составляет 6–10 на 1000 родившихся. Однако ежегодно от инфекций и недостаточности питания в мире умирают более 5,0 млн детей.
 2015-05-06
2015-05-06 1160
1160








