| Вид фракционирования | Величина разовой очаговой дозы, Гр | Схема ее подведения | Длительность курса облучения, недели |
| Конвенциальное | Ежедневно, 5 раз в неделю | ||
| Гиперфракционирование | 1-1,25 | Ежедневно, 2 раза в сутки с интервалом 4-5 часов, 5 раз в неделю | 5-6 |
| Гипофракционирование | 4-10 | 1-3 раза в неделю | 2 и более |
| Ускоренное | 1,2-2 | Ежедневно, 2-3 раза в сутки с интервалом 4-5 часов, 5 раз в неделю | |
| Динамическое | Величина дозы изменяется во время курса облучения | Сочетание конвенциальной схемы с гиперфракционированием; гипофракционирования с гиперфракционированием | 4 и более |
| Расщепленный курс | 2-2,5 | Ежедневно, 5 раз в неделю, перерыв в облучении на половине суммарной дозы (2-3 недели) |
Основное требование клинической радиологии заключается в создании максимальной дозы в патологическом очаге при минимальном облучении нормальных тканей. Этот принцип можно реализовать путем выбора оптимальных вариантов пространственного распределения энергии излучения (дозиметрическое планирование). Благодаря наличию различных источников излучения, многообразию методов и методик облучения, достаточному набору специальных приспособлений и формирующих пучок излучения устройств- облучить можно объем любой конфигурации. Формируя оптимальное пространственное распределение дозы излучения физическими методами, одновременно используют различные способы радиомодификации, которые обеспечивают избирательную защиту нормальных тканей или усиление степени повреждения злокачественной опухоли, т.е. расширяют терапевтический интервал.
Все современные способы радиомодификации основаны на достижениях радиобиологии. Выявленная зависимость степени лучевого повреждения тканей от их кислородного насыщения (т.е. кислородный эффект) легла в основу использования гипербарической оксигенации и электроакцепторных соединений в качестве радиосенсибилизаторов опухоли, а жгутовой и общей газовой гипоксии в качестве протекторов для защиты нормальных тканей. Для радиосенсибилизации используют и некоторые противоопухолевые препараты. К универсальным сенсибилизаторам относят гипертермию, повышающую за счет усиления кровотока степень оксигенации и ингибирующую процессы постлучевого восстановления. С этой же целью применяют гипергликемию. Известны варианты полирадиомодификации.
При использовании лучевой терапии как самостоятельного метода в зависимости от конкретной ситуации, которая определяется особенностями злокачественного заболевания и общим состоянием больного, различают радикальное, паллиативное и симптоматическое лечение.
Радикальную лучевую терапию применяют для полного уничтожения опухолевой паренхемы, резорбции опухоли и ее регионарных метастазов в расчете на излечение больного. Радикальная лучевая терапия включает облучение первичного очага и зон регионарного метастазирования. Применяемые дозы 60- 80 Гр.
В задачи паллиативной лучевой терапии входит торможение роста опухоли и сокращение ее объема, за счет чего удается не только продлить жизнь пациентов, но и улучшить их общее состояние (качество жизни). В этих случаях используют дозы 40- 50 Гр.
Симптоматическая лучевая терапия может способствовать устранению тяжелых симптомов злокачественного процесса, улучшить качество жизни. Разработаны специальные короткие курсы лучевой терапии для быстрого снятия тяжелых симптомов.
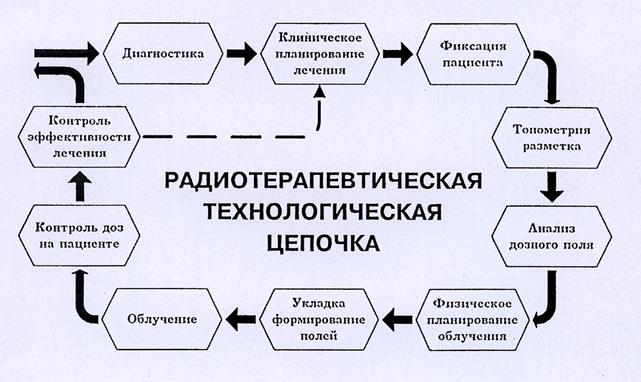
Одним из основных условий успеха лучевой терапии является тщательно составленный план облучения, включающий определение объема облучения, локализации мишени, уровня поглощенных доз (в опухоли и нормальных тканях). Планирование лучевой терапии включает клиническую топометрию, дозиметрию и последующий контроль за воспроизведением намеченного плана от сеанса к сеансу (таблица 4).
Таблица 4
Установлено, что отклонение очаговой дозы от запланированной в сторону ее увеличения на 5 % приводит к клиническим проявлениям реакций нормальных тканей, а также отклонение в сторону уменьшения – к увеличению числа рецидивов.
Подобно другим методам лечения, лучевая терапия может сопровождаться реакциями и осложнениями. Главные факторы от которых они зависят- разовая и суммарная дозы, объем облучения, индивидуальные особенности организма, состояние тканей в объеме облучения. В течение всего курса лучевой терапии необходимо систематическое наблюдение за состоянием больного, скоростью и степенью регрессии опухоли, развитием общих и местных реакций и осложнений. При адекватном планировании общие реакции выражены слабо и после завершения лучевой терапии быстро исчезают. Лишь при облучении больших объемов, особенно в области таза, брюшной и грудной полостей и подведении относительно высоких суммарных доз могут наблюдаться тошнота, рвота, головные боли, изменение картины периферической крови. Разработаны методы их коррекции.
Становление принципиально новой современной лучевой терапии, пришедшей на смену прошлой, сугубо эмпирической, позволяет признать этот метод высокоэффективным научно-обоснованным методом противоопухолевого воздействия.
 2015-06-05
2015-06-05 625
625








