1. Чем обусловлена необходимость удаления столь значительной части кишечной трубки при раке правой и левой половины ободочной кишки?
2. У больного рак левого изгиба ободочной кишки, осложненный непроходимостью. Опишите меры медицинской помощи, в том числе этапы операции.
Радикальное лечение. Единственным методом радикального лечения рака ободочной кишки является оперативное вмешательство. Выбор операции зависит от локализации опухоли (рис. 5). При раке слепой, восходящей ободочной кишки и правого изгиба ободочной кишки производят правостороннюю гемиколэктомию. Она заключается в удалении всей правой половины ободочной кишки, включая правую треть поперечной ободочной и дистальный отрезок подвздошной кишки длиной 20—25 см.
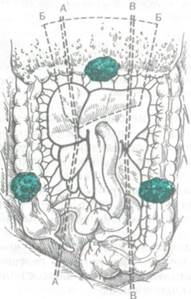
Рис. 5. Схема радикальных операций при раке ободочной кишки.
А-А — правосторонняя гемиколэктомия; Б-Б — резекция поперечной ободочной кишки; В-В — левосторонняя гемиколэктомия
У больных с опухолями левой половины толстой кишки выполняют левостороннюю гемиколэктомию, при которой резецируют отрезок от средней или от левой трети поперечной ободочной кишки до верхней части сигмовидной.
При раке поперечной ободочной, средней и дистальной части сигмовидной кишки производят резекцию пораженного участка, отступя 5—6 см от видимого края опухоли.
Лечение осложненных форм. Многие больные раком ободочной кишки поступают на лечение в экстренном порядке с явлениями кишечной непроходимости, перфорацией, кровотечением и перитонитом. Наличие осложнений ухудшает прогноз и оказывает влияние на выбор метода оперативного лечения.
Обтурационная кишечная непроходимость встречается у 12— 20. % больных раком ободочной кишки. В прежние годы хирурги отдавали предпочтение многомоментным операциям с ликвидацией на первом этапе кишечной непроходимости путем наложения колостомы выше сужения. В настоящее время тактические установки изменились. Больному с кишечной непроходимостью вначале проводят комплекс декомпрессивных мероприятий, включающих сифонные клизмы, спазмолитики, назогастральную декомпрессию верхнего отдела пищеварительного тракта. Одновременно принимают меры по борьбе с интоксикацией, для коррекции волемических нарушений, нормализации функций сердечно-сосудистой системы, функции печени и почек. При положительном результате необходимость в экстренной операции отпадает. В случае неэффективности интенсивной терапии, проводимой на протяжении 2—4 ч, больному выполняют оперативное вмешательство. При раке левой половины ободочной кишки предпочтительна операция Гартмана. Она заключается в резекции пораженного участка, ушивании и погружении в брюшную полость дистального конца кишки и выведении проксимального отрезка на переднюю брюшную стенку в виде колостомы
Восстановление непрерывности кишечной трубки осуществляют после стихания воспалительных явлений и нормализации состояния больного.
Больным с поражением правой половины ободочной кишки выполняют правостороннюю гемиколэктомию, при наличии перитонита дополнительно накладывают разгрузочную илеостому.
Паллиативное лечение. Паллиативные операции производят при запущенных формах опухоли, а также при осложненном раке, если по общему состоянию больного радикальное вмешательство невыполнимо. У больных с технически удалимой опухолью, но с наличием отдаленных метастазов «резецируют пораженный отдел кишечника и в дальнейшем проводят химиотерапевтическое лечение. При невозможности резекции выполняют обходной анастомоз или накладывают колостому.
Лучевая терапия при раке толстой кишки самостоятельного значения не имеет. При сомнительной операбельности опухоли ее используют в виде предоперационного облучения.
Химиотерапию применяют при неоперабельных опухолях. Эффективны 5-фторурацил и фторафур. Препараты приводят к уменьшению размеров опухоли и метастазов и некоторому увеличению продолжительности жизни больных. Кратковременное объективное улучшение удается получить у 15—20 % больных.
Отдаленные результаты лечения больных ранними стадиями рака ободочной кишки вполне удовлетворительны. При опухолях, ограниченных слизистой оболочкой, 5-летнее выздоровление достигается у 85—100 % оперированных. Выживаемость больных раком ободочной кишки II стадии снижается до 70 %. Еще хуже отдаленные результаты лечения больных с III стадией, особенно при наличии множественных метастазов в лимфатические узлы (около 30 % 5-летних выздоровлений). Больные с неоперабельной опухолью остаются в живых на протяжении 5 лет в единичных случаях. Лица, отказавшиеся от оперативного лечения, а также больные с отдаленными метастазами погибают в сравнительно короткий срок. Лучевое и лекарственное лечение существенного продления жизни не дает.
Диспансерное наблюдение за радикально оперированными больными осуществляют онкологи в сроки, предусмотренные для онкологических больных IIIклинической группы. Через 6, 12, 24 и 36 мес после операции больным должна быть проведена колоноскопия с целью раннего выявления рецидива, полипов или метахронно возникших опухолей кишечника. В специальных мерах реабилитации при отсутствии жалоб больные не нуждаются. При появлении симптомов, свидетельствующих о нарушении функции кишечника, врач общего профиля должен незамедлительно направить больного на обследование, не дожидаясь установленного положением срока очередного диспансерного осмотра.
 2015-06-24
2015-06-24 420
420








