Со времен Hiiter (1869) стало общепризнанным, что основной метод лечения подкожного панариция — это ранний разрез. Однако это положение претерпело существенные уточнения. В настоящее время операция рекомендуется только при полной уверенности хирурга в наличии гнойного очага и при точном знании его локализации.
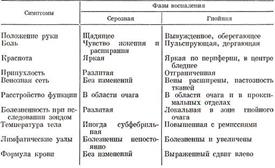
Принципы лечения подкожного панариция в настоящее время складываются из следующих положений: 'при подкожном панариции в фазе серозной экссудации хирургическое вмешательство не показано. Рекомендуется применение абортивных противовоспалительных средств (холод, УФО, УВЧ, рентгенотерапия, иммобилизация, антибиотико-, энзимотерапия и др.). При подкожном панариции в фазе гнойной экссудации — операция. Уточнению фазы воспалительного процесса способствует табл. 4.
Опыт показывает, что при правильном распознавании и настойчивом, педантичном выполнении хирургом и больным всего комплекса активной противовоспалительной терапии подкожный панариций удается оборвать в фазе серозной пролиферации у 65—70% больных, обратившихся своевременно. После стихания воспалительных явлений больного следует оставить под наблюдением 1—2 дня, чтобы избежать осложнения.
Особого обсуждения заслуживает вопрос о применении антибиотиков при лечении подкожного панариция. С 50-х годов пенициллин широко применяется при гнойной инфекции кисти в виде местного обкалывания и внутримышечного введения; результаты были настолько благоприятными, что многие авторы рекомендовали глухой шов раны после эвакуации гноя. В 60-е годы по мерз выявления отрицательных сторон (появление устойчивой бактериальной флоры, стертых и затяжных форм, рецидивов и других осложнений), вопрос пенициллинотерапии при лечении панариция пересматривается. При этом хирурги убедились в том, что правильная операция подкожного панариция в фазе гнойного расплавления тканей с иссечением некроза и целенаправленное ведение раны после операции обеспечивают выздоровление без антибиотиков (Л. Г. Фишман, 1963; Е. В. Усольцева, 1971; Geldmacher, 1973, и др.).
Таблица 4
Симптомы воспаления в зависимости от фазы процесса
Наряду с этим высказываются в печати рекомендации подавления воспалительного процесса антибиотиками широкого спектра действия, вводимыми внутривенно, внутриартериально, внутрикостно. При этом иногда достигается абортивное течение панариция и флегмон без операции. Накопив значительный материал лечения осложненных форм панариция без антибиотиков и изучив осложнения антибиотикотерапии, мы придерживаемся в отношении их изложенных выше взглядов.
Изменились взгляды и на операцию подкожного панариция. Сейчас общепризнано, что операция панариция должна проводиться в столь же строгих условиях асептики, атравматичности и безболезненности, как и полостные вмешательства. Большинство хирургов придерживаются заповеди: «никогда не делать разреза без уверенности в наличии гнойного очага, без точного знания места его нахождения».
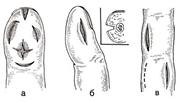
Рис. 20. Схема щелевидных разрезов при подкожном панариции.
а, б — разрезы на дистальной фаланге; в — разрезы на средней и проксимальной фалангах.
Правильной топической диагностике способствуют детальный опрос, осмотр болезненной зоны с лупой, чтобы отыскать след микротравмы, и ощупывание зондом. Это помогает хирургу правильно диагностировать расположение гнойника, выбрать к нему соответствующий доступ и обеспечить зияние раны. При самом частом варианте — укол у края ногтя, ход колотой ранки идет в борозде слияния ногтя с эпидермисом ладонной поверхности.
При этом ход быстро замыкается, подкожный панариций развивается исподволь, почти не поддается абортивной терапии. Лечение заключается в полном раскрытии хода колотой ранки, иссечении гнойного очага. Это успешно достигается разрезом над гнойником и клиновидной резекцией части ногтя, прикрывающей ход раневого канала (рис. 20). Эта операция проста, но бывает эффективной только тогда, когда раскрыт и иссечен весь очаг, обычно содержащий несколько капель гноя, тусклые соединительнотканные волокна. Никаких выпускников и дренажей после иссечения не требуется, рана остается открытой, заполняется кровяным сгустком. Накладывается асептическая повязка, кисть укладывается на косынку. На следующий день целесообразно удалить засохшую, пропитанную кровью повязку, предварительно обильно смочив ее перекисью водорода, наложить затвердевающую повязку-«наперсток». В большинстве случаев после правильно проведенной операции рана заживает через 6—8 дней без дополнительных мероприятий.
Второй вариант — очаг инфекции в центре осязательного мякиша ладонной поверхности дистальной фаланги. Гнойный очаг можно вскрыть и иссечь некроз ^поперечным, крестоооразным или овальным разрезом непосредственно над очагом. Крестообразный и поперечный разрез на дистальной фаланге вполне оправдан, если соответствует центру скопления гноя. Зияющая кратерообразная рана после иссечения некротических масс заживает быстрей (и без осложнений), чем боковые разрезы, требующие дренирования.)
Эта операция сложнее, так как ориентации хирурга мешают наплывающие в рану жировые дольки и границы некротизированных тканей неотчетливы. Ассистент, постепенно раздвигая края раны крючками или векоподъемниками, помогает хирургу иссечь все нежизнеспособное. После этой операции нужно избежать образования втянутого рубца, поэтому не рекомендуются частые перевязки и другие процедуры, способствующие разрастанию грануляций. Хороший результат наблюдается, когда рана очищается и энителизируется под гипсовой повязкой. Больного не следует выписывать до сформирования рубца. Третья локализация очага при подкожном панариции — сбоку от ногтя, чаще с ладонно-лучевой поверхности, реже — с локтевой. При этом гнойник вскрывается овальным или косым разрезом (см. рис. 20, б), иссекаются пораженные ткани и оставляется зияющая открытая рана.
При этой операции хирург может соприкасаться с сосудами и нервами пальца. Поэтому операция ведется медленно, послойно, под контролем глаза. Сосуды и нервы имеют достаточный калибр, и если о них помнить, то всегда можно избежать их повреждения.
Последняя, самая редкая локализация подкожного панариция — с ладони, под дистальным межфаланговым суставом у основания фаланги. Это — наиболее опасное расположение, так как непосредственно при микротравме инфекция может проникнуть в сухожильное влагалище или в сустав. В этом случае, если у пациента нет явного гнойного очага, необходимо настойчиво проводить противовоспалительные мероприятия, уделив особое внимание полной иммобилизации кисти. Если имеется гнойный очаг, то его необходимо вскрыть поперечным или овальным разрезом над ним, иссечь некротизированные ткани и разобраться, внимательно осмотрев рану: имеется ли поражение сухожильного влагалища или межфалангового сустава, или процесс еще остается ограниченным клетчаткой.
Убедившись, что разрез обеспечивает достаточный отток, накладывают отсасывающую повязку, иммобилизацию и разъясняют больному серьезность заболевания. На следующий день и в последующие 2—3 дня при отсутствии признаков прогрессирующей инфекции нет оснований открывать операционную рану. Достаточно увлажнить и снять засохшие, пропитанные кровью слои, оставив прилегающие к ране, проверить иммобилизацию. В этих случаях особенно важно производить перевязки в условиях строгой асептики. Если после операции не стихла боль в руке и есть 66 признаки прогрессирующей инфекции, больного следует госпитализировать и провести ему курс регионарной антибиотикотерапии препаратами широкого спектра действия.
При глубоких множественных микротравмах, ожогах, укусах инфекция в подкожной клетчатке пальцев захватывает иногда весь ладонный мякиш — тогда необходимы два боковых или подковообразный разрез, иссечение некротизированных тканей, энзимотерапия и дренаж раны. Дальнейшее ведение — в зависимости от течения раны и общего состояния здоровья пациента. Принцип разреза непосредственно над гнойным очагом сохраняется и при вскрытии подкожного панариция на средней и проксимальной фаланге. Недопустимы сквозные двусторонние разрезы с дренажем.
Подкожный панариций на тыле пальцев встречается в десять раз реже, чем на ладонной поверхности, и локализуется чаще в области проксимальной фаланги, нередко в виде фурункула или карбункула.
Из числа заболевших подкожным панарицием оперировано 75,4% больных; лечились без операции — 24,6%.
Анализируя в 1971 году материал Центра хирургии кисти о подкожном панариции, мы отметили зависимость осложнений от оперативного доступа (табл. 5).
Таблица 5
Оперативные доступы и частота осложнений при подкожном панариции
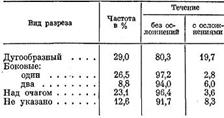
Из таблицы следует, что при подкожном панариции необоснованно часто применяется дугообразный разрез, дающий наибольшее число осложнений.
Наблюдавшиеся осложнения при подкожном панариции распределялись следующим образом (в %):
Задержка отделяемого - 34,6
Переход в осложненные формы - 12,2
Болезненный, обезображивающий рубец - 14,3
Тугоподвижность сочленений - 17,5
Трофоневротические расстройства - 11,4
Сочетанные виды - 10,0
Рис. 21. Кровоснабжение эпифиза дистальной фаланги.
1 — ветвь артерии к эпифизу дистальной фаланги.
Отсюда видно, что 1 /3 осложнений — это задержка отделяемого из раны, зависящая от недостаточного или не соответствующего очагу гноя разреза или недостаточного иссечения некротизированных тканей, или неправильного послеоперационного ведения: закупорка раны резиновыми выпускниками, тампонами, засохшей повязкой. Недостаточное внимание уделяется энзимотерапии и закрытому способу лечения раны. Редко применяются гипсовая, унновская, клеоловая повязки, а также сближение краев раны липким пластырем и вторичными швами.
Исходы лечения больных подкожным панарицием таковы: выздоровели, сохранив профессию, —88,6%; сохранили трудоспособность — 9,4%; выздоровели с ограничением функции — 0,3%; сведения не точны — в 1,7%. Обезображивающие рубцы после подковообразных разрезов наблюдаются нередко, в таких случаях необходимо оперативное вмешательство (см. гл. 15).
 2015-07-04
2015-07-04 1060
1060