Первое описание коклюша было сделано в 1578 г. Гийомом де Байю во время эпидемии коклюша в Париже, сопровождавшейся высокой летальностью. В России коклюш впервые описан М. Максимович-Амбодиком (1784 г.) и более подробно — педиатром Хотовицким (1847 г.). Первые статистические сведения были опубликованы в конце XIX в. Согласно им, коклюш в те годы занимал среди основных детских инфекционных заболеваний четвертое место по смертности детей до 5 лет, уступая первые три места кори, скарлатине и дифтерии.
Самое раннее письменное описание коклюша сделано в 1578 г. Гийеном де Байо (GuillannedeBaillon):
Легкие настолько раздражены каждой попыткой изгнать то, что причиняет беспокойство, что воздух в них не может ни попасть, ни с легкостью выйти снова. Видно, как пациент захлебывается и, как будто удушаемый, останавливает дыхание в середине горла... И хотя у них нет мучительного кашля на протяжении четырех или пяти часов кряду, затем этот пароксизм кашля возвращается, теперь столь жестокий, что кровь с силой вылетает из носа и изо рта. Очень часто за этим следует рвота... мы видели многих кашляющих таким образом, и из них после тщетной попытки извергалось полугнилостное вещество в невероятном количестве.
Лечение
Дети до года, а также все дети с осложнениями коклюша должны лечиться в условиях стационара. В прочих случаях ребенок лечится дома. При установленном диагнозе коклюша очень важно создать малышу такую обстановку, в которой исключаются все возможные агенты-раздражители, способные вызвать приступ спастического кашля, который может развиться даже при неожиданном испуге ребенка, внезапном громком разговоре взрослых, резком движении. Кроме того, необходимо постоянно проветривать комнату, в которой находится маленький больной, потому что отсутствие притока свежего воздуха также неблагоприятно влияет на состояние его здоровья.
В начальном периоде коклюша оправдано применение антибиотиков, так как на этой стадии они способны подавить развитие возбудителя. В результате может наступить полное излечение до наступления стадии спазматического кашля. Если же эта стадия уже наступила, антибиотики не в состоянии эффективно воздействовать на коклюшную палочку. Поэтому при легком и неосложненном течении заболевания во втором его периоде антибиотики не назначают
Среди препаратов, к которым отмечена чувствительность коклюшной палочки, у маленьких детей препаратами выбора являются эритромицин и азитромицин. Из прочих лекарственных препаратов показано назначение противоаллергических средств, так как, помимо спастического кашля, коклюшный токсин вызывает и аллергизацию всего организма ребенка. Применяют антигистаминные препараты (димедрол, пипольфен, тавегил и пр.) в возрастных дозировках и по назначению врача, а также препараты кальция, у которых тоже имеется выраженный противоаллергический эффект. Наиболее простым средством является глюконат кальция в дозе, которую определит врач согласно возрасту ребенка. Для разжижения густой мокроты используют ингаляции протеолитических ферментов (химопсин, химотрипсин), однако ингаляторы не рекомендуют применять у детей в возрасте до 3 лет.
Вакцинация
Коклюш – одно из заболеваний, избежать которого можно с помощью прививки. Вакцинация против коклюша включена в национальный календарь прививок и проводится в три, четыре с половиной и шесть месяцев. Ревакцинация – в полтора года. Моновакцины против коклюша не существует, но есть несколько комбинированных вакцин:
– АКДС (коклюш, дифтерия, столбняк) (Россия);
– Инфанрикс (коклюш, дифтерия, столбняк) (Бельгия);
– Тетракок (коклюш, дифтерия, столбняк, полиомиелит) (Франция);
– Пентаксим (коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция) (Франция).
По качеству индуцированного иммунитета все эти препараты практически равнозначны.
Некоторые родители, под влиянием новомодных взглядов «антипрививочников», опасаются, что после прививки у их ребенка может развиться коклюш. Симптомы, подобные проявлениям заболевания, крайне редки и по своей выраженности во много раз меньше. Для уменьшения постпрививочных реакций рекомендуется прием антигистаминных препаратов несколько дней до и после прививки и парацетамола – в день прививки.
| РИФ |
| Слизь из верхних дыхательных путей |
| Казеиново-угольныйагар (КУА), картофельно-глицериновый агар с кровью (среда Борде-Жангу) |
| Чистая культура |
| МБС («хвост кометы») |
| Мазок, окраска по Граму |
| Ферментативные свойства |
| Серодиагностика (РА, РСК, РНГА) |
| Антибиоткограмма |
Исследуемый материал: слизь из зева и мокрота.
Для сбора исследуемого материла применяют:
Кашлевые пластинки - в момент появления кашля открытую чашку с питательной средой подносят на расстоянии 8-10 см ко рту ребенка и держат ее так в течение нескольких секунд (6-8 кашлевых толчков).Желательно посев делать на 2 чашки.
После забора материала чашку закрывают как можно быстрее для того, чтобы избежать загрязнения. Чашку помещают в термостат.
Посев носоглоточным тампоном. Стерильный тампон вводят в ноздрю ребенка до задней стенки глотки, где снимают слизь.Взятие материала тампоном через рот со шпателем более сложная и неприятная для ребенка процедура и не имеет преимуществ перед носоглоточным тампоном. Извлеченным из ноздри тампоном немедленно делают посев на чашки с питательной средой. Посев должен быть сделан в течение 1-2 ч после забора материала, сохраняя температурный режим 10—37 °С.
1. прямые методы (выделение культуры возбудителя, ПЦР, иммунофлюоресцентный метод)
2. непрямые серологические тесты.
С помощью прямых методов диагностики возбудитель может быть успешно выявлен в течение первых двух недель заболевания.В более поздние сроки отрицательный результат прямого метода исследования не означает отсутствие заболевания (микроб выделить уже не удается), в этот период используют серологические методы.
Повышенные уровни специфических IgM, IgG, lgA-антител (в ИФА) к коклюшному токсину (КТ) являются чувствительными серологическими маркерами для диагностики коклюша у взрослых и не привитых детей.
Для оптимальной лабораторной диагностики коклюша у детей должны одновременно использоваться два метода исследования: посев материала из носоглотки и определение уровня специфических антител классов IgM, IgG, IgA с помощью иммуноферментного анализа (ИФА). Выявление специфических IgM - и IgA -антител используют при диагностике острой инфекции. IgA -антитела в сочетании с соответствующими симптомами указывают на активную инфекцию. Определение IgM -антител особенно полезно для диагностики у маленьких детей, у которых IgA -отклик зачастую снижен или отсутствует. Согласно определениям ВОЗ рост уровней и IgG - и/или IgA -антител к одному или нескольким антигенам Bordetella pertussis у не вакцинированных детей подтверждает наличие коклюша.При наличии типичных клинических проявлений ИФА позволяет подтвердить диагноз, а при стертых и атипичных формах инфекции этот метод может оказаться решающим при выявлении заболевания.
Методы диагностики:
2. серологический метод (в РА со специфическими видовыми неадсорбированнымиантисыворотками и с адсорбированными монорецепторными сыворотками к агглютиногенам; используют антисыворотки, меченные флюоресцеинами;, РСК или РПГА проводят при невозможности выделить возбудитель, либо при проведении ретроспективных эпидемиологических обследований).
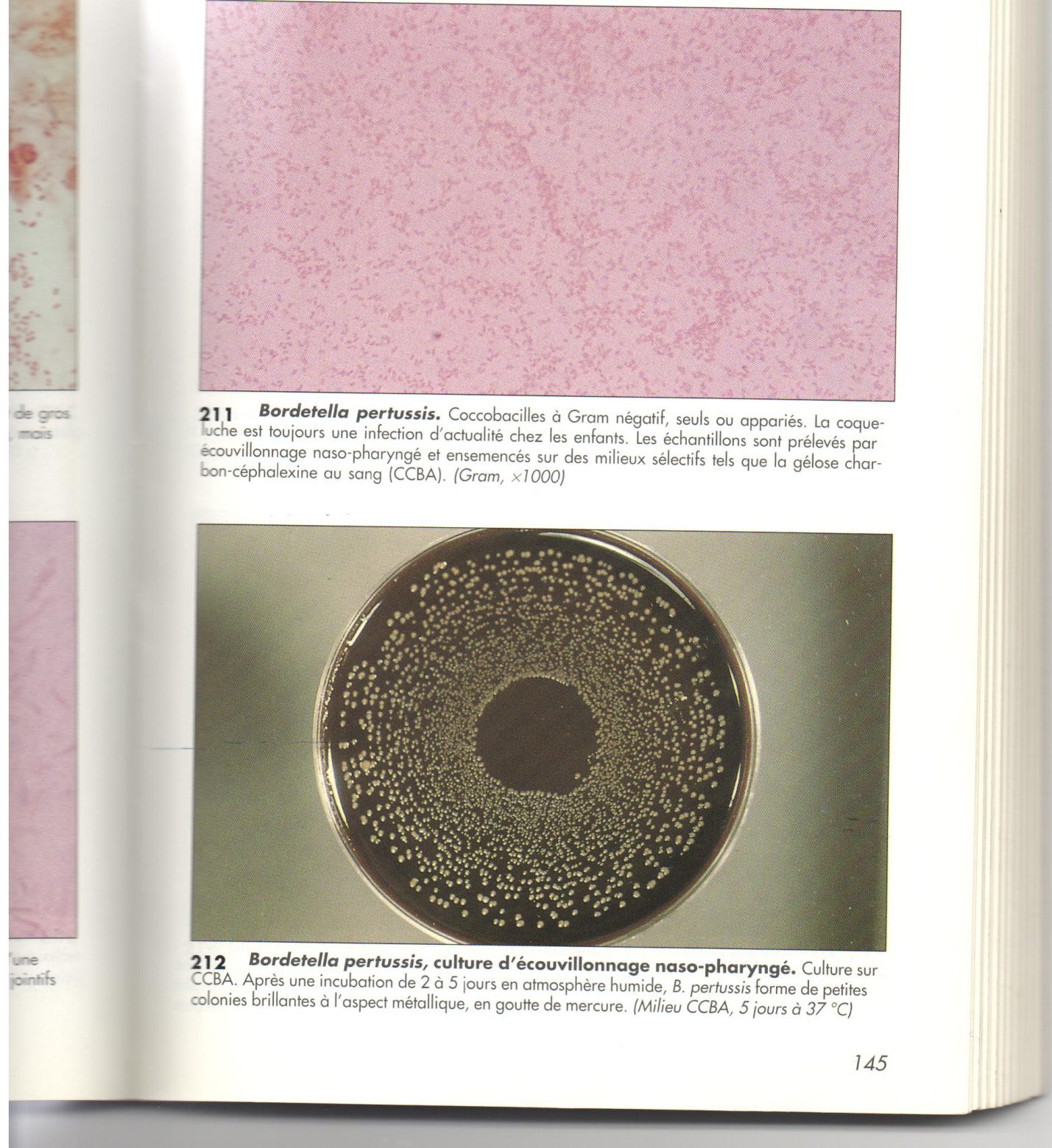
3. Бактериологическое исследование. Наилучший рост палочка коклюша дает на питательных средах с добавлением большого количества крови.
Питательные среды:
- картофельно-глицериновыйагар с 20-30 % крови по Борде-Жангу;
- молочно-кровяной агар;
- среда на казеиновомгидролизате с 25 % крови (казеиново-угольный агар-КУА)
Для подавления роста сопутствующей микрофлоры к питательным средам прибавляют растворы пенициллина, к которому палочка коклюша нечувствительна. Чашки с посевом оставляют в термостате при 37 °С на 2-3 суток. Через 48-72 ч просматривают чашки. При наличии большого количества характерных колоний из них делают мазки, которые окрашивают по Граму, ставят на предметном стекле реакцию агглютинации с антительной сывороткой, разведенной 1: 10. Если на чашке появляются единичные колонии, делают пересев в пробирку со скошенной средой. Используют те же питательные среды. Через 24-48 ч роста в термостате исследуют мазки, окрашенные по Граму, и ставят реакцию агглютинации на предметном стекле. Идентификацию микробов коклюша проводят на основании морфологических, биохимических, серологических, токсических и патогенных свойств выделенных культур.
Серологические исследования - серологическая реакция (агглютинация, связывание комплементы и опсоно-фагоцитарная реакция) в некоторой мере помогают подтвердить диагноз при атипичном течении коклюша (появляются антитела со 2-3-й недели заболевания в низких титрах), а также установить его ретроспективно.
 2015-08-12
2015-08-12 5721
5721