| Гіпертензивній криз Раптове значне підвищення артеріального тиску від нормального або підвищеного рівня, яке майже завжди супроводжується появою чи посиленням розладів з боку органів-мішеней або вегетативної нервової системи. Ознаки: Підвищення діастолічного артеріального тиску вище 110-120 мм рт.ст., головний біль, задишка, біль у грудях, неврологічні порушення (блювання, судоми, порушення свідомості, паралічі) 1.Вимірюємо АТ. 2.Надаємо хворому напівсидячого положення. 3.Клофелін в/в 0,5-1,0 мл або в/м 0,5-2,0 мл 0,01% р-ну. 4.Під язик: фенегедін (ніфедіпін). 5.Відволікаюча терапія: гірчичник на потилицю, гомілки. Банки вздовж хребта. 6.При погіршенні: ванночки для рук і ніг. 7.Дібазол з папаверином (2%) в/в. 8.Магнію сульфат – в/в повільно. 9.Якщо нема ефекту: бензогексоній в/в краплинно – під контролем АТ, не вставати 1,5-2 год. 10.Сечогінні: фуросемід в/в. 11.Кровопускання. |  |
 |
 |  |   |
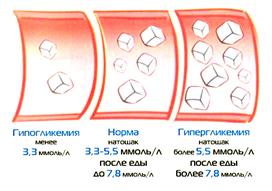
Гіпоглікемічна кома Розвивається внаслідок передозування інсуліну або фізичного навантаження. 1. На початку стану: цукор, солодкий чай. 2. У важкому стані: ввести в/в струминно 20-50 мл. 40% р-ну глюкози. 3. За відсутності ефекту: 5% р-н глюкози в/в краплинно. 4. Стимуляція глікогенезу, корекція АТ: 0,5 мл 0,1% р-ну адреналіну гідрохлориду. 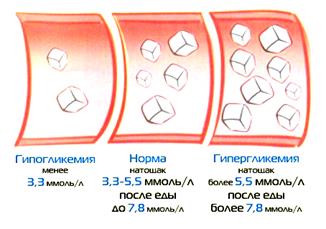 |  |
 |
 |  |  |
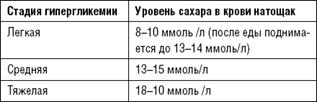
| Гіперглікемічна кома Розвивається внаслідок несвоєчасного введення інсуліну. Для лікування використовують інсуліни короткої дії. 1. Введення інсуліну в/в крапельно протягом перших 2 годин. Швидкість – 8 ОД/год, з розрахунку 0,1 ОД/кг. Для цього 1 мл інсуліну (40 ОД) розчиняють у 500 мл ізотонічного розчину натрію хлориду. 30-35 крапель за 1 хв. 2. Корекція ацидозу: розчин соди. 3. Профілактика гіпоглікемія: через 4-5 год вводимо розчин глюкози 5%. 4. Корекція АТ: «Мезатон». |  |
 |
 |  |  |
| Бронхіальна астма Хронічне запальне захворювання, що характеризується нападами задишки. 1.Посадити з опорою на руки, заспокоїти. 2. Дати подихати кишеньковим інгалятором: астмопен, сальбутамол. 3. Спазмолітики: атропіну сульфат 0,5-1 мл 0,1%, платіфелін, папаверин. 4. Бронхолітики: еуфілін + фізрозчин 7-10 мл. 5. Антигістамінні: супрасфен, демідрол. 6. Терапія відчаю: кортикостероїдні гормони (преднізолон, дексаметазол). | 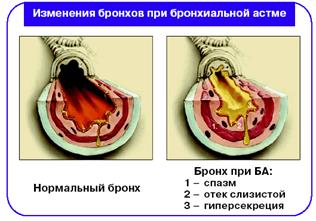 |
 |
 |  |  |
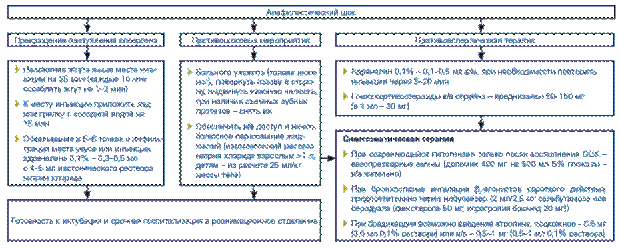
| Анафілактичний шок Алергічна реакція, яка починається дуже швидко та може призвести до летальних наслідків. Симптомами: свербляча висипка, набряки гортані та низький кров'яний тиск. 1.Припинити введення алергену. 2.Покласти хворого з опущеним головним кінцем. 3.Укутати, обкласти грілками, забезпечити доступ свіжого повітря. 4.Дослідити пульс, АТ. 5.Якщо шок виник при в/в введенні ліків, голку не виймаємо. 6.Якщо шок виник при в/ш чи в/м, вище місця ін’єкції накладаємо джгут. 7.У місце ін’єкції та навколо неї ввести 0,5-1 мл 0,1% р-ну адреналіну, розведеного в 10 мл ізотонічного р-ну. 8.Якщо АТ не підвищується, через 10-15 хв вводимо 0,5 мл адреналину в/м. 9.Якщо шок спричинений антибіотиками, то в місце ін’єкції вводимо 1000000 ОД пеніцилази розведеної в 2 мл натрій хлориду. 10.На місце ін’єкції – міхур з льодом. 11.В/в вводимо розчин преднізалону 1-2 мг/кг. 12.Вводимо 10 мл 10% розчину хлористого кальцію в/в. 13.При бронхоспазмі в/в вводимо 5-10 мл 2,4 розчину еуфіліну. 14.При гострій серцевій недостатності: корглікон, строфантін. 15.При необхідності реанімаційні заходи: непрямий масаж серця, ШВЛ, інкубація трахеї. | 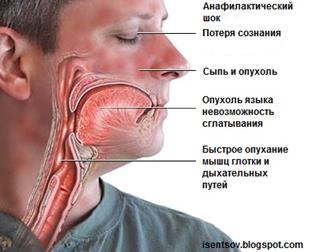 |
 |
 |  |
| Отруєння морфіном Морфін - один з головних алкалоїдів опію. Симптоми: ейфорія, нудота, запаморочення, проблеми з диханням. 1. Промивання шлунка 0,05-0,1 % розчином калію перманганату. 2.Приймаємо 20-30 г активованого вугілля. 3. Сольові проносні: магнію сульфат, натрію сульфат. 4. Вводимо антагоніст - налоксон, налорфін в/в. 5. Рефлекторні подразники: гірчичники, розтирання. 6. Засоби, що підвищують збудливість дихального центру: інгаляції карбогену - суміші 5-7 % вуглекислоти і 93-95 % кисню, кероване дихання, введення аналептиків. 7. Повторно вводять атропіну сульфат для зниження тонусу парасимпатичної нервової системи і підвищення збудливості дихального центру. |  |
 |
 |  |
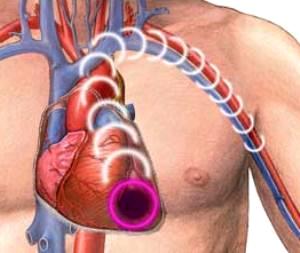
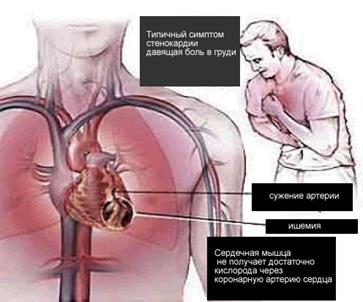
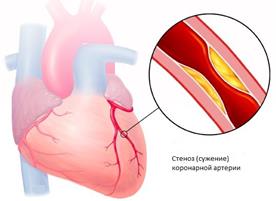
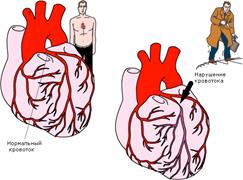
| Інфаркт міокарда Інфаркт міокарда — крайня ступінь ішемічної хвороби серця, яка характеризується розвитком ішемічного некрозу ділянки міокарда, що виник внаслідок абсолютної або відносної недостатності кровопостачання у цій ділянці. Симптоми: біль за грудниною (який може іррадіювати у ліве плече, ліву частину нижньої щелепи, спину), холодний піт, страх смерті. Больовий напад не знімається стандартною дозою нітратів, яка дається тричі протягом 30 хвилин. Фізична активність обмежена. 1. Для усунення сильного болю та профілактики кардіогенного шоку – наркотичні анальгетики (морфіну гідрохлорид, омнопон, промедол). 2. Для підвищення АТ: дофамін, мезатон; 3. При аритміях на тлі інфаркту міокарда – протиаритмічні препарати - 0,2 % р-н лідокаїну, новокаїнамід в/в. 4. Для обмеження розмірів інфарктного вогнища – 0,01% р-н нітрогліцерину (в/в), анаприлін, ніфедипін. 5. При гострій серцевій недостатності – серцеві глікозиди (строфантин, корглікон). 6. Профілактика тромбоутворень – антикоагулянти (гепарин, фенілін). | 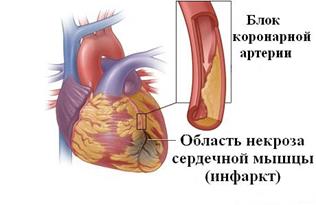 |
 |
 |  |  |
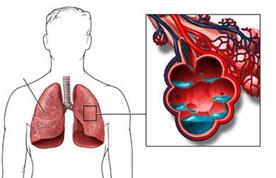
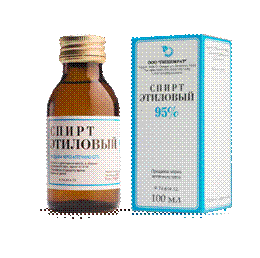
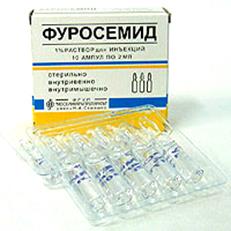
| Набряк легень Набряк легень - загрозливий для життя стан, що виникає внаслідок пропотівання рідкої частини крові з судинного русла через альвеолярно-капілярну стінку у повітроносну частину легені при підвищеному тиску крові у легеневих венах та капілярах або в результаті збільшення проникності альвеолярно-капілярної стінки. Клініка характеризується неспокоєм, ціанозом, рясним виділенням пінистого мокротиння (рожевого або жовтуватого кольору), вологими хрипами, шумним диханням, тахікардією, глухістю тонів серця. АТ знижений. 1.Сидяче положення, ноги повинні бути опущені. 2.Постійна інгаляція кисню. 3. Піногастики: спирт етиловий або антифомсилан, які вводять інгаляційно. 4. Осмотичні діуретики: маніт 15 % краплинно в/в, сечовина для ін’єкцій. 5. Діуретики швидкої дії: фуросемід (прискорення переходу плазми з альвеол у судинне русло). 6. При серцевій недостатності: серцеві глікозиди (строфантин, карглікон, дегоксин). 7. Гагліоблокатори: бензогексоній, пентамін 8. Для зниження тиску в малому колі кровообігу: Нітрогліцерин 1% розчин, 10-12 мл в 100-200 мл фіз р-ну в/в крапельно (10-15 крапель/хв.). 9. При ацидозі - гідрокарбонат натрію 4% 100-200 мл в/в крапельно. | 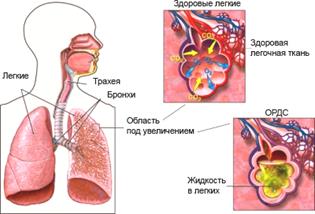 |
 |
 |   |  |
| Гостре отруєння солями важких металів Виникає внаслідок випадкового або навмисного вживання препаратів усередину. Ознаки отруєння: порушення з боку ШКТ (нудота, блювання,біль у животі), порушення з боку ЦНС (збудження, судомні напади або пригнічення), порушення з боку ССС (гостра серцева недостатність, колапс). 1. Видалення отрути (промивання шлунка з використанням унітіолу, активованого вугілля). Промивання шлунка слід проводити обережно при отруєні ртуті дихлоридом, оскільки він ушкоджує стравохід та шлунок. 2. Обволікальні та білкові засоби (молоко, яєчний білок) 3. Сольові проносні (Натрия сульфат, Магния сульфат, Лактулоза), сифонні клізми з унітіолом. 4. Інактивація отрути, що всмокталася. В/в унітіол або натрію тіосульфат. 5. Проведення форсованого діурезу (при легкому та середньому ступені). Фуросимід, Маніт. 6.Гемодіалізі та перитонеальному діалізі з уведенням унітіолу та тетацин - кальцію (утворює з ртуттю комплексні сполуки) при тяжкому ступені отруєння. | 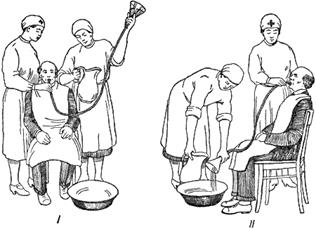 |
 |
 |
| Отруєння етиловим спиртом 1.Запобігти припинення дихання і аспірації блювотними масами. 2. Для підтримки функції ССС призначають серцеві глікозиди (Строфантин, Корглікон, Дигітоксин) 3. Якщо збережена функція нирок, форсований діурез: Фурасемід. 4. Вводимо: соду для усунення ацидозу, глюкозу з інсуліном - для окиснення спирту. | 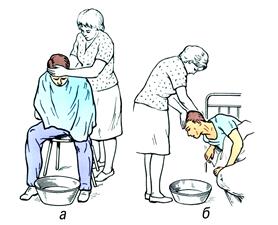 |
 |
   |
| | | | | | | | |


















































 2015-09-06
2015-09-06 1098
1098