Все повреждения делят на открытые, при которых имеются нарушения целостности кожи и слизистых, и закрытые (ушибы, вывихи, растяжение связок, закрытые переломы). К открытым повреждениям относятся раны.
Рана — механическое повреждение кожных покровов, слизистых оболочек, лежащих глубже тканей и органов. Полость, образовавшаяся между тканями в результате проникновения ранящего предмета в глубину тела, называется раневым каналом. Характерными признаками ран является боль, кровотечение и зияние.
Зияние — это расхождение краев раны, размеры которого зависят от направления, длины и глубины повреждения. Так, раны, нанесенные поперек конечностей, в силу сократительной способности мягких тканей, зияют больше, чем продольные раны. Интенсивность кровотечения зависят от калибра поврежденного сосуда и от локализации ран. Так, голова, лицо, ладони и подошвы хорошо снабжаются кровью, поэтому даже неглубокие раны этих областей сильно кровоточат. Боль обусловлена повреждением нервных окончаний или нервных стволов. Может возникать и нарушение двигательной функции конечности, нередко больной щадит поврежденный орган из-за болей.
Раны подразделяются на поверхностные, когда повреждена только кожа, и глубокие, захватывающие подкожные ткани, мышцы, кости. Поверхностное повреждение кожных покровов и слизистых оболочек называют ссадинами.
По причинам возникновения раны делят на случайные и преднамеренные. К преднамеренным относят только операционные раны.
По отношению к полостям тела глубокие раны, свою очередь, делятся на проникающие (проникают в грудную, брюшную полости, полости черепа, суставы) и непроникающие. Проникающие могут быть с повреждением внутренних органов и без повреждений внутренних органов.
 По инфицированности раны делят на асептические (неинфицированные), инфицированные и гнойные. Все раны, кроме операционных, следует считать инфицированными.
По инфицированности раны делят на асептические (неинфицированные), инфицированные и гнойные. Все раны, кроме операционных, следует считать инфицированными.
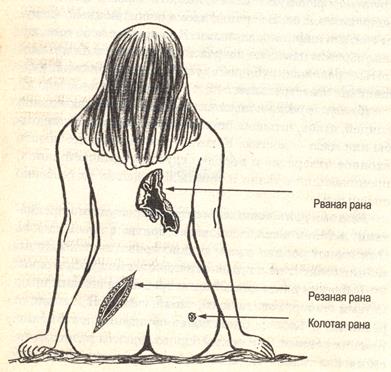
В зависимости от того, каким образом нанесено повреждение (или по виду ранящего орудия) различают раны колотые, резаные, рубленые, ушибленные, рваные, огнестрельные.
Колотые раны наносятся гвоздем, вязальной спицей, иглой, штыком, острием ножа, при обработке рыбы или мяса — костью. Колотые раны имеют небольшое входное отверстие и нередко глубокий раненой канал, проникающий в ткани и органы. Это делает их особенно опасными для нагноения.
Резаные раны наносятся острыми режущими предметами: лезвием ножа, бритвой, краем стекла. Они имеют ровные края, сильно кровоточат. Размеры раны зависят от направления, длины и глубины раны. Являются наиболее оптимальными для заживления.
Рубленые раны наносятся острыми, тяжелыми предметами (топор, лопата, коса, танка, сабля) В отличие от резаных, рубленые раны более обширные и глубокие. Края их ровные. Эти раны сопровождаются размозжением мягких тканей, нередко переломами костей (большая травмирующая сила предмета) и обильным кровотечением.
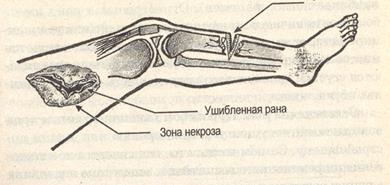
Ушибленные раны возникают при падении, ударе тяжелым тупым предметом (молоток, палка, доска, камень). Края раны неровные, размозжены, пропитаны кровью, иногда обильно кровоточат. В окружности раны имеется большое количество нежизнеспособных раздавленных тканей (зона некроза), что может служить причиной нагноения и плохого заживания.
|
 Рваные раны возникают при попадании части тела в движущиеся механизмы (станок, электромотор, пила), при автодорожной травме, когда пострадавшего протаскивают по земле. В результате кожа натягивается и разрывается. Края у таких ран неровные (зазубренные), иногда лоскуты могут быть вырванными участками кожи. Часто повреждаются ткани, лежащие глубже (мышцы, сухожилия). Рана заполнена сгустками крови, умерено кровоточит.
Рваные раны возникают при попадании части тела в движущиеся механизмы (станок, электромотор, пила), при автодорожной травме, когда пострадавшего протаскивают по земле. В результате кожа натягивается и разрывается. Края у таких ран неровные (зазубренные), иногда лоскуты могут быть вырванными участками кожи. Часто повреждаются ткани, лежащие глубже (мышцы, сухожилия). Рана заполнена сгустками крови, умерено кровоточит. Укушенные раны возникают при укусах животных или человека. По виду они относятся к рваным, с неровными (лоскутными) краями и с вырванным участком кожи, иногда могут быть в виде точек, напоминающих отпечаток зубов. Эти раны часто служат путем проникновения в организм яда (укус змеи) или вируса бешенства (укус собаки, кошки). Они требуют хорошей первичной обработки, введения противоядия и проведения необходимых прививок.
Огнестрельные раны наносятся огнестрельным оружием.
Различают пулевые ранения (пистолет, винтовка, автомат), осколочные (осколки мин, гранат, бомб, снарядов) и ранения дробью (ружье).
Осколочные и пулевые ранения могут быть:
- слепыми (рана имеет только входное отверстие, ранящий предмет остался в раневом канале),
- сквозными (ранящий предмет прошел все ткани на сквозь, в результате образуется входное и выходное отверстие),
-касательными (ранящий предмет поверхностно задел тело и срезал кожу и подкожно-жировую клетчатку, наиболее легкое ранение).
Огнестрельная рана имеет большое количество омертвевших тканей, всегда инфицирована, если задета кость, то, как правило, имеется многооскольчатый перелом. В раненом канале скапливаются сгустки крови, в него может попасть обрывки одежды, обуви, земли, поэтому она является самой неблагоприятной для заживления.
Осложнения ран. При любом ранении возникает ряд осложнений, несущих угрозу здоровью или жизни пострадавшему. Самым частым из них является возникновение инфекционного воспаления, вследствие попадания в рану и развития в ней различных микробов. Так, попавшие в раку гноеродные микробы ведут к возникновению гнойных воспалительных процессов, результатом которых могут быть абсцессы и флегмоны.
При обширных и глубоких ранениях, гнойно-воспалительный процесс может протекать так интенсивно, что организм не успевает создать вокруг гнойного очага защитного вала. В таких случаях возможны прорыв инфекции в кровеносное русло и распространение ее во все органы и ткани – развивается общее заражение (сепсис). Подобное осложнение может закончиться смертью даже при самом интенсивном лечении.
Сепсис – общее инфекционное заболевание, вызываемое попавшими в кровеносное русло разнообразными микроорганизмами (стафилококки, стрептококки и др.) и их токсинами. Наиболее типичными признаками болезни являются: высокая температура (до 40 0С и выше), сопровождающаяся сотрясающими тело ознобами, обильной потливостью; резкое ухудшение общего состояния – бред, галлюцинации, потеря сознания.
Помимо гноеродных бактерий, в рану могут попасть и более опасные микробы, которые вызывают такие заболевания, как столбняк и газовая гангрена.
Столбняк чаще возникает при загрязнении ран землей, пылью, навозом, при строительных и сельскохозяйственных работах, транспортных травмах и огнестрельных ранениях. Ранними признаками столбняка являются высокая температура тела, появляющаяся на 4-10 сутки после ранения, непроизвольные подергивания мышц в области раны, боли в области желудка, мышц живота, затруднения при глотании, сокращения мимической мускулатуры лица и спазм жевательных мышц (тризм), делающие невозможным открывание рта. Несколько позже присоединяются мучительные судороги всех мышц (опистотонус), возникающие при малейшем раздражении, судороги дыхательной мускулатуры и удушье. Лечение столбняка – очень тяжелая задача и возможна только в специализированных учреждениях. Эффективным профилактическим средством борьбы со столбняком является специфическая противостолбнячная иммунизация (прививка). Она обеспечивает невосприимчивость организма к столбняку на долгие годы, при условии ревакцинации анатоксином через каждые 5-10 лет (повторная прививка). При любой травме с нарушением целостности кожных покровов и слизистых оболочек, при ожогах и отморожениях, укусах животных, должна обязательно проводиться экстренная профилактика столбняка.
Газовая гангрена. При попадании в рану микробов, размножающихся в условии отсутствия воздуха (анаэробная инфекция), в ране, в тканях вокруг нее, развивается тяжелый воспалительный процесс. Наиболее ранним признаком начинающегося осложнения, чаще через 24-48 часов после ранения, возникает чувство распирания в ране, которое быстро переходит в невыносимую боль. Вокруг раны появляется отек тканей, кожа становится холодной, покрывается темными пятнами, исчезает пульсация сосудов. При сдавлении тканей в области раны под пальцами ощущается хруст, скрип (крепитация). Это обусловлено образующимися при этом заболевании пузырьками газа, которые приникают в ткани. Общая температура быстро повышается до 39-40 0С.
Основная мера предупреждения раневой инфекции – правильная обработка раны при первой помощи и скорейшее проведение первичной хирургической обработки не позднее 6 часов с момента травмы.
В результате болевого раздражения и кровопотеря возникают обморок и шок.
Шок — удар, потрясение. Это состояние между жизнью и смертью, и только правильная своевременная медицинская помощь и целенаправленное интенсивное лечение могут спасти больного. В зависимости от причин различают несколько видов шока: операционный шок, связанный с операционной травмой; ожоговый шок — при обширных ожогах; гемотрансфузионный — при переливании несовместимой по группе и по резус-фактору крови; анафилактический шок — при непереносимости лекарственных препаратов; кардиогенный шок — при инфаркте миокарда; септический шок — при сепсисе; травматический шок — при обширных повреждениях мягких тканей крупных нервных стволов, переломах крупных костей.
Травматический шок — это ответная реакция организма на сильное болевое раздражение и кровопотерю.
Отличительной чертой его является значительное уменьшение объема циркулирующей крови за счет наружной потери крови и вследствие депонирования ее в крупных сосудах, расширенных в результате нервных и гуморальных факторов. Это приводит к выраженным расстройствам гемодинамики. Шок характеризуется резким нарастающим угнетением всех жизненно важных функций организма: деятельности центральной и вегетативной нервных систем, органов кровообращения, давления, обмена веществ, мочевыделения.
Основные причины, вызывающие травматический шок: боль, кровопотеря, интоксикация за счет всасывания продуктов распада омертвевших и размозженных тканей, повреждение жизненно важных органов с расстройством их функций. К усугубляющим факторам течения шока относятся: нервное и физическое переутомление, голодание, переохлаждение, гиповитаминоз, психическая травма.
По клиническому течению различают две фазы шока: эректильную и торпидную.
Эректильная фаза, или фаза возбуждения, развивается непосредственно после травмы. Протекает кратковременно. В результате обширной травмы мощные потоки болевых импульсов с места повреждения поступают в центральную нервную систем и непрерывно раздражают ее. Это приводит к резкому возбуждению нервной системы. В результате чего повышается обмен веществ, учащается дыхание, отмечается двигательное и речевое возбуждение. Сознание полностью сохранено. Больные громко жалуются на боль, недооценивают тяжесть травмы. Болевая реакция резко повышена. Голос глуховат, фразы отрывисты, взгляд беспокойный. Кожные покровы бледные, пульс обычной частоты, артериальное давление нормальное или повышенное. Пострадавший критически не оценивает тяжести своего состоянии.
Торпидная фаза (фаза торможения). Вскоре защитные свойства организма истощаются, компенсаторные возможности угасают, и развивается вторая фаза - торпидная. Она сопровождается понижением артериального давления и резкой заторможенностью. Характерна угнетенность больного, безучастное отношение к окружающему при сохранении сознания. Артериальное давление падает. Пульс слабый и учащенный, дыхание ослабленное частое, снижается температура тела, кожные покровы бледные с землистым оттенком, холодный липкий пот. С падением АД приток крови к органам резко уменьшается, усиливается кислородное голодание. В этой фазе происходит угнетение центральной нервной системы и всех жизненно важных органов — сердца, легких, печени, почек. Все это быстро может привести к смерти пострадавшего.
Шок в торпидной фазе, в зависимости от тяжести его течения, делится на четыре степени: легкий, средней тяжести, тяжелый и предагональный. Для оценки степени тяжести шока взяты следующие критерии: глубина заторможенности сознания, снижение артериального давления, учащение пульса, нарастание одышки, падение температуры тела, изменение цвета кожных покровов. Все эти показатели с отягощением состояния ухудшаются.
Основные противошоковые мероприятия на месте происшествия:
1. Освободить пострадавшего от действия травмирующего фактора.
2. Произвести временную остановку наружного кровотечения наиболее приемлемым в данном случае способом.
З. Обезболить, ввести под кожу промедол или омнопон.
4. Иммобилизировать поврежденную конечность подручными средствами (палка, доски, пучка веток, зонтик)
5. Согреть пострадавшего (укутать одеялом, набросить пальто, напоить горячим чаем, кофе, бульоном).
6. Если есть алкоголь — дать выпить. Алкоголь сужает сосуды и повышает артериальное давление, а это в данном случае улучшает кровоснабжение головного мозга. Доза для взрослых — не более 100 мл водки.
7.Быстрейшая транспортировка в лечебное учреждение.
 2015-10-13
2015-10-13 5368
5368








