Септический шок возникает при массивном попадании токсина бактерий (кишечная палочка, стрептококки, синегнойная палочка) в кровь больного при инфицированных родах, перитоните. В основе септического шока лежат острые расстройства гемодинамики (кровообращения) и доставки кислорода к тканям, нередко сопровождающиеся нарушением свертываемости крови. При этом возникает опасность кровотечения.
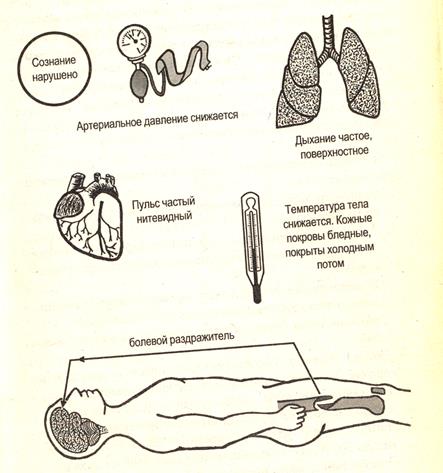 Клинические проявления. Заболевание начинается внезапным ознобом и лихорадкой. У больного проявляются все признаки тяжелой сердечно - дыхательной недостаточности. Резко падает артериальное давление, пульс становится частым, слабого наполнения, дыхание частое, поверхностное. Развивается острая почечная недостаточность (нарушение мочеобразования и мочевыделения, повышение содержания азотистых шлаков в крови), нарастает расстройство сердечной деятельности, Может быть рвота. Кожные покровы землистого оттенка, покрыты холодным потом, лицо заостренное, глаза запавшие, взгляд беспокойный. Если не оказать эффективную помощь, больные быстро погибают.
Клинические проявления. Заболевание начинается внезапным ознобом и лихорадкой. У больного проявляются все признаки тяжелой сердечно - дыхательной недостаточности. Резко падает артериальное давление, пульс становится частым, слабого наполнения, дыхание частое, поверхностное. Развивается острая почечная недостаточность (нарушение мочеобразования и мочевыделения, повышение содержания азотистых шлаков в крови), нарастает расстройство сердечной деятельности, Может быть рвота. Кожные покровы землистого оттенка, покрыты холодным потом, лицо заостренное, глаза запавшие, взгляд беспокойный. Если не оказать эффективную помощь, больные быстро погибают.
Лечение. Для предупреждения внутрисосудистого свертывания крови (тромбоз) внутривенно вводят гепарин, плазму или плазмозаменители. При кровопотере переливают кровь. Для борьбы с инфекцией необходимы большие дозы антибиотиков.
Медицинская помощь при ранениях. Необходимо произвести временную остановку кровотечения любым возможным способом, закрыть рану асептической стерильной повязкой, чтобы защитить от дальнейшего загрязнения (способы наложения повязок рассматриваются ниже). Повязку следует накладывать чисто вымытыми руками. Небольшую ссадину можно промыть перекисью водорода, раствором фурациллина, розовым раствором марганца и закрыть перевязочным материалом. Глубокие раны не промывают дезинфицирующим раствором или водой, не засыпают порошком, не накладывают мазь и вату. Вокруг раны обрабатывают любым раствором, содержащим этиловый спирт, в концентрации не менее 70 % (одеколон, духи, любую настойку, раствор йода, спиртовый бриллиантовой зелени) Если из раны выступают какие-либо ткани (кишечник, мозг), их не поправляют, а закрывают марлевой салфеткой и рыхло бинтуют. Необходимо ослабить болевые ощущения у пострадавшего с помощью обезболивающих средств (анальгин, баралгин) При необходимости осуществить простейшую иммобилизацию поврежденного органа подручными средствами и, если потребуется доставить пострадавшего в лечебное учреждение для оказания квалифицированной помощи.
Лечение. В лечебном учреждении осуществляют первичную хирургическую обработку раны в условиях операционной: строго соблюдая правила асептики и определенную последовательность действий:
1. Кожу вокруг раны обрабатывают 5 % настойкой йода, этиловым спиртом
2. Производят местную анестезию
3. Приступают непосредственно к работе в ране. Острым скальпелем иссекают нежизнеспособные ткани. Удаляют из раны сгустки крови и инородные предметы (обрывки одежды, обломки ранящего предмета). Перевязывают мелкие кровоточащие сосуды, а крупные сшивают. Промывают раненую полость перекисью водорода или раствором фурациллина
4. Рану послойно зашивают
5. На поврежденную область накладывают асептическую повязку
Хорошо и своевременно обработанные свежие, кровоточащие раны, как правило, через неделю заживают. На месте бывшей раны после снятия швов образуется тонкий, белесоватого цвета рубец — рана зажила первичным натяжением.
Лечение гнойных ран. При нарушении правил асептики больным (самостоятельно снимал повязку) или при некачественной первичной хирургической обработке рана может осложниться нагноением, которое проявляется через 2-3 суток после ранения.
Возникают местные признаки воспаления:
1. Боль, усиливающаяся при движении.
2. Отечность краев раны, окружающие ткани плотны на ощупь
3. Местное повышение температуры (поврежденный участок горячий на ощупь).
4. Краснота вокруг раны, с нечеткими контурами.
5. Нарушение двигательной функции поврежденного органа.
Если все эти признаки имеют место, то никаких сомнений в воспалении раны нет.
При несвоевременном лечении любых ран нарастают симптомы общей интоксикации: температура тела повышается, появляются общее недомогание, слабость, потеря аппетита, головная боль, в крови отмечается лейкоцитоз, СОЭ увеличена.
Местное лечение заключает в следующем действии:
1. Швы распустить
2. Образовавшуюся гнойную полость промыть перекисью водорода,
3. В зияющую рану ввести турунду, обильно смоченную гипертоническим раствором хлорида натрия. Это ускоряет отток гнойного содержимого из раненой полости за счет разницы осмотического давления. Для дренирования в рану можно ввести резиновую трубку или полоску.
4. Рану закрыть асептической повязкой.
Повязки меняют ежедневно. Хороший результат дает местное применение процедур; УФО, УВЧ, электрофорез антибиотиков и ферментов. После очищения раны от гноя (при смене повязок на марлевых салфетках нет гноя) тактику меняют. Накладывают мазевые повязки, улучшающие регенерацию тканей (мазь Вишневского). Эти повязки меняют через 2—3 дня. Местное лечение сочетают с общим: антибиотики, сульфаниламиды, витамины, полноценное питание. Постепенно воспалительный процесс стихает, раненая полость затягивается широким, белесоватого цвета рубцом, иногда неправильной формы, - рана зажила вторичным натяжением.
Если объем кровопотери из раны становиться опасным для жизни, кровотечение из признака раны превращается в осложнение.
 2015-10-13
2015-10-13 1560
1560
