Поскольку есть три основных типа кортикостероидов, вырабатываемых корой надпочечников, существуют три синдрома гиперфункции коры надпочечников: (1) гиперкортицизм, или синдром Кушинга, характеризующийся избытком кортизола; (2) гиперальдостеронизм (избыточная секреция альдостерона); (3) адреногенитальный синдром, обусловленный избыточным синтезом андрогенов.
Синдром Кушинга. Причины синдрома Кушинга могут быть экзогенными и эндогенными. Подавляющее большинство наблюдений синдрома Кушинга являются результатом приема лекарственных препаратов из группы глюкокортикостероидов (ятрогенный синдром Кушинга). Эндогенные причины, в свою очередь, можно разделить на АКТГ-зависимые и АКТГ-независимые (табл. 24.8).

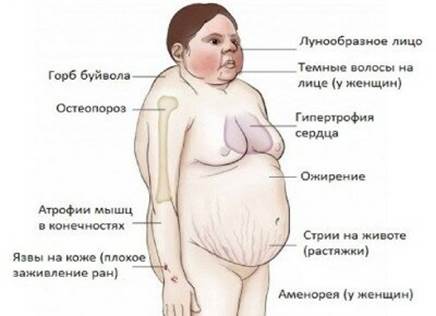
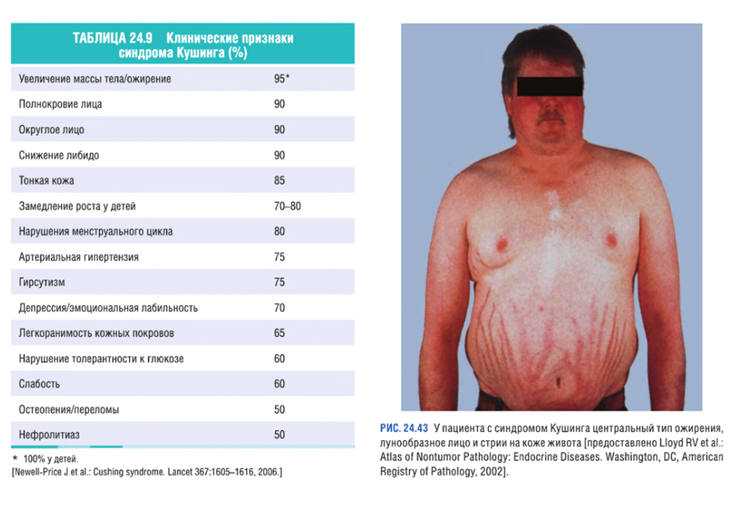
Клинические признаки Кушинга. В связи с медленным развитием синдрома Кушинга ранние проявления могут быть выражены минимально. На ранних стадиях заболевание может проявляться гипертензией и увеличением массы тела (табл. 24.9). Со временем появляются более характерные признаки в виде избыточного отложения жировой ткани по центральному типу: лунообразное лицо и скопление жира на задней поверхности шеи и спине (так называемый горб бизона). Гиперкортицизм приводит к селективной атрофии мышечных волокон типа 2, что обусловливает снижение мышечной массы и слабость проксимальных отделов конечностей.
Глюкокортикостероиды индуцируют глюконеогенез и препятствуют поглощению глюкозы клетками, что ведет к гипергликемии, глюкозурии и полидипсии (вторичный СД).
Результат катаболического эффекта гормонов —разрушение коллагена и резорбция костей, вследствие чего кожа становится тонкой и легко ранимой, раны заживают плохо, появляются кожные стрии, преимущественно в области живота (рис. 24.43). Резорбция костей приводит к развитию остеопороза, сопровождающегося болями в спине и повышенной предрасположенностью к переломам. У лиц с синдромом Кушинга повышен риск развития различных инфекций, поскольку глюкокортикостероиды обладают иммуносупрессивным действием. Кроме этого, наблюдаются различные психические нарушения, включая перепады настроения, депрессию и выраженный психоз, а также гирсутизм и нарушения менструации.
Изменения при синдроме Кушинга характеризуются увеличением концентрации свободного кортизола в моче и нарушением секреции кортизола. Определить причину синдрома Кушинга помогает измерение уровня АКТГ в сыворотке крови и изменения экскреции стероидов с мочой после введения дексаметазона (дексаметазоновый тест).
 Гиперальдостеронизм
Гиперальдостеронизм
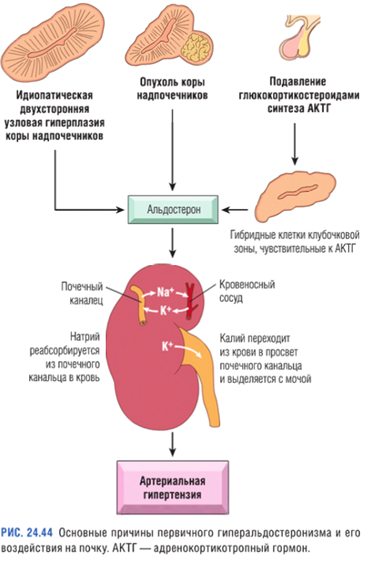
В основе первичного гиперальдостеронизма лежит автономная гиперпродукция альдостерона, приводящая к подавлению ренин-ангиотензин-альдостероновой системы и снижению активности ренина в плазме крови.
При вторичном гиперальдостеронизме альдостерон выделяется в ответ на активацию ренин-ангиотензин- альдостероновой системы.
Вторичный гиперальдостеронизм характеризуется повышением уровня ренина в плазме крови и встречается при:
1) снижении перфузии почек (артериолярный нефросклероз, стеноз почечных артерий);
2) артериальной гиповолемии и отеках (хроническая сердечная недостаточность, цирроз, нефротический синдром);
3) во время беременности вследствие вызванного эстрогенами повышения количества субстратов ренина в плазме крови.
Клинические признаки. Обязательным симптомом гиперальдостеронизма является артериальная гипертензия. Первичный гиперальдостеронизм — самая частая причина вторичной гипертензии (т.е. гипертензии, возникшей вследствие определенных причин). Частота гиперальдостеронизма среди пациентов с артериальной гипертензией варьирует от 5 до 10%. Заболеваемость гиперальдостеронизмом зависит от степени тяжести артериальной гипертензии, достигая ~ 20% среди пациентов с гипертензией, устойчивой к лечению. Воздействуя на минералокортикостероидные рецепторы почки, альдостерон способствует реабсорбции натрия, что увеличивает реабсорбцию воды, повышая объем внеклеточной жидкости и увеличивая сердечный выброс. Отдаленными последствиями гипертензии, вызванной избытком альдостерона, являются изменения со стороны сердечно-сосудистой системы (например, гипертрофия миокарда левого желудочка сердца и снижение конечного диастолического объема) и рост числа осложнений гипертензии, в частности инсульта и инфаркта миокарда. Ранее обязательным признаком первичного гиперальдостеронизма считали наличие гипокалиемии, однако в настоящее время возросло число пациентов с нормокалиемией. Гипокалиемия возникает в результате потери калия почками и может вызывать различные нервно-мышечные нарушения, включая слабость, парестезии, нарушения зрения и иногда выраженную тетанию.
Диагноз «первичный гиперальдостеронизм» подтверждают повышенным отношением концентрации альдостерона в плазме крови к концентрации ренина в плазме крови.
Лечение первичного гиперальдостеронизма зависит от его причины. Аденомы удаляют хирургически путем, но у больных первичным гиперальдостеронизмом, развившимся вследствие двухсторонней гиперплазии (что чаще наблюдается у детей и подростков), хирургическое вмешательство нецелесообразно. Таких пациентов необходимо лечить антагонистами альдостерона, например спиронолактоном. Лечение вторичного гиперальдостеронизма заключается в коррекции причин, избыточно стимулирующих ренин-ангиотензин- альдостероновую систему.

 2020-01-14
2020-01-14 225
225