Причинами развития СН являются:
инфаркт миокарда, миокардиты, миокардиодистрофии (интоксикация миокарда алкоголем, наркотиками и другими ядами; анемии; авитаминозы, врожденные и приобретенные пороки сердца, артериальная гипертензия.
Эти причины ведут к развитию острой и хронической сердечной недостаточности. Разница состоит лишь в сроках воздействия этиологического фактора и скорости развития признаков сердечной недостаточности. Острая сердечная недостаточность развивается внезапно или в течение короткого времени (минуты, часы) в результате острого, массированного воздействия этиологического фактора. При длительном воздействии этиологического фактора, когда организм успевает включить компенсаторные механизмы, формируется ХСН, растягиваясь иногда в своем развитии на десятки лет. Типичный пример: при медленно прогрессирующем течении АГ постепенно развивается хроническая левожелудочковая недостаточность, однако на ее фоне при возникновении гипертонического криза может развиться острая левожелудочковая недостаточность с клиникой сердечной астмы вследствие острой перегрузки левого желудочка давлением.
Острая левожелудочковая сердечная недостаточность
В основе патогенеза острой левожелудочковой НК лежит резкое снижение сократительной функции миокарда с уменьшением ударного объема сердца и застоем крови в левом предсердии и легочных венах. В результате нарушается кровообращение в малом круге, ведущее к рефлекторной гипертензии малого круга, повышению проницаемости сосудистых стенок, усиленной транссудации жидкости из капилляров в интерстициальную ткань и альвеолы. Все это приводит к нарушению функции внешнего и тканевого дыхания и гипоксии тканей.
Клинически это проявляется развитием сердечной астмы и отека легких.
Жалобы. Внезапно возникает приступ удушья инспираторного характера, сердцебиение, кашель, вначале сухой, потом с пенистой, окрашенной в розовый цвет мокротой, чувство страха смерти.
Осмотр и пальпация. Вынужденное положение сидя (ортопное). Кожа холодная, влажная, бледно-цианотичная, резкая одышка с дистанционными влажными хрипами. Пульс частый, малый.
Со стороны легких при перкуссии - притупление перкуторного звука над задненижними областями; при аускультации в начале приступа выслушиваются сухие хрипы (стадия сердечной астмы), а в дальнейшем - крепитация и влажные хрипы (стадия отека легкого).
Перкуссия сердца: смещение левой границы относительной сердечной тупости вниз и влево за счет увеличенного левого желудочка.
Аускулътация: ослабление I тона на верхушке сердца, акцент II тона на легочной артерии, тахикардия. При поражении клапанного аппарата - аускультативная картина соответствующего порока.
Хроническая сердечная недостаточность (ХСН) развивается постепенно и имеет стадийное течение. Обусловлена уменьшением сократительной способности миокарда.
Жалобы. Одышка, инспираторная или смешанная (в зависимости от стадии может возникать как при физической нагрузке, так и в покое), кашель (вначале сухой, затем с серозной мокротой), иногда кровохарканье, боли в прекордиальной области различного характера, чаще ноющие, колющие. Сердцебиение, перебои в работе сердца, ноющие боли в правом подреберье или чувство тяжести («застойная печень»), отеки на нижних конечностях (вначале только к концу дня, а затем постоянные).
Осмотр. При начальных проявлениях ХСН положение больных в постели активное, при II-III ст. - вынужденное (полусидя, с опущенными ногами). Кожные покровы и видимые слизистые бледно-цианотичные, при тяжелой ХСН - цианотичные с желтушным оттенком; акроцианоз.. Отеки вначале появляются преимущественно в области стоп, только к концу дня, а после сна исчезают. По мере прогрессирования ХСН отеки становятся постоянными, распространяются на все отделы нижних конечностей, переднюю брюшную стенку, поясничную область, развивается отек подкожной клетчатки всего туловища - анасарка. При этом появляются и полостные отеки: гидроторакс, гидроперикард, асцит.
Со стороны легких при выраженных застойных явлениях – притупление перкуторного звука в нижних долях, а при развитии гидроторакса на месте скопления жидкости - тупой звук. При аускультации легких выслушиваются ослабленное везикулярное дыхание, крепитация и влажные хрипы. При гидротораксе на месте скопления жидкости везикулярное дыхание резко ослаблено или совсем не проводится.
Пальпация и перкуссия сердца. Верхушечный толчок разлитой, ослаблен, смещен влево. Границы сердечной тупости при тяжелой ХСН расширены во все стороны («бычье сердце»).
Аускультация сердца. Данные аускультации зависят от заболевания сердца, вызвавшего сердечную недостаточность. Пульс частый, слабого наполнения и напряжения, нередко аритмичный.
При пальпации органов брюшной полости определяется увеличение печени, край ее закругленный, болезненный. При длительно существующей сердечной недостаточности печень становится плотной с заостренным и безболезненным нижним краем (сердечный цирроз печени).
Инструментальные исследования
Рентгенография: признаки застойных явлений в легких, гидроторакс; выраженные признаки увеличения всего сердца или отдельных его камер.
УЗИ сердца: признаки порока, выраженной гипертрофии миокарда, увеличение камер сердца.
ЭКГ: низкий вольтаж, аритмии, диффузное снижение сегмента ST, зубца Т и др.
Классификация ХСН
Согласно классификации Н.Д. Стражеско, В.Х. Василенко, в развитии ХСН выделяются три стадии:
I стадия. Начальная, или скрытая, сердечная недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей ее. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько снижена.
II стадия. В этой стадии выделяют два периода - А и Б.
Н II А стадия. Одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Сердечная недостаточность преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в легких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в работе сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голенях, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается работоспособность.
Н II Б стадия. Недостаточность по обоим кругам. Появляется одышка и в покое. Объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в легких, длительные ноющие боли и перебои в области сердца, сердцебиение. Присоединяются признаки НК по большому кругу кровообращения: постоянные отеки нижних конечностей и туловища, увеличение и уплотнение печени (кардиальный цирроз печени) гидроторакс, асцит. Больные нетрудоспособны.
III стадия. Конечная стадия сердечной недостаточности. Развиваются необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
Классификацию ХСН по стадиям дополняют классификацией по функциональным классам. Выделяют четыре функциональных класса (ФК) недостаточности кровообращения:
ФКI. Симптомы НК появляются при выполнении значительных физических нагрузок. Соответствует 1 стадии.
ФК II. Признаки сердечной недостаточности появляются при выполнении умеренной физической нагрузки. Соответствует 2а стадии.
ФКШ. Признаки ХСН появляются при незначительной физической нагрузке. Соответствует 2б стадии.
ФК IV. Больные с заболеванием сердца, у которых выполнение даже минимальной физической нагрузки вызывает дискомфорт. Соответствует 3 стадии.
3. СИНДРОМ ОСТРОЙ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ Синдром острой коронарной недостаточности – несоответствие между потребностью миокарда в кислороде и его доставкой, вследствие снижения или полного прекращения коронарного кровотока. Этиология: нестабильная стенокардия, инфаркт миокарда. Жалобы: боль за грудиной сжимающего характера, иррадиирующая под левую лопатку, в левую руку, левую половину шеи, левую ключицу, нижнюю челюсть, сопровождающаяся чувством нехватки воздуха, страха смерти, онемением левой руки, холодным липким потом, возникающая после физических и эмоциональных нагрузок, а также в покое, которая не купируется приѐмом нитроглицерина. Осмотр: кожный покров бледный, акроцианоз, липкий холодный пот. Пальпация: верхушечный толчок смещѐн влево, ослабленный, низкий. Перкуссия: смещение левой границы относительной тупости сердца влево. Аускультация: нарушение ритма сердца, глухие тоны. Артериальное давление: нормальное или снижено. ЭКГ: отрицательный "коронарный" или высокий остроконечный зубец Т, подъѐм или депрессия сегмента ST, "патологический" зубец Q, отсутствие или снижение зубца R.
4. Острая сосудистая недостаточность:
— возникает внезапно;
— резкая слабость, головокружение, затемнение сознания, шум в ушах;
— снижение АД;
— пульс малого наполнения и напряжения;
— тахикардия;
— ослабление тонов сердца;
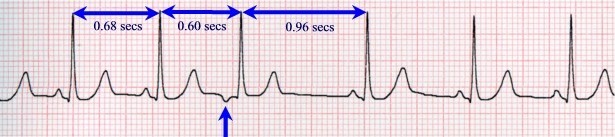
По месту возникновения экстрасистолы бывают 3 видов:
- предсердные: измененный зубец P, нормальный желудочковый комплекс QRS;
- атривентрикулярные (из AV-соединения): комплекс QRS не изменен, зубец P отсутствует или изменен и регистрируется после комплекса QRS;
- желудочковые: комплекс QRS расширен и изменен, зубец P обычно не виден.
Предсердная экстрасистола.
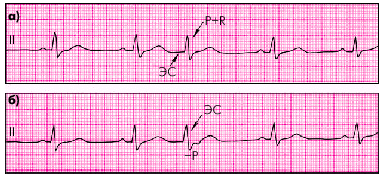
Варианты экстрасистол из AV-узла.
а) зубец P слился с комплексом QRS,
б) измененный зубец P виден после комплекса QRS.
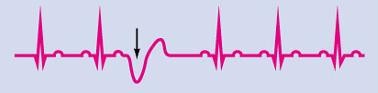
Желудочковая экстрасистола.
 2020-05-12
2020-05-12 181
181






