Если в распоряжении пациента достаточно много времени (то есть речь не идет о внезапной и неожиданной смерти) и ему помогают преодолеть описанные выше этапы, он достигнет той стадии, когда депрессия и гнев на «злой рок» отступают. Он уже выплеснул все прежние чувства: зависть к здоровым людям и раздражение теми, чей конец наступит еще не скоро. Он перестал оплакивать неминуемую утрату любимых людей и вещей и теперь начинает размышлять о грядущей смерти с определенной долей спокойного ожидания. Пациент чувствует усталость и, в большинстве случаев, физическую слабость. Смирение не следует считать этапом радости. Оно почти лишено чувств, как будто боль ушла, борьба закончена и наступает время «последней передышки перед дальней дорогой», как выразился один из пациентов. Кроме того, в это время помощь, понимание и поддержка больше нужны семье пациента, чем ему самому. Большинство пациентов умирали на стадии смирения, не испытывая страха и отчаяния.
Как следует и как не следует вести себя с умирающим пациентом:
1. Не следует занимать жѐсткую позицию, например: «В таких случаях я всегда информирую пациента». Пусть пациент будет гидом. Многие пациенты хотят узнать диагноз, а другие – нет. Следует выяснить, что пациенту уже известно о прогнозе его заболевания. Не лишайте пациента надежды и не переубеждайте его в случае, если отрицание является основным механизмом защиты, до тех пор, пока он может получить и принять необходимую помощь. Если пациент отказывается принять еѐ в результате отрицания своей болезни, в мягкой форме и постепенно дайте ему понять, что помощь необходима и будет ему оказана. Убедите пациента, что забота о нѐм будет проявлена вне зависимости от его поведения.
2. Следует побыть с пациентом после сообщения ему информации о его состоянии или диагнозе.
После этого пациент может испытать сильный психологический шок. Побудите его задавать вопросы и давайте правдивые ответы. Скажите, что вы вернѐтесь, чтобы ответить на вопросы пациента или его семьи. Следует по возможности вернуться к пациенту спустя несколько часов, с тем, чтобы проверить его состояние. Если у пациента возникает значительная тревога, ему можно назначить успокоительные препараты возможно в течение 24–48 ч.
3. Следует дать советы членам семьи пациента, касающиеся его заболевания.
Порекомендуйте им чаще общаться с пациентом и позволять ему рассказывать о своих страхах и переживаниях. Членам семьи не только придется столкнуться с трагедией потери близкого человека, но также и с осознанием мысли о собственной смерти, которое может вызвать тревогу.
4. Следует облегчить боль и страдания пациента. [2]
С древности и почти до XX века от врача не требовалось находиться у постели пациента до самой его смерти. Врач, убедившись, что пациент безнадежен, прекращал лечение и приглашался священник, который часто и констатировал смерть. Когда же государственные власти пытались узаконить медицинское освидетельствование смерти, они встречали активное сопротивление медиков. Медики в своем нежелании констатировать смерть часто ссылались на Гиппократа, учившего, что к тем, кто уже побежден болезнью, медицина не должна «протягивать своей руки», когда достаточно известно, что в данном случае она не может помочь. И во многих последующих документах, регламентировавших нормы врачебной этики и поведения врача, не ставился вопрос о том, что врач должен заниматься пациентом после того, как он убедился в невозможности победить смерть. Врачей, напротив, еще с древних времен учили распознавать знаки смерти – показатели не самой кончины, а ее приближения, не для того, чтобы констатировать смерть, а как раз для того, чтобы прекратить лечение. Это мотивировалось, как опасением повредить репутации, навлечь немилость родственников человека, которого не удалось спасти, так и тем, что попытки продлить жизнь безнадежного пациента неэтичны. Но примерно с середины XIX века ситуация начинает меняться. Постепенно медицинская профессия приобретает исключительное право, а затем и обязанность констатировать смерть. Этот процесс в культуре называют медикализацией смерти. [5]
Другая сторона процесса медикализации смерти связана с местом, где человек расстается с жизнью: этим местом все чаще становится больница. Процент умерших в больницах за последнее время продолжает расти. В результате многие люди, оказываясь дома с умирающим родственником, просто не знают как себя вести.
Говоря об умирании как процессе, необходимо подчеркнуть то обстоятельство, что если констатация смерти — это одномоментный акт, то смерть, протекающая под наблюдением медиков, имеет длительность.
Таким образом, в результате медикализации смерти к настоящему времени врачи оказались непосредственно вовлеченными в трагическую, сложную и наделенную глубоким смыслом область человеческого существования.
Вывод: медицинская профессия обрела новый источник власти в обществе, однако всегда следует помнить, что это навлекло на нее и новую чрезвычайно серьезную ответственность [3].
Смерть и умирание в эпоху новых медицинских технологий. Хосписы. Жизнеподдерживающее лечение и отказ от него. Этические дилеммы, связанные с окончанием человеческой жизни.
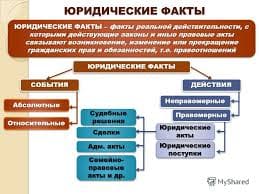
Многие из рассматриваемых проблем порождены научно-техническим прогрессом. Так, смерть традиционно определялась по таким критериям, как необратимая остановка дыхания и кровообращения. Однако бурный научно-технический прогресс биомедицины в ХХ веке привел к тому, что теперь можно поддерживать процессы дыхания и кровообращения, снабжать организм пищей и водой с помощью искусственных средств поддержания жизни. Тем самым появилась возможность спасать жизни пациентов, которые были обречены, однако эти же научно-технические достижения привели к появлению трудностей морально-этического, юридического характера (рисунок 1).
Виды смерти
 |
Клиническая — Биологическая —
отсутствие видимых признаков наступлением восстановление
жизни, угасание функций ЦНС, жизненных функций невозможно
но с сохранением обменных (необратимость)
процессов в тканях (обратимость)
 2020-06-30
2020-06-30 3770
3770