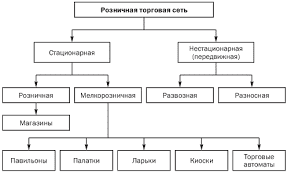
Основные показания к применению β-адреноблокаторов.
• Стенокардия напряжения с эпизодами ишемии миокарда, сопровождаемыми или не сопровождаемыми болевыми ощущениями.
• Артериальная гипертензия.
• Проилактика развития желудочковых и предсердных аритмий.
• Первичная профилактика инсульта и ИБС у больных с артериальной гипертензией.
• Вторичная профилактика инфаркта миокарда после перенесён- ного ИМ.
• Профилактика внезапной смерти у больных с синдромом врожденного удлинения интервала Q-T.
• Улучшение насосной функции сердца при хронической сердечной недостаточности (карведилол, метопролол и бисопролол).
• Системные заболевания с нарушением адренергической активности (тиреотоксикоз, синдром Марфана, эссенциальный тремор, алкогольная абстиненция).
β-Адреноблокаторы применяют также по следующим показаниям:
• расслаивающая аневризма аорты;
• гипертрофическая обструктивная кардиомиопатия;
• дигиталисная интоксикация;
• пролапс митрального клапана;
• тетрада Фалло;
• митральный стеноз;
• синдром вегетативной дистонии.
Антиангинальный эффект β-адреноблокаторов объясняют следующими возможными механизмами:
• уменьшением потребности миокарда в кислороде за счёт снижения ЧСС, АД и сократимости миокарда;
• увеличением коронарного кровотока за счёт увеличения времени диастолической перфузии в условиях снижения ЧСС;
• улучшением коллатерального кровотока, перераспределением кровотока в зону ишемии миокарда;
• уменьшением микрососудистых повреждений миокарда;
• стабилизацией клеточных и лизосомальных мембран;
• улучшением высвобождения кислорода из оксигемоглобина;
• торможением агрегации тромбоцитов.
Антиангинальное действие β-адреноблокаторов широко используют при стабильной стенокардии, нестабильной стенокардии и при остром инфаркте миокарда. И хотя антиангинальное действие - группоспецифическое свойство всех β-адреноблокаторов, результаты многочисленных мультицентровых исследований показали, что только липофильные β-адреноблокаторы без ВСМА способны снижать риск развития острого инфаркта миокарда у больных ишемической болезнью сердца, обеспечивая как первичную, так и вторичную профилактику развития данного осложнения. Гидрофильные β-адреноблокаторы и β- адреноблокаторы с ВСМА не влияют на прогноз больных ИБС. Таким образом, эксперты Американского колледжа кардиологов и Американской ассоциации сердца относят β-адреноблокаторы к препаратам первого ряда для лечения стабильной стенокардии.
Механизм антигипертензивного действия различных β-адреноблокаторов обусловлен:
• уменьшением сердечного выброса в результате ослабления сократительной способности миокарда левого желудочка и урежения
ЧСС;
• торможением секреции ренина;
• перестройкой барорефлекторных механизмов дуги аорты и каротидного синуса;
• уменьшением высвобождения норадреналина из окончаний постганглионарных симпатических нервных волокон в результате блокады пресинаптических β2-адренорецепторов;
• увеличением высвобождения вазодилатирующих веществ (простагландинов Е2 и I2, оксида азота, предсердного натрийуретического фактора и др.);
• уменьшением ОПСС;
• влиянием на сосудодвигательные центры продолговатого мозга.
Механизмы антигипертензивного действия β-адреноблокаторов неодинаковы и зависят от наличия или отсутствия у них таких дополнительных свойств, как липофильность, кардиоселективность, ВСМА и вазодилатирующие свойства. Например, лишь неселективные β-адреноблокаторы могут существенно тормозить активность пресинаптических β2-адренорецепторов. ОПСС снижается только при использовании β-адреноблокаторов с вазодилатирующими свойствами. На сосудодвигательные центры продолговатого мозга оказывают влияние, главным образом, липофильные β-адреноблокаторы, которые лучше гидрофильных проникают через ГЭБβ-Адреноблокаторы особенно показаны больным артериальной гипертонией на фоне гиперкатехоламинемии и гиперсимпатикотонии. Как правило, у таких пациентов присутствует тахикардия, повышен ударный и минутный объём. β-Адреноблокаторы применяют у больных с нормальным или сниженным тонусом резистивных сосудов, нормальным или скорригированным липидным спектром крови. Если правильно отобрать больных, то эффективность лечения составляет около 70%. Эффект достигает максимума к концу 3-й нед. На 1-й нед на терапию β-адреноблокаторами отвечают около 30% больных, на второй - 65%, поэтому судить об эффективности антигипертензивной терапии β-адреноблокаторами следует лишь к концу 2-3-й нед.При лечении артериальной гипертонии очень важное значение имеет не только снижение АД, но и защита органов-мишеней - сердца, почек, головного мозга, периферических сосудов. β-Адреноблокаторы наравне с ингибиторами АПФ снижают выраженность гипертрофии миокарда левого желудочка.Эксперты ВОЗ и Международного общества по изучению артериальной гипертонии в Международных рекомендациях по профилактике и лечению артериальной гипертонии определили место β-адреноблокаторов в терапии артериальной гипертонии: β-адреноблокаторы особенно показаны при сочетании артериальной гипертонии со стенокардией напряжения, тахиаритмиями и после перенесённого ОИМ.В последнее время β-адреноблокаторы стали применять у больных ХСН. Активация симпато-адреналовой системы - один из основных ранних компенсаторных механизмов при снижении сердечного выброса и развитии сердечной недостаточности. При ХСН имеет место длительная хроническая гиперактивация симпатоадреналовой системы, которая из компенсаторной реакции превращается в патогенный фактор, способствующий усугублению ХСН. Так, существует прямая связь между повышенным уровнем норадреналина плазмы и смертностью больных с ХСН. Исследования последних лет позволили суммировать негативное воздействие гиперактивации симпатоадреналовой системы при ХСН:
• дисфункция и гибель кардиомиоцитов (за счёт некроза и ускорения апоптоза);
• ухдшение гемодинамики;
• снижение плотности и аффинности β-адренорецепторов;
• тахикардия;
• гипертрофия миокарда;
• провокация ишемии миокарда (за счёт тахикардии, гипертрофии миокарда и вазоконстрикции);
• провокация аритмий.
Исходя из изложенного, становится ясно, что теоретически существует множество точек приложения действия β-адреноблокаторов приХСН.
Говоря об эффективности β-адреноблокаторов при ХСН, следует разделять работы по оценке влияния препаратов на выживаемость больных и исследования по изучению изменения гемодинамических параметров, толерантности к нагрузке и т.д. Результаты многоцентровых контролируемых исследований показали, что только карведилол, метопролол, бисопролол уменьшают смертность у больных ХСН. В первом исследовании CIBIS-I отмечено снижение общей смертности на 20% при применении бисопролола, что, однако, не было достоверно. Причиной этому, как оказалось, послужила невысокая доза препарата - 5 мг. В дальнейшем были проведены более длительные исследования: US Carvedilol Trial, CIBIS-II, MERIT-HF, BEST. В исследовании US Carvedilol Trial (1094 пациента) было показанло, что карведилол снижает общую смертность у больных с сердечной недостаточностью на 48%. Эти данные были дополнены результатами австралийско-новозеландского исследования (всего 415 пациентов), которое выявило снижение общей смертности, числа госпитализаций, уменьшение числа используемых препаратов на 26%. В исследовании COPERNICUS показано снижение смертности на 35% при применении карведилола, причём в этом исследовании участвовали больные ХСН, имеющие IV функциональный класс. В исследовании BEST показано, что буциндолол снижает сердечно-сосудистую смертность на 12%. Однако показатели общей смертности, числа госпитализаций при лечении буциндололом существенно не изменились. Результаты двух других исследований (CIBIS-II с бисопрололом и MERIT-HF с метопрололом) оказались достаточно сходными. Оба препарата достоверно снижают общую смертность (на 34%), сердечно-сосудистую (на 29% и 38%) и внезапную смертность (на 44% и 41%), смертность, связанную с прогрессированием ХСН (на 36%). Четвертый препарат, продемонстрировавший эффективность при ХСН, - небиволол, который в исследовании SENIORS снижал смертность больных с ХСН старше 65 лет на 38%.Как начинать терапию β-адреноблокаторами у больных ХСН? Как известно, β-дреноблокаторы при острой сердечной недостаточности противопоказаны. Перед началом терапии β-адреноблокаторами больной должен находиться в стабильном состоянии. Как долго? Опыт большинства исследований предусматривает время от 1 до 3 нед. Стабильность течения ХСН подразумевает:
• отсутствие необходимости парентерального назначения диуретиков, вазодилататоров и/или инотропных препаратов;
• неизменность базисной терапии на всем протяжении периода наблюдения;
• отсутствие выраженных лабораторных сдвигов, отражающих функцию почек, печени, водно-электролитного баланса;
• отсутствие побочных явлений со стороны лекарственных препаратов, входящих в состав базисной терапии;
• ремиссию сопутствующих заболеваний.
Начало терапии обычно должно соответствовать максимальному клиническому эффекту от проводимого стандартного лечения. Подразумевают, что при этом риск развития побочных эффектов β-адреноблокаторов уменьшен. В тяжёлых случаях возможно в течение некоторого времени наблюдать больного в амбулаторных условиях для оценки стабильности состояния пациента. После чего можно осуществить повторную госпитализацию для начала лечения β-адреноблокаторами. Вряд ли это необходимо для больных, у которых функциональный класс ХСН в результате проведённой терапии снижен до I-II. Побочные эффекты в этих случаях наблюдают не чаще, чем в начале лечения артериальной гипертензии β-адреноблокаторами.Обычно используют следующие схемы назначения: в первый день5 мг для метопролола и 3,125 мг для карведилола. Во второй день больные получают удвоенную дозу. Каждые 1-2 нед дозу увеличивают в два раза. Для достижения положительных гемодинамических и клинических эффектов β-адреноблокаторов, которые рассчитывает получить клиницист, суточная доза должна составлять 100-200 мг для метопролола и 50 мг для карведилола. Конечно, после первичной оценки толерантности к препаратам период титрования продолжают в амбулаторных условиях. Срок титрования строго не определён, но может быть растянут на месяцы (в исследовании CIBIS-II постепенное повышение дозы бисопролола с 1,25 до 10 мг производили в течение6 мес).
 2015-10-13
2015-10-13 534
534