 Мен и нго кокковая инфекция
Мен и нго кокковая инфекция
Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и характеризующееся разнообразием клинических форм (ме-нингококковый назофарилгит, женингококкцезния, ме-нингококковый менингит).
Возбудитель заболевания — менингококк. Его особенностью является малая устойчивость во внешней среде (вне организма человека сохраняется в течение ВО минут) и способность продуцировать сильный эндотоксин.
Механизм передачи — воздушно-капельный (в связи с малой устойчивостью заражение происходит при близком и длительном общении). Возможно внутриутробное заражение.
Инкубационный период короткий и колеблется от 2 до 10 дней.
Клиническая картина заболевания зависит от формы менингококковой инфекции.
Типичные клинические признаки:
• менннгококковый иазофарингит:
- катаральные явления: першение в горле, кашель, насморк, гиперемия зева;
К. Зак. 42
Педиатрия для фельдшера
Инфекционные болезни у детей
 | |||||||
 | |||||||
 | |||||||
 |
|
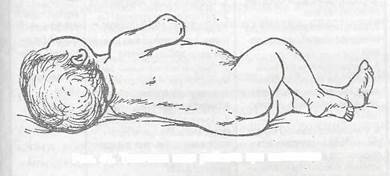
| - типичная поза (лежат на боку, запрокинув голову и поджав ногя к животу) (рис. 41). |
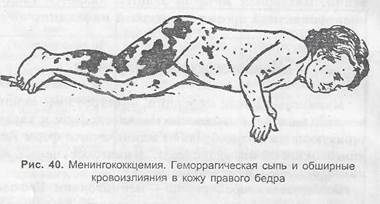
• менингококкцемия:
- острое начало с появлением выраженных и на
растающих симптомов интоксикации (70% родителей
точно указывают час начала заболевания);
- геморрагическая, звездчатая сыпь с некрозом в
центре, максимально локализующаяся на ягодицах, ди-
стальных отделах рук и ног (рис. 40);
— развитие симптомов острой надпочечниковой
недостаточности (при кровоизлиянии в надпочечники);
• менингококковый гнойный менингит:
—повышение температуры до 39-40°С;
—сильная головная боль;
—гиперестезии;
—многократная рвота, не приносящая облегчения;
—судороги (наиболее часто у детей раннего воз
раста);
—ригидность затылочных мышц;
—выбухание, напряжение большого родничка у
грудных детей;
—положительные менингеальные симптомы Кер-
нига, Брудзинского (на первом году жизни эти симп
томы часто отсутствуют);
Рис. 41. Типичная поза ребенка при менингите
Основным методом специфической диагностики, имеющим наибольшее практическое значение, является бактериологическое исследование слизи из носоглотки, ликвора {материал необходимо доставлять в лабораторию при температуре ЗТС).
При наличии гнойного менингита показана спинномозговая пункция (ликвор вытекает под давлением, мутный, содержит повышенное количество белка, имеет нейтрофилъный цитоз).
При лечении менингококковой инфекции обязательно назначаются антибиотики в больших дозах (препаратами выбора являются пенициллин, левами-цетин). Применение высоких доз диктуется необходимостью их проникновения через гематоэнцефали-ческий барьер.
Одновременно проводится детоксикациопная (на фоне дегидратации), симптоматическая терапия, при назофарингите — местное лечение.
После перенесенного заболевания остается прочный иммунитет, повторные случаи менингококковой инфекции встречаются редко.
Педиатрия для фельдшера
Инфекционные болезни у детей
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
 | ||||||||||||||||
| Комплекс профилактических мероприятий заключается, прежде всего, в выявлении бактерионосителей, больных менингококкояой инфекцией и проведен:;:-! полного объема мероприятий с больными и контактными. Наряду с этим, важное значение имеет частое гроветризапие помещений, предотвращение скученности людей, ежедневная влажная уборка, соблюдение «дисциплины кашля», санация ЛОР-оргаков, повышение неспецифического иммунитета детей. Методом специфической профилактики является введение ме-нингококковой вакцины по эпидпоказаниям. |
Мероприятия с больным
1.  Госпитализация больно
Госпитализация больно
го обязательна
2. Больной изолируется до
клинического выздоровла-
ния
3. Организуют масочный
режим при уходе за боль
ным, ежедневное провет
ривание, влажную уборку
палаты
4. Реконвапесценты менин-
гококгавой инфзкции до-
пуска.ются в детские учре
ждения после отрицатель
ного результата баксбспе-
дозания
Мероприятия с контактными
1. 
 Выявить всех контактных
Выявить всех контактных
2. Установить карантин на
10 дней (карантин можно
снять npii отсутствии новых
случаевззболевания)
3. Ввести нормальный им
муноглобулин внутримы
шечно не позднее 7 дня с
момента контакта
4. Взять мазок из носоглот
ки на менингококк и про
вести меролриятия в зави
симости от полученных
результатов:
отрицательный - допустить в коллектив; «здоровое носительствО!) - изоляция +"лечение сульфаниламидами 3 дня + санация ЛОР-органоа
5. Установить наблюдение
за контактными (термомет
рия, осмотр носоглотки,
кожных покровов, учет
симптомов
Специфическая профилактика
Проводится меииг-токок-коаой вакциной (подкожно) только по
эпидпоказаниям
Коклюш
Коклюш — острое инфекционное заболевание, характеризующееся затяжным течением, ведущим клиническим симптомом которого является спазматический кашель.
Заболевание вызывается палочкой Бордй-Жангу. Она неустойчива во внешней среде, не летуча. Образует экзотоксин, который раздражает рецепторы дыхательных путей, что обусловливает приступообразный кашель и приводит к возникновению доминантного очага возбуждения в дыхательном центре ЦНС. При этом любые раздражители, не имеющие прямого отношения к кашлевому рефлексу {.шум, болевые ощущения, осмотр зева), могут привести к возникновению приступа кашля.
Механизм передачи инфекции воздушно-капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
В течении болезни различают инкубационный, катаральный период-, период спазматического кашля и разрешения болезни/Инкубационный период составляет 3—15 дней. Особенностью коклюша является постепенное нарастание клинических симптомов, достигающих наибольшей выраженности спустя 2-3 недели после появления первых признаков заболевания.
Типичные клинические признаки коклюша:
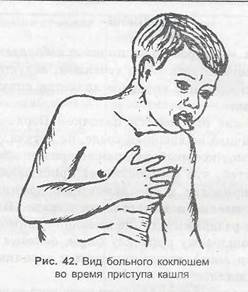
я упорный прогрессирующий кашель, постепенно переходящий в приступы спазматического кашля е репризами, которые усиливаются ночью и закапчиваются выделением небольшого количества вязкой прозрачной мокроты, иногда рвотой (чем легче протекает коклюш, тем реже бывает рвота) {рис. 42);
|
Педиатрия для фельдшера
Инфекционные болезни у детей

 После перенесенного коклюша длительное время может сохраняться кашлевая доминанта, в результате чего приступы кашля могут возвращаться в течение нескольких месяцев, особенно если ребенок простудится или при физической нагрузке.
После перенесенного коклюша длительное время может сохраняться кашлевая доминанта, в результате чего приступы кашля могут возвращаться в течение нескольких месяцев, особенно если ребенок простудится или при физической нагрузке.
Характерна картина периферической крови больного (выраженный лейкоцитоз сочетается с лимфо-цитозом при нормальной или замедленной СОЭ. Для выявления возбудителя заболевания используется бактериологический метод ■— исследование на коклюш методом «кашлеаых плаетиноку).
Комплексное лечение коклюша предусматривает введение противококлюгдного иммуноглобулина в качестве специфического лечения, назначение антибиотиков (предпочтение следует отдавать эритромици-








 Примечание:
Примечание:
— спазматический кашель— это серия кашлевых
толчков, быстро следующих друг за другом на одном
выдохе;
- реприз — резкий судорожный вдох после спазма
тического кашля, сопровождающийся свистящим про
тяжным звуком. У грудных детей реприз часто заме
няется апноэ = остановкой дыхания.
• одутловатость лица, кровоизлияния в склеры;
• язвочка па уздечке языка (вследствие ее трав
мирования о края зубов, так как во время приступа
кашля язык до предела высовывается наружу, кончик
его загибается кверху);
• удовлетворительное состояние ребенка в меж-
приступный период.
Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховыми грыжами.
Мероприятия с боль-"
1.  Госпитализация не
Госпитализация не
обязательна
2. Изоляция больного
30 дней от начала
заболевания
3. Организуют масоч
ный режим при уходе
за больным, регуляр
ное проветривание,
влажную уборку по
мещения
Мероприятия с контактными
1. Выявить всех кон
тактных
2. Установить каран
тин на 14 дней (каран
тин предусматривает
ся только для детей
до 7 пет)
3. «Контактным» де
тям первого года жиз
ни, ослабленным де
тям ввести внутри-
мышечно противокок-
люшный иммуногло
булин
4. Установить наблю
дение за контактными
(выявить группу каш
ляющих)
5. Обследовать каш
ляющих детей мето
дом "кашлевых пла
стинок"
Специфическая про
филактика_____
1. Вакцинация прово
дится терехкратно с
интервалом 30 дней
АКДС-вакциной
Vi 3 мес, \!г 4 мес Уз 5 мес
2. Ревакцинация
R 18 мес.
Помнить!
АКДС-вакцину вводить только внутримышечно
 232 Педиатрия для фельдшера
232 Педиатрия для фельдшера
 пу, рулиду), широкое использование кислорода. Прово-, дитоя симптоматическое лечение.
пу, рулиду), широкое использование кислорода. Прово-, дитоя симптоматическое лечение.
После перенесенного коклюша остается стойкий иммунитет, сохраняющийся в течепие всей жизни.
Профилактика коклюша направлена на три звена эпидемической цепи и включает необходимость выполнения полного объема мероприятий с больными и контактными- (в случае контакта с больным коклюшем разобщению подлежат дети до 7 лет), частое проветривание помещений, предупреждение скученности людей, обучение детей «дисциплине кашля*, повышение неепецифического иммунитета.
Специфическая профилактика коклюша проводится комплексным препаратом АКДС-вакцикоЙ. Развернувшаяся в последние годы в нашей стране полемика о вреде вакцинации АКДС-вакциной отрицательно отразилась на прививочной работе. Резко возросло число отказов родителей от ее проведения. Опасения родителей, связанные с угрозой вредного воздействия мертиолята, содержащегося в вакцине, не обоснованы. Качество АКДС-вакцины в последние годы значительно возросло и по евой!й свойствам она не уступает вакцинам, выпускаемым в других странах. Есть все основания полагать, что планомерное проведение активной иммунизации позволит увеличить охват детей прививками и снизит распространение коклюша.
Ветряная оспа
Ветряная оспа — высококонтагиозное инфекционное заболевание, характеризующееся появлением на коже и слизистых оболочках сыпи в виде пузырьков с прозрачным содержимым.
Возбудитель заболевания — вирус ветряной оспы, который близок к вирусу герпеса и неотличим от
Инфекционные болезни у детей

 возбудителя опоясывающего герпеса. Вирус ветряной оспы не устойчив в окружающей среде, обладает выраженной летучестью (способен распространяться с током воздуха на значительные расстояния: в соседние комнаты, через коридоры и лестничные площадки в другие квартиры, по вентиляционной системе с нижнего этажа на верхний).
возбудителя опоясывающего герпеса. Вирус ветряной оспы не устойчив в окружающей среде, обладает выраженной летучестью (способен распространяться с током воздуха на значительные расстояния: в соседние комнаты, через коридоры и лестничные площадки в другие квартиры, по вентиляционной системе с нижнего этажа на верхний).
Ветряная оспа относится к числу наиболее распространенных заболеваний в детском возрасте. Практически все население переболевает ею в возрасте до 10-14 лет. Источником заболевания могут быть больные ветряной оспой и опоясывающим герпесом. Принято считать, что ветряная оспа — это проявление первичной инфекции.в восприимчивом к вирусу организме, тогда как опоясывающий герпес представляет собой реактивацию патогенной инфекции в иммунном организме.
Механизм передачи инфекции — воздушно-капельный.
При возникновении ветряной оспы в последние дни беременности возможна врожденная ветряная оспа {все случаи болезни, возникающие до 11 дней, следует считать врожденной ветряной оспой).
Инкубационный период продолжается от 11 до 21 дня. В типичных случаях болезнь протекает легко.
Типичные клинические признаки ветряной оспы:
* везикулярная сыпь:
-появляется «толчками», сопровождающимися повышениями температуры;
- зудящая;
- локализуется па волосистой части головы, лице,
туловище, конечностях, слизистых оболочках (отсутству
ет на ладонях и подошвах);
- в своем развитии проходит несколько стадий
(пятно — папула — корочка);
 |
Педиатрия для фельдшера
 " ложный полиморфизм сыпи (на коже одновременно имеются элементы сыпи на разных стадиях своего развития).
" ложный полиморфизм сыпи (на коже одновременно имеются элементы сыпи на разных стадиях своего развития).
Развитие осложнений связано со вторичным инфицированием элементов сыпи (пиодермии, абсцессы, стоматиты, импетиго, конъюнктивиты, буллезная стрептодермия, рожа и др.).
Обычно эти осложнения встречаются у ослабленных детей при нарушении гигиенического содержания кожи и слизистых оболочек.
Для специфической диагностики можно использовать выделение вируса (из ветря,ночных пузырьков) и серологические методы исследования. Диагностическое значение этих методов в практической деятельности невелико.
Лечение заболевания в основном симптоматическое и местное (пузырьки смазывают 1% спиртовым раствором бриллиантового зеленого или 1—2% раствором перманганата калия для лучшего подсыхания пузырьков и предупреждения их инфицирования).
В настоящее время доказано, что наилучший эффект удается получить при назначении противовирусных препаратов (ацикловир, виролекс, арабинозид и др.).
После перенесенной ветряной оспы остается прочный иммунитет на долгие годы. Возможно вторичное инфицирование, которое протекает в виде опоясывающего герпеса.
Специфическая профилактика ветряной оспы в нашей стране не проводится. Неспецифическая - заключается в проведении комплекса мероприятий с больными и контактными. В случае госпитализации больного, его необходимо обязательно изолировать в мельцеровский бокс в связи с высокой летучестью возбудителя. Следует оберегать детей от контакта с больными простым и опоясывающим герпесом. К мерам
Инфекционные болезни у детей
| Специфиче- | ||
| Мероприятия с больным | Мероприятия с контактными | ская профилактика |
| 1. Госпитализация не обя- | 1. Выявить всех контактных | Нет |
| зательна | 2. Установить карантин на | |
| 2. Изоляция больного до | все детское учреждение | |
| 5 дня после последнего | на 21 день (карантин сни- | |
| высыпания | мается, если нет новых | |
| 3. Организуют масочный | случаев заболевания вет- | |
| режим при уходе за боль- | ряной оспой) | |
| ным, регулярное проветри- | 3. Установить наблюдение | |
| вание, влажную уборку | за контактными (термомет- | |
| помещения | рия, осмотр волосистой | |
| части головы, кожных по- | ||
| кровов и слизистых оболо- | ||
| чек) | ||
| 4. «Контактным» ослаб- | ||
| ленным детям ввести | ||
| внутримышечно иммуног- | ||
| лобулин |
профилактики ветряной оспы, как и любой воздушно-капельной инфекции, следует относить и частое проветривание помещений, проведение ежедневной влажной уборки, предотвращение скученности, обучение детей «.дисциплине кашля». С целью повышения неспецифического иммунитета ребенка, необходимо следить за соблюдением режима, проводить закаливание, курсы витаминотерапии, осуществлять рациональное питание.
Корь
Корь — острое высококонтагиозное инфекционное заболевание, вызываемое вирусом и характеризующееся цикличностью течения.
Вирус кори не устойчив во внешней среде, обладает значительной летучестью (способен распространяться с током воздуха на значительные расстояния: в
|
| Инфекционные болезни, у детей |
236 Педиатрия для фельдшера
 соседние комнаты, через коридоры и лестничные площадки в другие квартиры, по вентиляционной системе с нижнего этажа на верхний).
соседние комнаты, через коридоры и лестничные площадки в другие квартиры, по вентиляционной системе с нижнего этажа на верхний).
Механизм передачи инфекции воздушно-капельный.
Восприимчивость к кори чрезвычайно высока.
Инкубационный период кори продолжается от 7 до 17 дней, при введении иммуноглобулина может увеличиваться до 21 дня.
В клинической картине выделяют три периода: катаральный (3-4 дня), период высыпания (3-4 дня) и период пигментации (4-5 дней).
Типичные клинические признаки кори:
" выраженные катаральные явления (частый, сухой, иногда «лающий» кашель, обильные выделения из носа, гиперемия и разрыхленность слизистых оболочек ротоглотки);
• конъюнктивит, сопровождающийся светобоязнью;
• пятна Вельского—Филатова—Коплика (появляют
ся за 1-2 дня до сыпи на слизистой оболочке щек на
против малых коренных зубов в виде мелких белова
тых точек, окруженных венчиком гиперемии, не сли
ваются, их нельзя снять тампоном или шпателем);
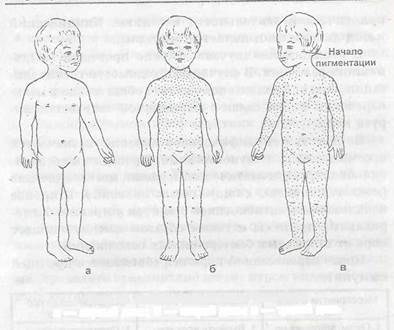
• пятнисто-папулезная сыпь:
- склонна к слиянию;
- появляется этапно в 3 дня (лицо — туловище —
конечности) (рис. 43);
- появление высыпаний сопровождается повыше
нием температуры, усилением интоксикации и ката
ральных явлений;
- переходит в пигментацию (пигментация проис
ходит этапно, в том же порядке, как появлялась сыпь,
к 7-9 дню от начала высыпания полностью исчезает).
Атипичной формой кори является митигированная корь, которой болеют привитые дети. Она имеет более
Рис. 43. Этаписють высыпания при кори: а — первый день; б — второй день; в — третий день
длительный инкубационный период, протекает легко, при нормальной ила небольшой температуре, с незначительно выраженными катаральными явлениями. Период высыпания укорочен, нарушена этапность их высыпания. Пятна Вельского—Филатова-Коплика часто отсутствуют.
Основной опасностью кори, которая сохраняется и в настоящее кпемя, является развитие анергии {вторичного иммунодефицита). Это приводит к возникновению осложнений: бронхит, пневмония, стоматит, энтериты, колиты, менингит, энцефалит и др.
Коревая анергия держится довольно длительно (3-4 недели н более).
Для специфической диагностики можно использовать вирусологические и серологические методы исследования. Диагностическое значение этих: методов в
Педиатрия для фельдшера
Инфекционные болезни у детей

 практической деятельности невелико. Клинический метод диагностики является ведущим.
практической деятельности невелико. Клинический метод диагностики является ведущим.
В большинстве случаев лечение проводится в домашних условиях. В случае необходимости госпитализации, больной должен помещаться обязательно в мель-церовский бокс в связи с выраженной летучестью вируса кори.
В качестве специфического лечения назначается противокоревой иммуноглобулин. Проводится дстокси-кационная, симптоматическая терапия, местное лечение (конъюнктивита, катаральных явлений). Широкое использование антибиотиков при кори устраняет бактериальные процессы и таким образом как бы очищает корь от вторичных бактериальных осложнений.
После перенесенной кори вырабатывается прочный иммунитет.
| Мероприятия с боль- | Мероприятия с кон- | Специфическая про- |
| ным | тактными | филактика |
| 1. Госпитализация не | 1. Выявить всех кон- | 1. Поливалентная |
| обязательна | тактных | вакцина «Тримовакс» |
| 2. Изоляция больного | 2. Установить каран- | (против кори, красну- |
| до 5 дня от начала | тин на все детское | хи, паротита) подкож- |
| высыпаний | учреждение на 21 | но |
| 3. Организуют масоч- | день (карантин сни- | V 12-15 мес. |
| ный режим при уходе | мается, если нет но- | 2. Ревакцинация |
| за больным, регуляр- | вых случаев заболе- | R 6 лет |
| ное проветривание, | вания корью) | |
| влажную уборку помещения | 3. Установить наблюдение за контактными | Примечание:при |
| (термометрия, осмотр | отсутствии поли ва- | |
| кожных покровов, | ле итной вакцины | |
| слизистых оболочек, | можно ввести живую | |
| учет симптомов ин- | коревую вакцину п/к | |
| токсикации) | V 12 мес, R 6 пет | |
| 4. «Контактным» ос- | ||
| лабленным детям | ||
| ввести внутримышеч- | ||
| но не позднее 3-5 дня | ||
| после контакта проти- | ||
| вокоревой иммуног- | ||
| лобулин |
Корь является заболеванием, в отношении которого в настоящее время имеются достаточно эффективные меры борьбы. Наиболее действенной в ограничении заболеваемости корью является активная иммунизация, которая проводится живой коревой вакциной или сочетанкой вакциной против кори, краснухи, паротита.
Важным звеном профилактики является как можно более раннее выявление больных корью и попавших с ними в контакт детей и проведени комплекса мероприятий с ними. К мерам неспецифической профилактики относится также регулярное проветривание помещений, проведение ежедневной влажной уборки, предотвращение скученности, обучение детей «дисциплине кашля». С целью повышения защитных сил организма необходимо следить за соблюдением режима, проводить закаливание детей, курсы витаминотерапии, осуществлять рациональное питание.
Краснуха — острое инфекционное заболевание, практически безвредное для детей, характеризующееся кореподобной сыпью.
Возбудитель заболевания вирус. Он нестоек во внешней среде, не обладает выраженной летучестью.
Механизмы передачи инфекции — воздушно-капельный, трансплацентарный.
Особую опасность краснуха представляет для беременных женщин, так как вирус краснухи имеет тропизм к эмбриональной ткани и обладает тератогенным действием (повреждающим действием на плод). Инфицирование плода может привести к его гибели или развитию тяжелых врожденных пороков развития. При врожденной краснухе наиболее часто развивается три-
 2015-10-14
2015-10-14 592
592








