Схема 14. Внутренняя и внешняя системы свертывания крови
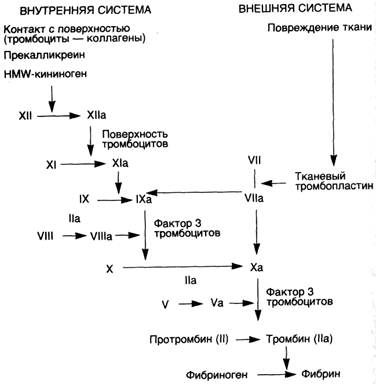
Процесс коагуляции совершается в виде каскада реакций с активацией проферментов (факторы свертывания). Этот каскад завершается образованием тромбина, который трансформирует растворимый фибриноген в нерастворимый белок фибрин. Каждый этап реакции совершается при участии фермента (активированного фактора коагуляции), субстрата (профермента) и системы кофакторов (акцелераторов). К кофакторным системам относятся фосфолипидные глобулы тромбоцитов, на поверхности которых совершаются все реакции, а также ионы Са2+.
Противосвертывающая система. Если бы не было специальных систем, противодействующих механизмам свертывания крови, тромбоз мог бы приобрести характер цепной реакции. Так, в условиях in vitro показано, что для превращения фибриногена в фибрин в 3 л крови достаточно тромбина из 1 мл свернувшейся сыворотки. Ингибирование свертывания крови происходит с участием нескольких механизмов: снижения концентрации свертывающих факторов благодаря притоку свежей крови, прекращения поступления свертывающих факторов к месту тромбоза за счет закупорки сосуда, а также за счет увеличения в крови концентрации факторов противосвертывающей системы — ингибиторов протеаз. Антитромбин III в присутствии гепарина является основным ингибитором тромбина, хотя он также инактивирует факторы ХИа, Х1а, Ха и 1Ха. Протеин С, витамин К-зависимый плазменный белок, активируемый тромбомодулином эндотелия сосудов, оказывает ингибирующее дествие на факторы Va и Vila. Врожденная недостаточность антитромбина III и протеина С приводит к развитию предрасположенности к тромбозам. Известны также и другие ингибиторы свертывающих факторов — инактиватор С1 компонента комплемента, а2-макро-глобулин, а1-антитрипсин, а2-ингибитор плазмина и кофактор II гепарина.
Фибринолитическая система. Обеспечивает лизис уже сформировавшихся тромбов. Основной представитель этой системы — плазмин. В крови он находится в неактивной форме, называемой плазминогеном, и для его активации необходимо наличие активированного фактора XII свертывающей системы или активаторов плазминогена (плазменного и тканевого).
Рудольф Вирхов первый выделил триаду причин тромбообразования, которая признается патологами всего мира, и в настоящее время эта триада представлена нарушением целости сосудистой стенки (эндотелия), изменениями тока крови и повышением коагуляционных свойств крови. Первые две причины могут быть отнесены к местным причинам тромбоза, последняя — к общим.
Нарушение целости эндотелия и сосудистой стенки как основной фактор в генезе тромбоза имеет особое значение при артериальных и сердечных тромбозах. Может встречаться в области атеросклеротических бляшек при атеросклерозе, гипертонической болезни и сахарном диабете; в случае воспаления сосудистой стенки при тромбоваскулитах различной природы (системных, инфекционных); на створках и заслонках клапанов при эндокардитах. Повреждения эндотелия могут вызываться самыми разными воздействиями — радиацией, токсичными продуктами экзогенного (компоненты табачного дыма) и эндогенного (холестерин, иммунные комплексы, токсины микроорганизмов) происхождения.
Нарушения тока крови в виде турбулентных потоков, завихрений имеют значение в развитии артериальных (в области атеросклеротических бляшек, аневризм сосудов) и сердечных (припороках сердца, фибрилляции предсердий, постинфарктной аневризмы) тромбов. При формировании турбулентных потоков может происходить повреждение эндотелия. Перемешивание слоев кровяного потока приводит тромбоциты, находящиеся в норме в его центре, в контакт с поврежденной сосудистой стенкой, а также способствует концентрации тромбогенных факторов и нарушению их выведения печенью. Венозные тромбы чаще развиваются на фоне стаза и замедления кровотока, что также может быть вызвано вторичными повреждениями эндотелия. Тромбоз на почве стазов развивается у больных с повышенной вязкостью крови при полицитемии, криоглобулинемии, макроглобулинемии, миеломной болезни, серповидно-клеточной анемии. Стаз венозной крови в гигантских кавернозных гемангиомах также может приводить к развитию тромбоза (синдром Казабаха — Меррита).
Гиперкоагуляция как общий фактор, способствующий тромбозу, наблюдается при многих заболеваниях — генетическом дефиците антитромбина III и протеина С, нефротическом синдроме (приобретенный дефицит антитромбина III и повышение концентрации коагулянтов), при тяжелых травмах, ожогах, онкологических заболеваниях (гиперкоагуляции, гиперфибриногенемия), в поздних стадиях беременности и послеродовом периоде. Во всех перечисленных ситуациях причины гиперкоагуляции различны. В целом они затрагивают активацию прокоагулянтов (фибриногена, протромбина, факторов VIIa, VIIIa и Ха или увеличение количества тромбоцитов), или уменьшением активности противосвертывающей и фибринолитических систем.
Морфогенез тромба. Складывается из четырех стадий:
▲ агглютинация тромбоцитов (эта стадия включает адгезию, секрецию и агглютинацию тромбоцитов вплоть до формирования первичной гемостатической бляшки);
▲ коагуляция фибриногена и образование фибрина (образование вторичной гемостатической бляшки, завершение каскадных реакций свертывающей системы);
▲ агглютинация форменных элементов крови;
▲ преципитация белков.
Исходы тромбоза. Могут быть благоприятными и неблагоприятными. Благоприятные исходы тромбоза связаны с полным лизисом мелких тромботических масс под действием ферментов лейкоцитов, входящих в состав тромба, или ферментативных лекарственных препаратов (стрептокиназа и др.). Крупные же тромбы обычно замещаются соединительной тканью (организация), прорастают эндотелиальными трубками (канализация), а затем по этим трубкам восстанавливается кровоток (васкуляризация). Возможно также обызвествление тромбов и формирование на их основе камней (флеболитов).
Наибольшее значение имеют неблагоприятные исходы тромбоза — гнойное расплавление тромба и тромбоэмболия.
 2014-02-03
2014-02-03 2972
2972








