Обследование систем жизнеобеспечения, адекватная подготовка в предоперационном периоде, совершенная оперативная техника, щадящее ана-томичное отношение к тканям в период самой операции и ранняя активизация ботьнот в послеоперационном периоде позволяют снизить вероятность развития послеоперационных осложнении.
■
ГЛАВА X ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ
Осложнения со стороны системы дыхания. Включаюг ocipyio дыхательную недостаточность, трахеит, бронхи г, пневмонию, плеврит, втелек-газ, абсцесс ле] кого.
Пневмония - самое частое осложнение послеоперационное периоде. Частота послеоперационных пневмоний не зависит от вида анестезин. Однако длительное lb операции и наркоза, погрешности при ею проведении увеличивают возможность развития послеоперационной пневмонии Наиболее часто пневмония развивается на 2-6-е сутки после операции. В основе патогенеза послеоперационных пневмоний лежат нарушения дренажной функции бронхиального дерева, обусловливающие попадание в него инфицированных инородных частиц и задержку выведения секрета, нарушения вентиляции легких и легочного кровообращения, эндо- и экзогенная инфекция. Неэффективное дыхание может быть в связи с болью, так как при болях объем вдоха уменьшается, а кашель затруднен. Легочная вентиляция становится аритмичной (задержки сменяются учащением дыхания). При длительном и значительном болевом раздражении дыхание становится частым и поверхностным. Насыщение крови кислородом снижается, развиваются респираторный ацидоз и гипоксемия. Посленаркозное угнетение дыхания связано с тем, что анестетики и некоторые препараты, используемые для премедикацин (атропип+ морфии), вызывают угнетение легочной вентиляции, продолжающееся 4-5 ч.
Второй причиной неэффективного дыхания может быть асфиксия - затрудненное поступление воздуха и кислорода через верхние дыхательные пути. Асфиксия - патологическое состояние, которое обусловливает остро пли подостро протекающую гипоксию и шперкапнию и проявляется тяжелым расстройс1вом деятельности нервной системы, дыхания и кровообращения.
(телектаз - состояние легкого или его части, при ко юром альвеолы не содержат или почти не содержат воздуха, поэтому представляются спавшимися. Ателектаз может быть функциональным -- пшовентиляционный. Это ателектаз нижних или прилежащих к позвоночнику отделов легких вследствие их недостаточной вентиляции у ослабленных лежачих больных.
Рефлекторный ателектаз - тотальный или обширный, развивающийся в результате бронхоспазма или хирургического вмешательства па легких или при раздражении слизистой оболочки дыхательных путей В ателекта-зированных участках легких прекращается дыхание. Это ведет к кислородному голоданию и, если присоединяется инфекция, развивается пневмония.
ГЛАВАХ. ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ
Дня профилактики возможных осложнении со стороны органов дыхания надо предупредить переохлаждение больного как накануне операции, так и в операционной. Необходимы адекватное обезболивание, активная тактика ведения в послеоперационном периоде, тщательный уход, дыхательная гимнастики, лечебная физкультура, массаж, аэрозольные ингаляции. Проводят антибактериальную терапию, назначают отхаркивающие средства, оксш енотераппю При выраженной дыхательной недостаточности применяют ПВЛ.
Ослоуснсиил со стороны сердечно-сосудистой системы. Включают острую сердечную недостаточность, тромбозы, эмболии, инфаркты и развиваются в результате первичной сердечной недостаточности или являются вторичными в случаях шока и анемии.
Кровопотеря - отправная точка для развития нарушения кровообращения. Она всегда отмечается на фоне нервно-болевой импульсации и других факторов механического повреждения тканей во время операции и может сопровождаться развитием постгеморрагического послеоперационною шока
Основными патофизиологическими последствиями кровопотери являются: снижение ОЦК, нарушение производительности сердца и изменение тонуса периферических сосудов
Профилактика и лечение послеоперационного шока связаны с устранением причинного фактора (остановка кровотечения при кровопотере, адекватное обезболивание, интенсивная инфузионная терапия). Одновременно вводят сердечно-сосудистые средства {строфантин, допамии, норадрсна-пин, тзатон), переливают кровь и кровезаменители (полиглюкин, жела-тииоль гсмодсз). Обязательны покой, согревание тела, оксигенотерапия
При острой сердечной недостаточности применяются сердечные гликозиды {строфантин, корглюкои, дигоксин, целапид), средства, тонизирующие периферический кровоток {кофеин, ъфсдрин, дона мин), коронаро-лптические препараты {нитроглицерин, нитрон? и др.) и диуретики (ля- зикс, триампур и др.).
Послеоперационные тромбозы. Наиболее часто развиваются в венах нижних конечностей и таза. Появлению тромбозов способствуют замедление кровотока, повышение свертывания крови и изменения стенок сосудов. Они могут проявляться тромбофлебитом, флеботромбозом, клиническая картина, профилактика и лечение которых бутуг более подробно изложены в гл XIV Эти осложнения послеоперационною периода могут вести к развитию тромбоэмболии легочной артерии (ТЭЛА), которая возникает вследствие отрыва, переноса тромба или части его из периферических вен в легочную артерию. При массивной закупорке магистральных ее ветвей весь-
ГЛАВА X. ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ
ма часто наступает смерть в течение 10-15 мин в связи с внезапно возникающей острой дыхательной недостаточностью
При мелкоочаговой ТЭЛА происходит закупорка мелких ветвей, развиваются послеоперационные пневмонии.
Для лечения ТЭЛА применяют гепарин в больших дозах (30 000-50 000 ЕД), селективно в легочную артерию производится катетеризация легочного ствола с введением в него до 700 000-1 000 000 ЕД стрептокина-зы (стрептазы), возможно и механическое разрушение крупного эмбола. Перспективны новые громболитикп с большим сродством к фибрину — активатор фпбрпнолпза тканевого типа, ацильные производные стрептокина-зы. Они при обычном внутривенном введении сами фиксируются на тромбах и лпзируют их, не оказывая существенного влияния на свертывание крови и не создавая угрозы кровоточивости, что важно при лечении больных, перенесших хирургическое вмешательство. Внутривенно вводят стрептазу (50 000-1 000 000 ЕД), авелизин (250 000-1 500 000 ЕД в сутки). В показанных случаях возможна экстренная операция - омболэктомия из легочной артерии.
Осложнения со стороны пищеварительной системы. Чаще отмечаются после операций на органах брюшной полости. Оперативные вмешательства все!да в тон или иной степени отражаются на функции желудочно-кишечного тракта.
Нарушения моторной и секреторной функции органов пищеварительной системы могут проявляться отрыжкой, икотой, рвотой, метеоризмом, поносом и другими расстройствами.
Неукротимая рвота быстро приводит к обезвоживанию организма, интоксикации и ацидозу. Нередко она бывает проявлением разлитою перитонита или кпшечпой непроходимости.
Послеоперационные перитониты могут быгь после любой операции в брюшной полости. Однако чаще всего они развиваются вследствие расхождения швов, наложенных на желудок пли кишечник.
Нарушение проходимости кишечника наблюдается преимущественно в первые дни после операции. Кишечная непроходимость бывает механического (воспалительный отек, инфильтрат пли апастомозпт, образование шпоры угла анастомоза пли заворот кишечника) и динамического происхождения (атония желудка, рефлекторный спазм кишечника). Парез кишечника ограничивает вентиляцию легких, может вызвать 1рубые нарушения функции печени, почек, нарушения метаболизма. Повышение внутри-брюшного давления можег приводить к нарушению портального транспеченочного кровотока, что проявляется развитием различной степени пече-
12-Злк\22Я5
ГЛАВА X ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ
ночной недостаточности; к нарушению фильтрационной функции почек, что проявляется различной степенью почечной недостаточности.
Патогенез послеоперационного пареза кишечника весьма сложен и полностью не изучен. Наиболее существенными в этнологии и патогенезе данного состояния считают следующие факторы: нарушение деятельности вегетативной нервной системы, иннервирующей кишечник; нарушение ацегилхолинового обмена с угнетением холннергических систем; раздражение мехаио- и хеморецеп горов кишечной стенки при ее перерастяжении; дефицит гормонов коры надпочечников; расстройства водно-электролитного и белкового обмена.
Для восстановления тонуса желудочной и кишечной стенок вводят зонд и налаживают периодическую или постоянную аспирацию содержимого желудка, промывают желудок через зонд, ставят очистительные, гипертонические клизмы. Внутривенно вводят 50 мл 10% раствора натрия хлорида, применяют стимуляторы перистальтики (прозерин. питуитрин, умдрстиО). При динамической кишечной непроходимости эффективны но-вокаиновые блокады, ганглиоблокирующие, холнномиметические препараты, перидуральная блокада на уровне поясничных сегментов с гормоно-u витаминотерапией, регуляцией водно-электролитного и белкового баланса. Следует постоянно помнить о возможности дефицита калия при парезах желудочно-кишечного тракта. Для ликвидации пареза кишечника рекомендуется злектростимуляция его прямоугольными импульсами тока, В клинической праюике используют также 10-20°о растворы сорбипюмй. Стимулирующее действие сорбитола обусловлено усилением секреции желчи и, кроме того, воздействием его на преганглпонарные образования, регулирующие сокращения ворсинок кишечника.
Осложнения со стороны органов мочеиспускания. Могут быть связаны с задержкой мочеиспускания (ишурия), уменьшением выделения мочи почками (олигурия, анурия), воспалением почечных лоханок (пиелит), мочевого пузыря (цистит), мочеиспускательного канала (уретрит). Сильная, затянувшаяся боль угнетает функцию почек, вследствие спазма почечных сосудов может развиться олигурия и даже анурия. Все анестетики угнетакл мочеобразовательную функцию ночек. Имеет значение исходное нарушение функции почек до операции: хроническая почечная недостаточность, нефрозоиефрпты, иефросклероз и гломерулонсфрнты Послеоперационные олигурия и анурия имеют нервно-рефлекторный характер или связаны с поражением паренхимы почек. Ишурия чаще отмечается после операции пл органах малого таза, мочевой пузырь переполнен, а помочиться больной не может, находясь в постели. Больным рекомендуется мочиться стоя или сидя, им прикладывают грелку на облаем
ГЛАВА X. ХИРУРГ! 1ЧЕСКАЯ ОПЕРАЦИЯ
мочевого пузыря. В случае необходимости производят катетеризацию мочевою пузыря, при тяжелых состояниях дренирование мочевою пузыря осуществляется через постоянный катетер» что обеспечивает возможность определять почасовой диурез, отражающий состояние периферической мпкроциркуляцин.
Осложнения со стороны операционных pan К ним относятся кровотечения из ран, гематомы, серомы, инфильтраты, нагноения ран, расхождение швов раны и эвентрация.
Кровотечение из операционной раны может возникнуть при соскальзывании лигатуры или при повреждении сосудистой сгепки из неперевя-занных мелких кровеносных сосудов в связи с изменениями свертывающей системы крови и колебаниями АД. При выраженном кровотечении проводится консервативная гемостатическая терапия: давящая повязка, пузырь со льдом, активация сосудисго-тромбоцитатного гемостаза (адроксон дициндн, аскорбиновая кислота, кальция хлорид, гипертонический раствор натрия хлорида п т.д.). При неэффективности консервативной терапии следует провести ревизию раны и перевязать или коагулировать кровоточащие сосуды. Небольшие гематомы операционной раны могут рассасываться при назначении тепловых и физиотерапевтических процедур. При нагноении гематомы производят снятие швов, вскрытие и дренирование Сравнительно часто в раннем послеоперационном периоде бываюi инфильтраты операционных ран, которые развиваются в связи с проникновением инфекции в ткани. Контаминация операционных ран при этом возникает воздушно-капельным пли контактным нулем, а также из латентных очагов инфекции -лимфо! ешю пли гемагогенпо. Инфильтрат либо рассасывается, либо нагнаивается, что в значительной степени зависит от тактики хирурга. Раннее назначение антибактериальных препаратов, стимуляция механизмов резистентности (неспецпфической, иммунной), физиотерапия позволяют в подавляющем большинстве случаев добиться положительною эффекта.
Поздние нагноения (8-15 и более дней) в области послеоперационного рубца развиваются чаще всего вследствие пмплантацпонной контаминации, связанной и инфицированием шовного материала У таких больных после вскрытия абсцессов весьма часто формируются лигатурные свищи, которые могут функционировать (с периодическим закрытием) неделями, месяцами и даже годами II только удаление инфицированных лигатур (внутритканевых швов) приводит к стойкому выздоровлению.
С целью профилактики раневой инфекции во время операции следует строго соблюдать правила асептики и антисептики, бережно обращаться с тканями, производить обработку рапы растворами ашпеешиков и антнбн-
ГЛАВА X ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ
о гиков. Если рана нагнаивается, ее широко раскрывают, дренируют и ведут с учетом всех принципов лечения гнойных ран.
V бо 1ьных с резко сниженными возможностями регенерации на 6-12-е сутки после операции иногда может быть расхождение швов, при лапаротомной рапе это нередко сопровождается эвентрацпей внутренних органов (выхождение органов брюшной полости через рану, чаще всего сальника или тонкой кишки). Расхождение швов передней брюшной стенки может быть связано с гематомой, дефектом швов апоневроза, выраженным кашлем и повышением внутрнбрюшного давления. При эвеытрации показана срочная операция: обработка выпавших органов, вправление их в брюшную полость, закрытие брюшной полости двухрядным швом (брюшина с апоневрозом и кожа с подкожной клетчаткой). При невозможности наложения подобных швов выпавшие органы прикрываются однорядным швом (кожа с подкожной клетчаткой) Если расхождение швов раны привело к вырождению внутренних органов вследствие спайкообразовання, в этих случаях возможно консервативное ведение, направленное на заживление раны вторичным натяжением. Но при этом всегда формируется послеоперационная грыжа.
В поздние сроки после операции осложнения операционных ран зависят от атрофии кожи либо развития кальцииоза или келоида в области рубца. Могут формироваться послеоперационные грыжи, спайки брюшной полости с возможным развитием спаечной кишечной непроходимости.
ГЛАВА XI ОБЕЗБОЛИВАНИЕ
1. ИСТОРИЯ ОБЕЗБОЛИВАНИЯ
Сведения о применении обезболивания при выполнении операций уходят в глубокую древность. Имеются письменные свидетельства о применении обезболивающих средств еще в XV в. до н.э. (папирус Эберса). Применялись настойки мандрагоры, белладонны, опия. Для достижения обезболивающего эффекта прибегали к механическому сдавлению нервных стволов, местному охлаждению льдом и снегом В целях выключения сознания пережимали сосуды шеи. Однако перечисленные методы не позволяли достичь надлежащего обезболивающего эффекта и были весьма опасны для жизни больного.
Обезболивание с научными обоснованиями стало применяться в середине XIX в. 30 мая 1842 г. Лонг впервые применил эфирный наркоз при удалении опухоли затылка. Однако об этом стало известно только в 1852 г. Первая публичная демонстрация эфирного наркоза была произведена 16 октября 1846 г. В этот день в Бостоне профессор Гарвардского университета Дж. Уоррен удалил опухоль в подчелюстной области больному под эфирным усыплением Наркотизировал больного дантист У. Мортон. Дата 16 октября считается днем рождения современной анестезиологии.
За 150 лет своего существования обезболивание проделало огромный путь от прикладных умений по обеспечению безболезненного проведения операций до науки, которая контролирует и регулирует жизненно важные функции организма в течении операционного и послеоперацношюю периодов.
2. ОБЩЕЕ ОБЕЗБОЛИВАНИЕ
Различают два вида анестезин: общую и местную. Опиши обезболиванием, пли наркозом, следует считать обратимое состояние торможения ЦПС, при котором отсутствует или уменьшается реакция на хравму и не-
ГЛАВАМ ОБЕЗБОЛИВАНИЕ
специфические раздражители. Как правило, наркоз достигается введением в организм фармакологических средств, Однако его можно достичь посредством \ шшоза (гипнонаркоз) пли воздействием на ЦНС электрического гока рлекгронаркоз).
В зависимости о г пути введения наркотического вещества выделяют ингаляционный наркоз, когда наркотическое вещество вводят через дыхательные пути, и неннгаляцпониыи, когда используют другие пути введения внутривенный, ректальный, внутримышечный и др.
По количеству применяемых анестетиков различают одно- и многокомпонентную общую анестезию. Многокомпонентную анестезию можно проводить одновременно несколькими наркотическими веществами (смешанная анестезия) или вводить их последовательно один за другим (комбинированная анестезия).
Компонентами наркоза являются:
• Собственно наркоз - выключение сознания.
• Аналыезия - устранение иейровегетативных и нейроэндокринных реакции на боль.
• Мпорелаксация-обездвижение и расслабление мускулатуры.
• Поддержание адекватного газообмена, что достигается, во-первых, обеспечением свободной проходимости дыхательных путей ус гранением западеиия языка, интубацией трахеи пли трахеостомией, во-вторых, искусственной или вспомогательной вентиляцией легких, в-третьпх, кпелородотерапией пли гипербарпческоп оксигенациеп (ГБО); в-четвертых, снижением потребности организма в кислороде посредством гипотермии и других методов.
• Поддержание адекватного кровообращения:
♦ восполнением дефицита ОЦК при помощи пнфузионнон терапии;
♦ предупреждением нарушения микроцпркулящш и вазоконстрик-цнн;
♦ поддержанием нормальной сократительной функции миокарда;
♦ управляемой гипотонией;
♦ жстракорпоральным кровообращением; • Регуляция обмена веществ.
♦ предупреждение кислородного юлодания;
♦ поддержание водно-электролитного и кислотно-щелочного баланса;
♦ обеспечение энергетических потребностей организма
♦ предупреждение нарушений терморегуляции.
В комбинированном наркозе различаю»:
• Вводный наркоз, при котором больной засыпает, минуя стадию возбуждения, и создаются условия для интубации трахеи.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
• Основной (поддерживающий) наркоз, при котором выполняется он -рация.
• Дополнительный наркоз, при котором применяются различные вещества (анальгетики) в целях уменьшения количества основного наркотика или усиления его какого-то эффекта.
• Базис-наркоз- вспомогательный элемент, на фоне которого применя
ются все другие вещества (ингаляционное введение закиси азота,
внутривенное введение барбитуратов или натрия оксибутирята).
Вид комбинированной общей анестезии, при которой необходимою обезболивания достигают применением комплекса нейроплегнческих, ан-тигистаминных и прочих ненаркотических препаратов с малыми дозами основного наркотика, называют потенцированным наркозам
2.1. ТЕОРИИ НАРКОЗА
Механизм наркоза интересовал исследователей с момента открытия эфирной анестезии, однако первые теории, основанные на изучении изменении в клетках мозга, появились в начале XX в.
Наиболее распространенные из них объясняют наркоз с точки зрения физических и химических свойств наркотического вещества. С развитием физиологии ЦНС и высшей нервной деятельности упор в поиске приемлемой гипотезы был сделан на изменениях физиологического состояния разных отделов головного мозга. Как выяснилось, механизмы клеточною наркоза и наркоза у высокоорганизованного организма принципиально различны.
Еще Г1.М. Сеченов считал, что в состоянии наркоза происходит целенаправленное торможение головного мозга, которое распространяется на более низкие отделы и спинной мозг. Н.Е. Введенский (1903) показал, что торможение развивается при условиях длительного воздействия сверхсильных раздражителей, а чрезмерными являются такие раздражители, которые превышают предел функциональной подвижности (лабильности) клетки. Наркотическое вещество резко снижает лабильность нейронов, и в них развивается наркотическое торможение.
B.C. Галкин (1953) разработал теорию, согласно которой действие наркотика на ЦНС выражается в последовательно наступающем торможении Коры, а затем подкорковых образований. По его мнению, на первом этапе происходит активное торможение в коре головного мозга, на втором - торможение коры с высвобождением подкорки с возможной положительной ее индукцией, что проявляется стадией возбуждения, на третьем - торможение и коры, и подкорки - фаза наркотического сна.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
П.К. Анохин связал механизм наркоза с ретикулярной формацией ствола головного мозга. Предложенная им гипотеза основана на неравной чувствительности разных отделов головного мозга к наркотическому веществу где наиболее чувствительной является ретикулярная формация. Ретикулярная формация связана со многими центрами коры мозга и надкорковы-ми структурами. Под действием наркотика уменьшается ее активизирующее влияние на кору и подкорковые структуры; наступает наркотический сон.
2.2. СТАДИИОДНОКОМПОНЕНТНОГОНАРКОЗА
В клиническом течении однокомпонентного наркоза (на примере эфира) различают четыре стадии.
/ стадия (анальгезии) наступает постепенно через 3-5 мин от начала наркоза. Сознание угасает вплоть до его выключения В этой стадии высшая нервная деятельность подвергается наибольшему испытанию, создается субъективное отношение больных к наркозу.
Все параметры выглядят как до начала наркоза: окраска кожных покровов нормальная, показатели гемодинамики и дыхания на исходном уровне. Рефлексы, как правило, повышены. На всякое раздражение больной реагирует резче, чем обычно. Все осложнения в этот период носят рефлекторный характер: бронхоспазм, ларингоспазм, рефлекторная остановка дыхания, сердца. По мере усыпления чувство боли прогрессивно угнетается и наступает полная анальгезия. Это стадия рауш-наркоза (оглушения), который применяется как самостоятельное анестезиологическое пособие при краткосрочных вмешательствах (вправление вывихов, вскрытие абсцесса, жстракция зуба).
// стадия (возбуждения) наступает с момента утраты сознания, для эфира обычно через 6-8 мин Для этой стадии характерно выраженное двигательное возбуждение, дыхание учащено, отмечаются тахикардия, повышение АД, гиперемия кожных покровов. Зрачки расширены, не реагируют на свет. Можег быть рвота. Всякое раздражение (операция) в лог период нежелательно, так как вызывает неконтролируемые действия со стороны больною.
III стадия (хирургическая) позволяет выполнять хирургические вмешательства и является задачей общего обезболивания. Классическим является разделение хирургической стадии наркоза на четыре уровня (Гведел, 1937). Все подуровни III стадии наркоза в чистом виде своеобразны и отличаются одна от другой по состоянию дыхания, сердечно-сосудистой деятельности степени релаксации скелетной мускулатуры и рефлексам.
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
Со времен H.II. Пирогова уровни хирургической стадии наркоза наиболее удобно определять но глазным рефлексам. К ним относятся непроизвольная подвижность глазных яблок, роговичный рефлекс, реакция зрачка на свет. Эгп рефлексы связаны с глазодвигательным центром продолговатого мозга, расположенным вблизи центров дыхания и кровообращения, поэтому с их помощью можно косвенно судить о степени угнетения дыхания и сердечной деятельности.
1-й уровень наркоза называется уровнем движения глазных яблок (к концу этого уровня непроизвольное движение глазных яблок прекращается и они занимают центральное положение); 2-й - уровень роговичного рефлекса (окончание этого уровня отмечается по пропаданию роговичного рефлекса); 3-й - уровень расширения зрачка; и, наконец, 4-й - паралич глазных рефлексов, при котором наблюдается также полное угнетение ди-афрагмального дыхания. При углублении наркоза наступают паралич дыхательного и сосудодвигательного центра и смерть.
IV стадия - пробуждение. Выход из эфирного наркоза происходит в обратном порядке введения в наркоз. Однако процесс пробуждения более длительный.
2.3. ПОДГОТОВКА БОЛЬНОГО К НАРКОЗУ
Подготовке больных к наркозу следует уделять особое внимание Она начинается с личного контакта врача-анесгезиолога с больным. Предварительно анестезиологу необходимо ознакомиться с историей болезни и уточнить показания к операции, а все интересующие его вопросы он должен выяснить сам лично
При плановых операциях анестезиолог начинает осмотр и знакомство с больным за несколько дней до операции. В случаях экстренных вмешательств осмотр проводится непосредственно перед операцией.
Анестезиолог обязан знать род занятий пациента, не связана ли его "фудовая деятельность с вредным производством (атомная энергия, химическая промышленноегь и др.). Большое значение имеет анамнез жизни больного: перенесенные заболевания (сахарный дпабег, ИБС и перенесенные инфаркты миокарда, гипертоническая болезнь), регулярно принимаемые лекарства (глюкокортикоидные юрмоны, инсулин, гипотензивные средства). Особо следует выяснить переносимость лекарственных препаратов (аллергический анамнез).
Врач, проводящий анестезию, должен быть хорошо осведомлен о состоянии сердечно-сосудистой системы, легких, печени. В число обязатель-
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
пых метопов обследования больного до операции входят: общин анаши крови и мочи, биохимический анализ крови, свертывание крови (коагуло-ц\шма). В обязательном порядке должны быть определены группа крови и Rh-прннадлежносгь. Производят также электрокардиографию. Применение ингаляционного наркоза заставляет уделять особое внимание исследованию функционального состояния дыхательной системы производят спирографию, определяю! пробы Штанге и Сообразе: время, на когорое больной может задержать дыхание на вдохе и выдохе. В предоперационном периоде при плановых операциях следует по возможности провести коррекцию имеющихся нарушении гомеостаза. В экстренных случаях подготовка проводится в ограниченном объеме
После оценки состояния больного анестезиолог устанавливает степень операционного риска и выбирает метод обезболивания Огепень операционного риска отражает прогноз течения наркозного и ближайшего постнаркозного периодов. Наиболее известна оценка степени риска, предложенная Н.Н Малиновским (1973). В ее основу положен балльный принцип оценки объема предполагаемого вмешательства, хирургической патологии, сопутствующих заболевании и возраста. В соответствии с количеством баллов различают малые степени риска (I-I1), риск умеренной (III) степени и большой риск (IV-V степени).
Человек, которому предстоит операция, естественно, обеспокоен, поэтому необходимы участливое отношение к нему, разъяснение необходимости операции Такая беседа может быгь эффективнее, чем действие успокоительных средств. Однако не все анестезиологи одинаково убедительно могут общаться с больными. Состояние тревоги у больного перед операцией сопровождается выбросом адреналина из мозгового слоя надпочечников, повышением обмена веществ, в связи с чем затрудняется проведение анестезии и повышается риск развития сердечных аритмий. Поэтому всем больным перед операцией назначается премедикация. Ее проводят с учетом психоэмоционального состояния больного, его реакции на заболевание и предстоящую операцию, особенностей самой операции и ее продолжительности, а также возраста, конституции и анамнеза жизни.
Премедикация при плановой операции начинается за несколько дней до операции с перорального назначения транквилизаторов пли барбитуратов. При экстренной операции целесообразно проведение премедикацин непосредственно на операционном столе под наблюдением анестезиолога. В день операции больною не кормят. До операции следует опорожнить желудок, кишечник, мочевой пузырь. В экстренных случаях это делается при помощи желудочного зонда, мочевого катетера. При наличии у больного зубных протезов их обязательно извлекают
ГПАВАХ1. ОБЕЗБОЛИВАНИЕ
До наркоза для профилактики аспирации желудочного содержимого можно однократно ввести ашацидное вещество. Для уменьшения объема желудочной секреции и кислотности вместо антацпдиых средств можно использовать блокатор Н2-гистамнновых рецепторов желудка (цгшетидии,
раншгшбии) или водородной помпы (омспразол, амез н др.).
Непосредственно перед операцией назначается прямая премедпкация. Она преследует цели:
• Седативное действие и амнезия -эффективная премедпкация подавляет повышение кортизона в крови при напряжении. Наиболее универсальны морфии и его производные, бепзодпазепнны (диазепйлл. тазепам и др.), нейролептики (дроперидот).
• Анальгезия - она особенно важна в случае имеющегося до операции болевого синдрома. Применяют наркотические анальгетики.
• Торможение парасимпатической нервной системы - предупреждение вагусной остановки сердца. Она достигается применением атропина. У больных, страдающих глаукомой, атропин заменяется метаци-иом.
В премедикацию нужно включать антигистамипные препараты (димедрол, тиюльфен, страстна) с учетом того, что всякая операция и нарушение целостности тканей вызывают высвобождение гистампна, а это может привести к нежелательным реакциям (бронхоспазм, тахикардия, снижение АД). Седатнвный эффект антигнетаминиых средств используют для потенцирования наркоза.
Препараты вводят, как правило, внутримышечно за 30-60 мин до па-чала анестезин.
Все больные, которым проведена премедпкация, доставляются в операционную на каталке в сопровождении медперсонала.
2.4. ИНГАЛЯЦИОННЫЙ Н\РКОЗ
Ингаляционный наркоз основпн на введении общих анестетиков в виде пара или 1аза через дыхательные пути с последующей диффузией п\ из альвеол в кровь. Насыщение организма ингаляционным анестетиком и выделение последнего зависят от препарата, его концет рации во вдыхаемой смеси, растворимости в крови и тканях, а также от состояния дыхания и кровообращения больного.
Различают масочный и пнтубацпонныи методы ингаляционного наркоза. Масочный метод может быть применен как с помощью простой маски Эсмарха, так и посредством специальной наркозной аппаратуры. Он при-
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
меняется при непродолжительных операциях и манипуляциях не требующих управляемого дыхания и мышечной релаксации
В качестве газообразных анесгегиков используют закись азота и циклопропан; наиболее употребительными жидкими летучими анестетиками являются эфир, фтороган, трпхлорэтилен (трилен).
Эфир -это прозрачная бесцветная жидкость со специфическим резким запахом. Под действием света и воздуха разлагается, поэтому его хранят в темных флаконах с притертой крышкой. Пары эфира в смешении с кислородом взрывоопасны. К положительным свойствам эфира относят его большую терапевтическую шпроту - разницу между дозой, вызывающей хпр)ргическую стадию наркоза, и токсичной дозой, а также возможность использовать в малоприспособленных условиях. Отрицательные свойства: усыпление эфиром продолжительно и плохо переносится больным; очень выражена стадия возбуждения; эфир вызывает раздражение верхних дыхательных путей, возбуждает симпатоадреналовую систему; стадия пробуждения также весьма длительна.
Фторотаи - прозрачная жидкость со сладковатым запахом. Не взрывоопасен. Значительно сильнее эфира, поэтому требует для своего применения специальной аппаратуры. Обладает небольшой терапевтической широтой, передозировка фторотана проявляется брадикардией, снижением АД. Являясь больше анестетиком, чем анальгетиком, часто используется в качестве элемента смешанной (с закисью азота и кислородом) и комбинированной анестезии.
Закись азота - бесцветный инертный газ с приятным сладковатым запахом. Не воспламеняется, однако в сочетании с эфиром и кислородом поддерживает горение, а в смеси с хлорэтнлом, эфиром, циклопропаном в определенных концентрациях - взрывоопасна. К отрицательным свойствам закиси азота относится малая наркотическая мощность, поэтому чаще она применяется как компонент смешанной или комбинированной общей анестезии. Во избежание гипоксии содержание закиси азота во вдыхаемой смеси не должно превышать 80° о. Закись азота в обычно принятых концен-1рациях не обладает токсическим действием. Противопоказаний к анестезии закисью азота нет.
Трпхлорэтилен обладает выраженным анальгетпческнм действием. Смена стадий анестезии происходит быстро. Не раздражает слизистую оболочку дыхательных путей. Обладает большой анестетической мощностью и легкой управляемостью уровнем анестезии.
В чистом виде для длительных операций не используется, так как в больших дозах вызывает аритмию, угнетение дыхания и сердечной деятельности. Трпхлорэтилен используют только по открытому и полуоткры-
ГЛАВА XI. ОБЕЗБОЛИВАНИЬ
тому контурам, поскольку при соприкосновении с натронной известью он разлагается с образованием угарного газа и фосгена.
Циклопропан - бесцветный газ с характерным запахом. При анестезии циклопропаном наркоз наступает быстро и без возбуждения, отсутствует неблагоприятное влияние на гемодинамику. Выход из наркоза длится 5-7 мин. Ограничивают широкое применение циклопропана в клинике его взрывоопасность и дороговизна.
Комбинация циклопропана с закисью азота и кислородом получила название смеси Шепна-Ашмаиа.
Аппаратура и методы ингаляционного наркоза. Основное назначение аппаратов для ингаляционного наркоза заключается в доставке к ды- хагельным путям больного наркотических средств в газо- или парообразной фазе в составе газовой смеси, содержащей не менее 20% кислорода и практически лишенной С02- Нагрузка на дыхательную систему больного при этом должна быть минимальной. Современный уровень развития анестезиологии и международные стандарты предъявляют дополнительные требования к аппаратуре: наличие резервного источника кислорода, сигнализация о снижении давления кислорода, блокировка подачи закиси азота при уменьшении давления кислорода, обеспечение разборности дыхательного контура для последующей дезинфекции и стерилизации, повышение безопасности аппарата для больных и обслуживающего персонала.
Современный наркозный аппарат состоит из четырех частей: 1 - системы высокого давления (баллоны с редукторами); 2 - системы дозиметров Для газообразных веществ; 3 - испарителей для летучих жидких анестетиков; 4 - дыхательного контура.
В баллонах содержат газы, применяемые при наркозе: кислород - под Давлением 150 атм, закись азота - 50 атм и циклопропан - 6 атм. В целях безопасности баллоны окрашены в различные цвета: для кислорода - голубой, для закиси азота - серый, для циклопропана - красный В зарубежных странах принята иная расцветка баллонов.
Редукторы снижают давление газа, подводимого к наркозному аппарату. До 3-4 атм. Они снабжены манометрами, показывающими давление в оаллопе. Количество кислорода в баллоне можно определить по показаниям манометра на редукторе. Для этого достаточно объем баллона (обычно 40 пли 10 л) умножить на давление. Результат соответствует количеству литров газообразного кислорода. Так как закись азота в баллоне содержится в ж»Дком виде, показания манометра на баллоне не зависят от ее «шшчест-иг*- Для определения количества закиси азота в баллоне его необходимо взвесить
ГЛАВА \1. ОБЕЗБОЛИВАНИЕ
Дозиметры включены в контур вдоха наркозного аппарата. Газообразное вещество через систем)' шлангов и редукторов поступает в дозиме1р, что я позволяет подводить заданный объем наркотического газа к больному Обычно используют поплавковые дозиметры, рассчитанные на поток uiu or 1 до 10 л в минут) (для закиси азота и кислорода). Дозированная по-1ЭЧТ1 жидких наркотических веществ осуществляется при помощи испарителей, в которых эти вещества испаряются и уже в виде паров вдыхаются больным. Простейшие испарители позволяют подавать наркотик (чаще ч}>ир) только в приблизительной концентрации. Реальная концентрация бу-ici зависеть от температуры воздуха, падения температуры испаряющегося наркотика, количества налитого наркотика, величины газотока и других параметров, Термокомпенсированные испарители наряду с дозирующими кранами имеют тепловые водяные баки или автоматические устройства, ниве 1пр\ющие влияние внешних условий на концентрацию анестетика в 1лзовоп смеси Эти испарители применяются для таких мощных наркотических веществ, как фгоротан.
Дыхательный контур включает в себя гофрированные шланги, клапаны, дыхательный мешок (мех) и маску пли ингубациониую трубку. Существуют четыре метода (контура) проведения ингаляционного наркоза: открытый, полуоткрытый, полузакрытый и закрытый.
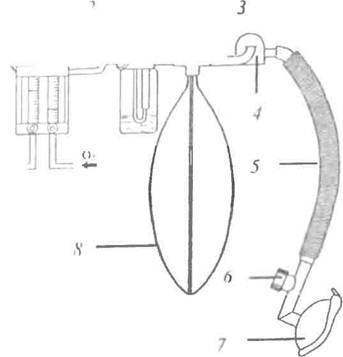
При ткрытои методе больной вдыхает анестетик вместе с возтухом и йыдыхаст его в окружающую атмосферу Простейшим методом наркоза по отхрытом> кон гуру является наркоз эфиром с использованием маски Эс-марха. Наркоз по о [крытому контуру применяется при отсутствии баллонов с кислородом (рис 1)
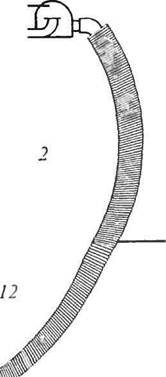
При полуоткрытом методе больной вдыхает анестетик из аппарата, re изонаркогпческая смесь изолирована от окружающего воздуха, а выдыхаемый ыз полностью выбрасывается в окружающую атмосферу «рис. 2)
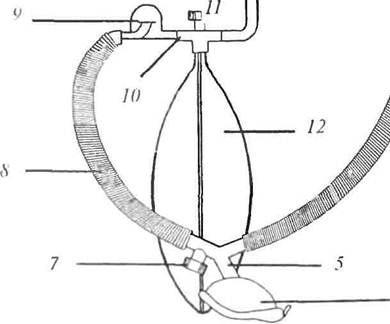
Полузакрытый метод предусматривает, что больной вдыхает наркотическую смесь из замкнутого пространства, а выдыхаемый воздух с наркотическим препаратом частично отводится в атмосферу, частично вновь используется при вдохе. Это позволяет значительно сократить количества применяемы* наркотика и кислорода. Другим достоинством является минимальная потеря больным тепла и влаги (рис. 3).
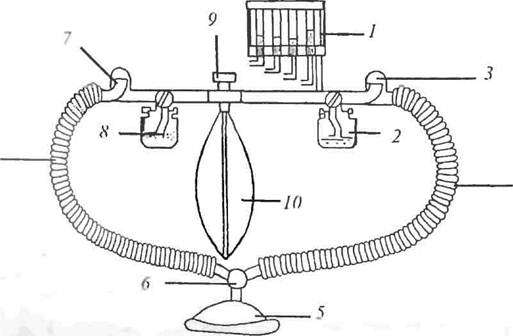
Закрытый истод предусматривает и вдох, и выдох в замкнутой спсте--чо1 метод требует самою тщательною контроля за газовым составом вдыхаемом смеси. Привлекательной является ею экономичность (рис 4).
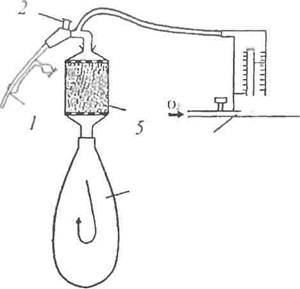
При проведении наркоза методом с реверсией газов (полузакрытый или закрытый контуры) в дыхательный контур включается адсорбент - ус-
ГЛАВА XI. ОБЕЗБОЛИВАНИИ
 | |||||
 | |||||
 | |||||
|
| 4§f |
------ —^
Рис. 1. Принципиальная схема открытой системы: / - маска; 2 - клапан выдоха; 3 штнт; 4 - клапан вдоха; 5 - испаритель
тройство для поглощения избытка С02. В качестве химического поглотителя используется натронная известь (рис. 5).
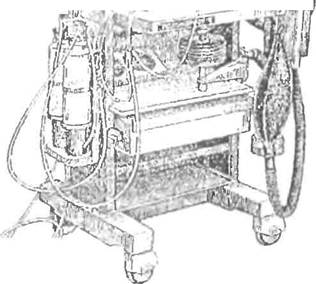
 Современные отечественные анестезиологи пользуются аппаратами для ингаляционного наркоза третьего («Полинаркон-2», «Полинаркон-2П») и четвертого («Полинар-
Современные отечественные анестезиологи пользуются аппаратами для ингаляционного наркоза третьего («Полинаркон-2», «Полинаркон-2П») и четвертого («Полинар-
кон-4» и «Полинаркон-5») поко-, v у
ленин (рис. 6). Кроме ингаляци- \ Ф^, *rt
| NO |
онного масочного наркоза, они дают возможность проводи п> ИВЛ ручным способом (мехом или дыхательным мешком) или автоматическим посредством подключения отечественною или зарубежного аппарата ИВЛ. Имеются также: переносной аппарат для дачи наркоза и проведения ИВЛ дыхательным мешком в любых лечебных учреждениях, в военно-полевых условиях н в пунктах скорой помощи - р>1С 2. Принципиальная схема полуоткры-«Наркон-2»; аппараты прерывп- той системы / дозиметр; 2- испаритель; 01ою потока, применяемые в 3 предохранительный клипам; клапан стоматологии и гинекологии, - вдоха; 5- шланг; б клап.ш гыдоха, / ма-ПАПП-2, НЛПП-4; портагив- ска; Л' дыхательный мешок
ГЛАВ \ XI. ОБЕЗБОЛИВАНИЕ
|
|
| 52F |
| ^ |
| ^Ч |
NbO
ш
О;
4
Рис. 3 Принципиальная схема полузакрытой системы: /- дозиметр; 2 - испаритель, 3 - клапан вдоха, 4, S - шланги; 5 - тройник; 6 - маска; 7, // - предохранительные клапана, 9 ~ клапан выдоха; 10 - место для подключения адсорбера; У 2 дыхательный мешок
4 Принципиальна* схема закрытой системы: /- дозиметр; 2 - испаритель. J -ан вдох*; 4 ШЛПНП1 5 маска. 6 тройник; 7 клапан выдоха; Л' адсорбер: фаните 1ьныи к ълпап. Ш дыхптелышй мешок
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
|
| ilj_a_No |
нып аппарат с автономным питанием - АН-2; наркозные ингаляторы для самостоятельного дыхания - «Трингал» и «Трилан».
Дыхательная аппаратура. Современный дыхательный аппарат имеет:
• Компрессор для ИВЛ.
• Инжекторный вакум-отсос.
• Ротаметр-дозатор газов. Возможности дыхательного
мониторинга: давление в дыхательном контуре, содержание кислорода во вдыхаемом воздухе и углекислого газа - в выдахаемом, реальный дыхательный объем и минутный объем дыхания. Дополнительно можно проводить пульсок-симетршо (определение парцпапь-ного давления кислорода в крови) и контроль концентрации анестетика на вдохе.
Старые респираторы типа РО имели меховую пневмоспстему, В пневмосистемах второго поколения газопоток прерывается в соответствии с заданными параметрами (типа «Фаза»). Современная аппаратура имеет пневмосис-гему третьего поколения, в которой стоят шаговые электромоторы и смесь подается под задан-ным давлением.
Встроенный микропроцессор позволяет регулировать распределение газовой смеси в легких, определяя податливость легких («компласгапс») и сопротивление чихательных путей («резнс-епс»). К лому классу относятся Р^пирпторы фирм «Дрстер», ^кгсгрем», «Бенкет», «Хпрапа».

|
Рис. 5. Принципиальная схема маятниковой системы: У - пнтубацпоииая трубка; 2 - предохранительный клапан; 3 дозиметр; 4 - дыхательный мешок: 5 -адсорбер
| <?—- |
 1*1 Н**-ь«Ч&
1*1 Н**-ь«Ч&
Рис. 6. Аппарас для проведении парком «I 1олпнГфКои-4»
ГЛАВА XI. ОБЕЗБОЛИВАНИЕ
Инкубационный метод наркоза. В основе метода лежит введение анестезирующею вещества в зависимости от конструкции пнтубациониой трубки непосредственно в трахею (эндотрахеально) пли бронхи (эндоброн-хнально).
Нн тубационный метод проведения наркоза имеет ряд преимуществ перед другими методами ингаляционного наркоза. Он обеспечивает проходимость дыхательных путей, препятствуя западению языка, исключает попадание и аспирацию желудочного содержимого, крови в трахею, позволяет производить отсасывание содержимого из трахеи и бронхов; создает оптимальные условия для проведения ИВЛ, уменьшает объем анатомического «мертвого пространства» (дыхательных путей, где не происходит газообмена между атмосферным воздухом и кровью); открывает возможность применения мышечных релаксантов, уменьшает количество используемого анестетика, и наркоз можно проводить на более поверхностном и безопасном уровне, делает наркоз более управляемым с точки зрения контроля за жизненно важными функциями организма (дыхание, кровообращение, гомеостаз).
Показаниями к интубационному методу наркоза являются: 1) операции, при которых велика вероятность нарушения проходимости дыхательных путей, - челюстно-лицевая хирургия; 2) операции, требующие применения мышечных релаксантов,- брюшная хирургия, травматология; 3) операции на вскрытой грудной клетке - сердечно-легочная хирургия; 4) предполагаемая большая травматичность операции, ее длительность. Интубация трахеи позволяет проводить ИВЛ в послеоперационном периоде (продленная ИВЛ); 5) старческий возраст больных, тяжелая сопутствующая патология, т.е. те ситуации, когда необходим тщательный контроль за витальными функциями.
Абсолютных противопоказаний к интубационному наркозу нет. Относительными противопоказаниями можно признать значительные трудности при проведении интубации трахеи, связанные с анатомическими особенностями больного: тугоподвижность шейного отдела позвоночника, сужение трахеи,гортани
Эндотрахеальный наркоз, как правило, является комбинированным.
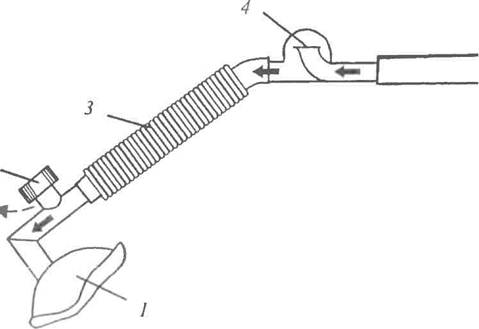
Техника интубации трахеи. Интубацию трахеи проводят под вводным наркозом или, значительно реже, под местной анестезией - после оро-шешш глотки, надгортанника и области голосовых связок местным анестетиком, например лидокаином или дикаипом
Для проведения интубации необходимы: ларингоскоп с набором клинков - прямых и изогнутых (рис. 7), пнтубациопиые трубки (как правило, t раздувной манжетой) разных диаметров, жесткий проводник для проседе-
 2015-02-27
2015-02-27 850
850








