Выделяют три клинические формы алкогольной кардиомиопатии: «классическую» («застойную»), псевдоишемическую, аритмическую. Это подразделение условно, потому что проявления каждой формы чаще всего встречаются у одного и того же больного. Тем не менее, их выделение можно считать целесообразным, так как это заставляет врача обращать внимание на доминирующую симптоматику и облегчает диагностику заболевания.
| КЛИМАКТЕРИЧЕСКАЯ (ДИСГОРМОНАЛЬНАЯ) КАРДИОМИОПАТИЯ |
Эпидемиология Изменение демографической структуры общества привело к увеличению в популяции доли женщин старшей возрастной группы (в настоящее время в мире около 500 млн женщин старше 50 лет, то есть в менопаузе). О существовании связи между расстройством деятельности сердца и изменением функции женских половых органов известно давно. Заболевание может развиваться вследствие дефицита эстрогенов не только в климактерический период, но и у женщин молодого возраста с различными гинекологическими заболеваниями (миома матки, эндометриоз и др.), при посткастрационном и предменструальном синдромах. Климактерическая кардиомиопатия диагностируется иногда и у мужчин (климакс отмечают у 10—20% лиц мужского пола). Патогенез Менопауза, не являясь собственно заболеванием, приводит к нарушению эндокринного равновесия в организме и способствует развитию сердечно-сосудистых заболеваний. В патогенезе обменных нарушений основное значение имеет нарушение активности эстрогенов, в норме благоприятно влияющих на белковый и электролитный обмен в миокарде и регулирующих симпатические влияния на сердце. При патологическом климаксе в миокарде происходят метаболические нарушения, приводящие к дистрофическим изменениям, в большинстве случаев носящим обратимый характер и лишь в некоторых случаях заканчивающимся развитием миокардиофиброза (кардиосклероза) (схема 8.2). Увеличение количества абдоминального жира и развитие абдоминального ожирения связано как с физиологическими изменениями, так и с изменениями образа жизни. Среди причин абдоминального ожирения после менопаузы можно выделить изменение баланса энергии — снижение скорости обменных процессов наряду с повышением аппетита и увеличением поступления энергии с пищей на фоне повышения тонуса симпатической нервной системы, усиления глюкокортикоидной стимуляции и падения уровня гормона роста. В основе патогенеза климактерической АГ лежит гипоэстрогения, которая сопровождается повышением возбудимости гипоталамо-гипофизарных структур, нарушением центральной и периферической регуляции сосудистого тонуса. Одним из механизмов является отсутствие в период менопаузы депрессорного эффекта фолликулярного гормона.
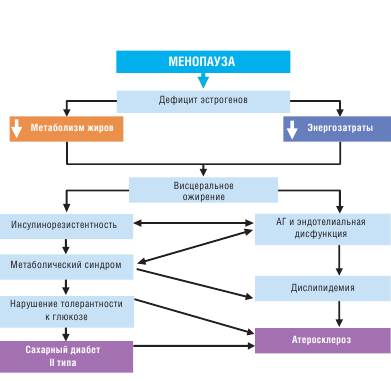 Схема 8.2.
Метаболические изменения в менопаузе
Клиническая картина Наиболее распространенными являются жалобы на продолжительную, почти постоянную боль в области сердца разнообразного характера, локализующуюся слева от грудины, в области верхушки. Боль не провоцируется физическим напряжением. Кардиалгия не прекращается после приема нитроглицерина. Характерно сердцебиение при нормальном пульсе, не связанное с физической нагрузкой, нередко появляется в покое.
Больные часто жалуются на ощущение неудовлетворенности вдохом, невозможность вдохнуть полной грудью, которое не связано с физическими нагрузками и часто возникает в покое. Типичны нарушения функции вегетативной нервной системы: гиперемия или побледнение кожи, потливость, приливы крови, сердцебиение, онемение конечностей, озноб, нарушение ритма дыхания, полиурия, головокружение, нарушение терморегуляции. Большое количество жалоб обусловлено изменениями психического состояния: эмоциональная лабильность, раздражительность, плаксивость, повышенная возбудимость, нередко подавленное настроение, страхи, ухудшение памяти. Усугубление симптомов связано с нагрузками, особенно эмоциональными. При патологическом климаксе нередко возникает симптоматическая АГ. Впоследствии, после исчезновения приливов крови и других проявлений климактерического синдрома, невротическое состояние может стать причиной развития гипертонической болезни. У большинства мужчин с климактерической кардиомиопатией отмечают те или иные симптомы патологического климакса со стороны мочеполовой системы: отсутствие или снижение (редко повышение) либидо, снижение потенции. Больные часто жалуются на расстройства мочеиспускания, что обычно связано с доброкачественной гиперплазией предстательной железы. Вазомоторный синдром проявляется в виде приливов крови, то есть внезапно возникающего ощущения жара в верхней половине туловища, коже лица, шеи, которое сменяется последовательно гиперемией и потоотделением. Наряду с приливами крови в отдельных областях тела периодически появляются парестезии: ощущение онемения, покалывания, ползания мурашек. Климактерическая кардиомиопатия может возникнуть остро или развиваться постепенно. Характерно несоответствие между интенсивностью и длительностью болевого синдрома и удовлетворительным состоянием кровообращения. При объективном обследовании характерно несоответствие между обилием жалоб и отсутствием клинических признаков коронарной или СН. Диагностика На ЭКГ самыми частыми изменениями являются снижение сегмента ST и/или инверсия зубца Т, которые в основном регистрируют в правых и средних грудных отведениях (V). Зубец Т может длительное время быть отрицательным, затем положительным, а через несколько дней вновь отрицательным без какой-либо связи с клинической картиной болезни, на фоне удовлетворительного состояния больного. Изменения на ЭКГ не соответствуют клиническим проявлениям, физические нагрузки практически не влияют на конфигурацию зубцов. Часто возникают синусовая аритмия, предсердная и желудочковая экстрасистолия, пароксизмальная суправентрикулярная тахикардия. Изредка регистрируют нарушения предсердно-желудочковой и внутрижелудочковой проводимости.
На ранних стадиях климактерическая кардиомиопатия протекает чаще изолированно и характеризуется типичной клинической картиной заболевания. В более поздние периоды клиническая картина зависит от присоединения ИБС, воспалительных процессов в миокарде и других болезней, что несомненно отягощает течение кардиомиопатии и ухудшает прогноз. Лечение Должно быть направлено на устранение всех симптомов заболевания. Важное значение имеет модификация образа жизни, включающая повышение физической активности и соблюдение диеты с ограничением потребления насыщенных жиров и увеличением в рационе доли моно- и полиненасыщенных жиров и грубой клетчатки. Для нормализации деятельности нервной системы обычно назначают седативные препараты, транквилизаторы, иногда антидепрессанты. Для лечения АГ в постменопаузе наиболее целесообразно назначение ингибиторов АПФ и диуретиков, которые должны быть нейтральными в отношении показателей углеводного и липидного обмена. Женщинам в постменопаузе должны назначаться только высокоселективные блокаторы р-адренорецепторов новой генерации, не оказывающие негативного воздействия на липидный и углеводный обмен. Назначение заместительной гормонотерапии является патогенетически обоснованным в лечении больных с климактерической кардиомиопатией. Применяют препараты, содержащие эстрогены и гестагены. Половые гормоны подавляют повышенную активность гипоталамо-гипофизарных структур мозга и опосредованно влияют на сердце, нормализуя влияние вегетативной нервной системы. Не исключено, что половые гормоны ослабляют повышенную активность САС и тем самым нормализуют метаболические процессы в миокарде. Эстрогены оказывают непосредственное сосудорасширяющее действие на коронарные сосуды, а также нормализуют электролитный и белковый обмен в миокарде. Дозы и общая продолжительность лечения зависят от исходного гормонального фона и уровня эстрогенов, лечение следует проводить под наблюдением эндокринолога. Необходимо отметить, что климактерическая кардиомиопатия является самоизлечивающимся заболеванием, при котором гормоны оказывают лишь вспомогательное заместительное действие, гормональную терапию следует назначать на длительный срок. Лечение гормонами устраняет тягостные проявления климактерического синдрома и после окончания возрастной перестройки эндокринной системы заболевание исчезает. Прогноз Как правило, благоприятный. Снижение трудоспособности в большинстве случаев носит временный характер. Полное выключение больных из привычной трудовой обстановки, как правило, играет отрицательную роль, приводит к излишней концентрации внимания на тягостных ощущениях со стороны сердца.
Схема 8.2.
Метаболические изменения в менопаузе
Клиническая картина Наиболее распространенными являются жалобы на продолжительную, почти постоянную боль в области сердца разнообразного характера, локализующуюся слева от грудины, в области верхушки. Боль не провоцируется физическим напряжением. Кардиалгия не прекращается после приема нитроглицерина. Характерно сердцебиение при нормальном пульсе, не связанное с физической нагрузкой, нередко появляется в покое.
Больные часто жалуются на ощущение неудовлетворенности вдохом, невозможность вдохнуть полной грудью, которое не связано с физическими нагрузками и часто возникает в покое. Типичны нарушения функции вегетативной нервной системы: гиперемия или побледнение кожи, потливость, приливы крови, сердцебиение, онемение конечностей, озноб, нарушение ритма дыхания, полиурия, головокружение, нарушение терморегуляции. Большое количество жалоб обусловлено изменениями психического состояния: эмоциональная лабильность, раздражительность, плаксивость, повышенная возбудимость, нередко подавленное настроение, страхи, ухудшение памяти. Усугубление симптомов связано с нагрузками, особенно эмоциональными. При патологическом климаксе нередко возникает симптоматическая АГ. Впоследствии, после исчезновения приливов крови и других проявлений климактерического синдрома, невротическое состояние может стать причиной развития гипертонической болезни. У большинства мужчин с климактерической кардиомиопатией отмечают те или иные симптомы патологического климакса со стороны мочеполовой системы: отсутствие или снижение (редко повышение) либидо, снижение потенции. Больные часто жалуются на расстройства мочеиспускания, что обычно связано с доброкачественной гиперплазией предстательной железы. Вазомоторный синдром проявляется в виде приливов крови, то есть внезапно возникающего ощущения жара в верхней половине туловища, коже лица, шеи, которое сменяется последовательно гиперемией и потоотделением. Наряду с приливами крови в отдельных областях тела периодически появляются парестезии: ощущение онемения, покалывания, ползания мурашек. Климактерическая кардиомиопатия может возникнуть остро или развиваться постепенно. Характерно несоответствие между интенсивностью и длительностью болевого синдрома и удовлетворительным состоянием кровообращения. При объективном обследовании характерно несоответствие между обилием жалоб и отсутствием клинических признаков коронарной или СН. Диагностика На ЭКГ самыми частыми изменениями являются снижение сегмента ST и/или инверсия зубца Т, которые в основном регистрируют в правых и средних грудных отведениях (V). Зубец Т может длительное время быть отрицательным, затем положительным, а через несколько дней вновь отрицательным без какой-либо связи с клинической картиной болезни, на фоне удовлетворительного состояния больного. Изменения на ЭКГ не соответствуют клиническим проявлениям, физические нагрузки практически не влияют на конфигурацию зубцов. Часто возникают синусовая аритмия, предсердная и желудочковая экстрасистолия, пароксизмальная суправентрикулярная тахикардия. Изредка регистрируют нарушения предсердно-желудочковой и внутрижелудочковой проводимости.
На ранних стадиях климактерическая кардиомиопатия протекает чаще изолированно и характеризуется типичной клинической картиной заболевания. В более поздние периоды клиническая картина зависит от присоединения ИБС, воспалительных процессов в миокарде и других болезней, что несомненно отягощает течение кардиомиопатии и ухудшает прогноз. Лечение Должно быть направлено на устранение всех симптомов заболевания. Важное значение имеет модификация образа жизни, включающая повышение физической активности и соблюдение диеты с ограничением потребления насыщенных жиров и увеличением в рационе доли моно- и полиненасыщенных жиров и грубой клетчатки. Для нормализации деятельности нервной системы обычно назначают седативные препараты, транквилизаторы, иногда антидепрессанты. Для лечения АГ в постменопаузе наиболее целесообразно назначение ингибиторов АПФ и диуретиков, которые должны быть нейтральными в отношении показателей углеводного и липидного обмена. Женщинам в постменопаузе должны назначаться только высокоселективные блокаторы р-адренорецепторов новой генерации, не оказывающие негативного воздействия на липидный и углеводный обмен. Назначение заместительной гормонотерапии является патогенетически обоснованным в лечении больных с климактерической кардиомиопатией. Применяют препараты, содержащие эстрогены и гестагены. Половые гормоны подавляют повышенную активность гипоталамо-гипофизарных структур мозга и опосредованно влияют на сердце, нормализуя влияние вегетативной нервной системы. Не исключено, что половые гормоны ослабляют повышенную активность САС и тем самым нормализуют метаболические процессы в миокарде. Эстрогены оказывают непосредственное сосудорасширяющее действие на коронарные сосуды, а также нормализуют электролитный и белковый обмен в миокарде. Дозы и общая продолжительность лечения зависят от исходного гормонального фона и уровня эстрогенов, лечение следует проводить под наблюдением эндокринолога. Необходимо отметить, что климактерическая кардиомиопатия является самоизлечивающимся заболеванием, при котором гормоны оказывают лишь вспомогательное заместительное действие, гормональную терапию следует назначать на длительный срок. Лечение гормонами устраняет тягостные проявления климактерического синдрома и после окончания возрастной перестройки эндокринной системы заболевание исчезает. Прогноз Как правило, благоприятный. Снижение трудоспособности в большинстве случаев носит временный характер. Полное выключение больных из привычной трудовой обстановки, как правило, играет отрицательную роль, приводит к излишней концентрации внимания на тягостных ощущениях со стороны сердца.
|
Тема: симптоматические гипертензии.
Классификация гипертоний:
1. Эссенциальная - заболевание неизвестной этиологии, органических поражений нет.
2. Симптоматические - сопутствуют других многих заболеваниям (напр. Гломерулонефрит).
Но надо сказать что понятие симптоматическая гипертония палка о двух концах: гломерулонефрит лечат глюкокортикостероидами, которые сами по себе повышают Ад, а сопутствующую (симптоматическую) гипертонию здесь же лечат гипотензивными препаратами.
ВОЗ в 1986 году на техническом докладе по артериальной гипертензии выдвинула следующее определение: артериальная гипертензия - стойкое хронической повышение систолического и диастолического давления. У нас это состояние называют гипертонической болезнью, или иными словами эссенциальной гипертонией. До сих пор считают что этиология этого заболевания неизвестна. Но надо сказать что в конце 50-х гг. В Новой Зеландии были выведены чистые линии белых крыс, в 3-5 поколениях которых у всех особей была гипертензия, независимо от условий содержания, независимо от условий содержаний, кормления и т.д, следовательно, повышение АД
закреплено генетически. Также надо отметить что сначала появляется структурные изменения, которые компенсированы, а при срыве последней симптомы заболевания становятся видимыми. Это касается, в том числе и патогенеза гипертонии, а по старым представлениям первичны нарушения функциональные. Сейчас во всем мире признана концепция о нарушении функции кальциевых каналов как о морфологическом субстрате развития гипертонии (академик Ю.В. Постнов). В результате кальций накапливается в клетке (монография “ Артериальная гипертензия как клеточная патология”). Кафедрой внутренних болезней доказано что отягощенная наследственность по гипертонической болезни коррелирует с частотой возникновения “симптоматической гипертонии”:
эссенциальная гипертония 74%
гломерулонефрит 72%
пиелонефрит 70%
реноваскулярная гипертония 68%
сахарный диабет с гипертонией 64%
хронический тубулоинтерстициальный нефрит 72%
Таким образом, показано, что все вышеперечисленные заболевания, которые сопровождаются стойкой хронической систоло-диастолической гипертонией имеют генетический фактор от 74% до 64%, тогда как генетики говорят что нижняя граница “достоверная” генетической обусловленности составляет 58%. Следовательно - 64% - это уже выше и значит в высочайшей степени достоверно. Причем эти данные получили, исследуя большое количество больных (в каждой группе не менее 100 человек).
Теперь стоит задаться вопросом о том где должна быть гипертония чаще: эссенциальная в популяции или гипертония при, допустим гломерулонефрите? Естественно при гломерулонефрит чаще.
Приведем другой пример. Две независимые научные группы (американская и скандинавская) у каждого умершего от 45 до 55 лет, предварительно не производя вскрытия, то есть не были первоначально индуцированы по отношению к патологии, разрезали почечную область, добирались до а.renalis, вырезали их и уходили. Затем смотрели нормальный сосуд или суженный. После того как в каждой группе набрали по 100 суженных сосудов (а сужение должно быть не менее 2/3), они подняли истории болезни и внимательно изучили. Оказалось что у 40% больных было повышено АД при жизни. Тогда как частота эссенциальной гипертонии у лиц 45-55 лет составляет опять же 40%. Совпадение? Нет, это подтверждение природы и вообще наличия формулировки эссенциальная гипертония.
Надо сказать что независимо от причин (генетические, заболевания почек и т.д.) уровень АД определяется лишь 3 показателями:
1. сердечный выброс
2. ОЦК
3. общее периферическое сопротивление сосудов.
А в свою очередь хроническая гипертония обусловлена преимущественно повышением ОПСС. Это можно проверить на следующем примере: взять тонометр, и не закрепляя манжетки на руке, что есть силы нажать на грушу. Как вы думаете что произойдет со стрелкой тонометра: правильно она на какое-то очень короткое время подскочит и опять упадет до нуля. Или же попробуйте накачать баллон до тех пор, показ резина будет растягиваться (зависит от ее эластичности) давление повышаться не будет. Как только резина перестанет расширяться (то есть периферическое сопротивление появится) так сразу же повышение давления возникнет и далее будет нарастать.
Таким образом, мы предложили свою схему патогенеза эссенциальной гипертонии. Итак, в основе заболевания лежит генетический фактор, который ведет к изменению клеточных мембран, что в свою очередь влечет активацию прессорного цикла ренин-ангиотензин-альдостерон (РААС). Кроме этих факторов еще работает натрий-объем зависимый механизм. Таким образом, в поддержании хронической гипертонии прессорный механизм только РААС и натрий-объемзависимый. Больше ничего нет. Можно вспомнить катехоламины, кортизол и т.д. - это все промежуточные факторы, а окончательные - только 2 вышеназванные. И пока депрессорные механизмы противостоят, никакой функциональной гипертонии нет. А как только адаптация срывается повышается ОПСС, сердечный выброс, ОЦК и разовьется артериальная гипертензия. Теперь рассмотрим заболевания которые являются причиной так называемых симптоматических гипертоний.
1. Феохромоцитома - опухоль из мозговой части надпочечников, которая продуцирует катехоламины. Они в свою очередь нарушают РААС - механизм и естественно ускоряют развитие гипертензии. Точно также действует стресс.
2. Стеноз почечной артерии (вазоренальный механизм). Вызывается ишемия почечной ткани, что стимулирует РААС.
3. Синдром Кона (гиперальдостеронизм) - стимуляция РААС.
4. Синдром Кушинга (гиперкортизолемия) также происходит стимуляции РААС.
5. Нефросклероз - при нем происходит сильнейший склероз мозгового слоя почек, где как раз и синтезируются простогландины I2,E2, которые входят в депрессорную систему. А между прочим частота гипертонии у больных с ХПН достигает 98%. Так вот эта гипертония стоит особняком, она никакого отношения к эссенциальной не имеет, она не генетическая, и наследственный факторы лишь у 1/3 больных. Это единственное исключение, которое только подтверждает правило.
Теперь уже разберем 2 заболевания, которые как считаются относятся к симптоматическим гипертониям. Давайте посмотрим как они прекрасно вписываются в вышеупомянутую концепцию о единстве сущности и генеза всех гипертоний (исключая как мы договорились гипертонию при ХПН).
ФЕОХРОМОЦИТОМА - опухоль неоднородная мозгового слоя надпочечников. Частота 0.03%. в США ежегодно умирают до 800 человек. Средний возраст больных 30-40 лет.
Этиология неизвестна. Существует 2 вида опухоли: первый вид - опухоль продуцирующая адреналин, вторая - продуцирующая норадреналин.
По характеру гипертонии делятся на:
1. пароксизмальную форму - 70%
2. постоянную форму
3. смешанную
2 и 3 формы делят вместе 30% случаев (та же частота что и при эссенциальной гипертонии). В основе заболевания лежит выброс катехоламинов, что сопровождается тремором, гипертонией, потливостью, тахикардией.
Возвращаясь к сказанному выше, можно сказать что пароксизмальный вариант феохромоцитомы который характеризуется внезапным повышением АД и столь же внезапным его снижением, ни что иное, как острая гипертония. У больных независимо от формы развивается гипертрофия левого желудочка с одной стороны и дистрофия миокарда с другой, частым осложнением является застойная сердечная недостаточностью. Чем же отличается клиника феохромоцитомы и гипертонического криза?
· Так как это мощное воздействие на ВНС формируется нарастающий синдром артериальной злокачественной гипертензии, прогрессирует головная боль, нарастает тошнота вплоть до рвоты.
· Тремор конечностей, потливость, тахикардия.
· Пароксизмы давления очень изнуряют больного, возможны преходящие нарушения мозгового кровообращения.
· Гипергликемия, лейкоцитоз, глюкозурия, протеинурия.
Таким образом, вегетативные расстройства обусловленные катехоламиновыми бурями, сопровождаются вышеперечисленными симптомами; фактически этого не бывает ни при одном гипертоническом кризе.
Теперь надо помнить вот о чем: если провокации нет, то ничего страшного, АД может держаться довольно долго на уровне нормы и ничего не произойдет, а вот если спровоцировать заболевание, то АД может подскочить как бы раньше времени. Что же являются провокатором? Стрессы, операции, геморрагии, опухоли, инсульты, коронарная ишемия, алкогольная абстененция, лекарства: бета и альфа адреноблокаторы, кальциевые блокаторы, АСЕ-ингибиторы (то есть все те препараты, которые снижают АД, при феохромоцитоме стимулируют его повышение. Это происходит, потому что здесь играет роль принцип обратной связи, что и обуславливает подскок АД.
Диагностика:
· катехоламины в крови
· экскреция катехоламинов с мочой (более 200 мкг/сут)
· ванилилминадльная кислота (в норме нет) при феохромоцитоме до 10 мг/сут
· УЗИ органов брюшной полости
· аортография
· сцинтиграфия
· КТ (наиболее эффективна)
· проба с реждитином (при введении внутривенно 5 мг через 5 минут систолическое давление падает на 35 мм.рт.ст, а диастолическое на 25мм.Рт. Ст.). При внутримышечном введении 10 мг через 20 минут АД снизится.
· Проба с гистаминов - при внутривенном введении 5 сантимг через 2-3 минуты повышается АД
· тираминовая проба - 1 мг внутривенно вызывается повышение АД.
Лечение оперативное. Летальность при операции 1.3%. при невозможности вводят внутримышечно реджитин по 10 мг 4 раза в сутки. В последнее время появился препарат из группы альфа-метил-L-тирозина (демсек, метирозин), который применяется по 1-2 таблетки в день.
ГИПЕРАЛЬДОСТЕРОНИЗМ. Опухоль (альдостерома) коры надпочечников. Встречается в 2% среди всех гипертоников.
Помимо первичного (опухоль) есть вторичный, который встречается при массе других заболеваний. ПАТОГЕНЕЗ: происходит задержка натрия (альдостерон его меняет на калий), это приводит к гипокалиемии, а это прямой путь для развития нефросклероза, что в свою очередь ведет к снижению синтеза простогландинов и к повышению АД. Гиперальдостеронизм в свою очередь, конкурентно снижает уровень ренина и ангиотензина (гипорениновая гипертензия). Теперь самое интересное. Есть такое заболевание - синдром Бартера. Это опухоль (альдостерома) коры надпочечников, но при ней повышения АД нет. С классических позиций этого объяснить не может никто. А наших позиций все очень просто: синдром Кона - это альдостерома у потенциальных гипертоников, а синдром Бартера у тех, кто не имеет наследственной гипертонии (то есть генетической обусловленности).
Диагностика:
· полиурия, полидипсия. Гипертония, слабость
· низкий уровень ренина плазмы
· алкалоз
· катетеризация надпочечниковой вены и определение в ней высокого уровня альдостерона
· сцинтиграфия
· КТ
· проба с верошпироном - по 75 мг 4 раза в день и через 5 дней нормализуется калий и альдостерон плазмы.
Лечение: оперативное. При невозможности оперативного лечения:
· верошпирон 100-150 мг/сут
· триамтерен
· симптоматическая гипотензивная терапия
Таким образом, данные заболевания хорошо объясняются с позиций концепции генетического наследования гипертонии, и совершенно необъяснимы с точки зрения существования симптоматических гипертоний.
 2015-07-04
2015-07-04 710
710








