Желудочное зондирование (введение зонда в желудок) применяют как с диагностическими, так и с лечебными целями.
С помощью зондирования можно получить желудочное содержимое для дальнейшего исследования, осуществить промывание желудка. Введением зонда пользуются для откачивания желудочного содержимого при остром расширении (атонии) желудка, при высокой кишечной непроходимости. Наконец, желудочный зонд применяется для искусственного питания.
Промывание желудка проводят при отравлении различными ядами, употреблении недоброкачественной пищи, сужении (стенозе) выходного отдела желудка, при выделении через слизистую оболочку желудка различных токсичных веществ, например мочевины при хронической почечной недостаточности. Противопоказаниями для промывания желудка являются органические сужения пищевода, острые пищеводные и желудочные кровотечения, тяжелые химические ожоги слизистой оболочки глотки, пищевода и желудка крепкими кислотами и щелочами (спустя несколько часов после отравления), инфаркт миокарда, нарушения мозгового кровообращения.
Для промывания желудка применяют толстый желудочный зонд диаметром 10—13 мм, длиной 1 — 1,5 м и воронку. Больной садится на стул, прислонившись к спинке и несколько наклонив вперед голову. На больного надевают клеенчатый фартук, между ног ставят таз или ведро. При тяжелом или бессознательном состоянии больного промывание желудка производят в положении лежа. При наличии у больного съемных протезов их вынимают.
Врач или медсестра становятся с правой стороны от больного, левой рукой придерживают его шею, а правой начинают вводить толстый желудочный зонд, смоченный водой (рис. 23). Как только конец зонда достигнет корня языка, больного просят сделать несколько глотательных движений, после чего обычно зонд легко проводится в пищевод и желудок (зонд вводят до отметки 50 см). Для того чтобы подавить рвотный рефлекс, больного просят глубоко и часто дышать носом.
После введения зонда начинают промывание желудка (рис. 24), которое осуществляется по принципу сообщающихся сосудов: если воронку, наполненную водой, держать выше желудка, то из нее в желудок будет поступать вода (первый этап промывания); если опустить воронку ниже уровня желудка, то введенная только что вода будет поступать обратно в воронку (второй этап промывания).
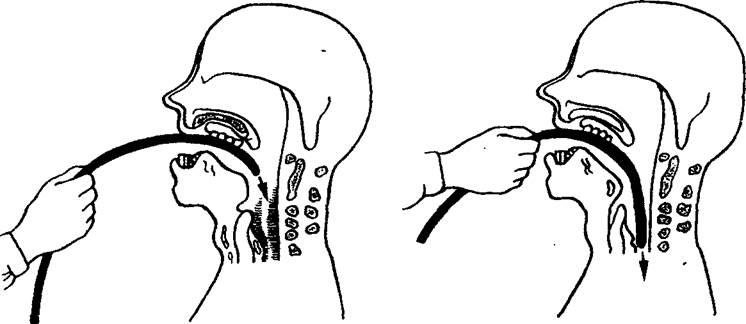
Рис. 23. Техника введения желудочного зонда.
| Рис. 24. Техника промывания желудка. |
| 5-240 129 |
Вначале воронку держат на уровне коленей больного, наполняют ее промывной жидкостью (кипяченой водой, слабым раствором перманганата калия, 2 % раствором гидрокарбоната натрия, изотоническим раствором хлорида натрия) и поднимают выше уровня рта больного, располагая воронку несколько наклонно, чтобы в желудок не попал воздух. После того как верхний уровень жидкости достигнет выхода из воронки, последнюю опускают вниз до первоначального положения. При этом в воронку начнет поступать обратно промывная жидкость вместе с желудочным содержимым. Как только
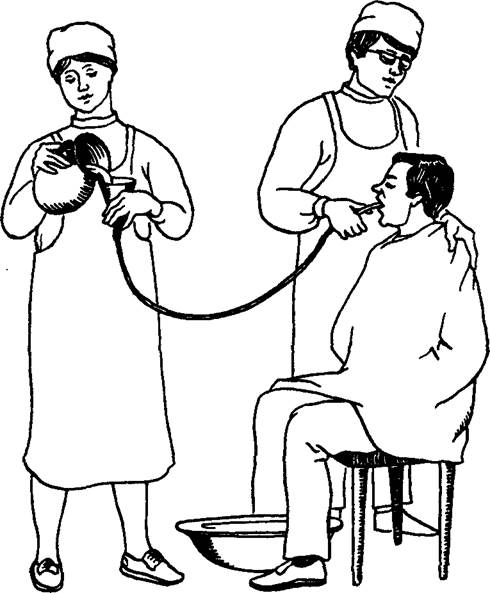
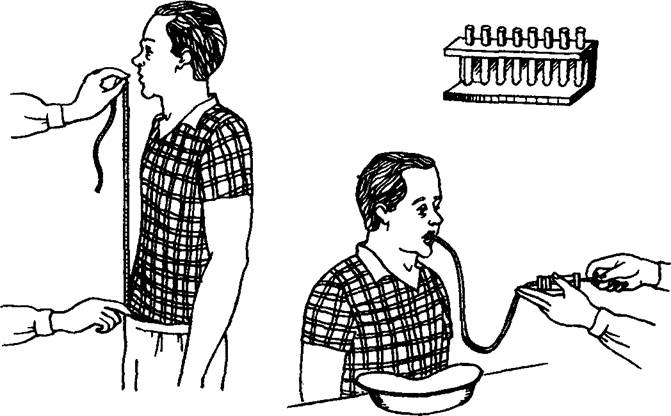
Рис. 25. Фракционное исследование желудочного сока.
воронка наполнится, ее переворачивают и опорожняют в таз. Первая порция промывных вод при необходимости направляется в лабораторию (например, при подозрении на отравление). Процедуру промывания повторяют до тех пор, пока получаемая обратно из желудка жидкость не будет чистой (обычно на это уходит около 10 л промывной жидкости). После окончания промывания воронка и зонд очищаются и кипятятся.
Промывание желудка можно провести и при отсутствии толстого желудочного зонда. Больной быстро выпивает 6—8 стаканов промывающей жидкости, после чего раздражением слизистой оболочки глотки или корня языка вызывает рвоту. Указанную процедуру повторяют несколько раз.
С помощью зондирования проводят также фракционное исследование секреции желудочного сока (рис.25), которое имеет большое значение для диагностики язвенной болезни, хронического гастрита с повышенной или пониженной кислотообразующей функцией желудка. Для этого применяют тонкий желудочный зонд диаметром 4—5 мм, который вводят в желудок так же, как и толстый, за исключением того, что больной при этом должен активно совершать глотательные движения. В противном случае эластичный тонкий зонд может свернуться. После введения зонда к его свободному концу присоединяют 20-граммовый шприц, которым откачивают содержимое желудка. Иногда применяют постояную аспирацию желудочного содержимого с помощью специального аппарата.
Первая порция, полученная сразу же после введения зонда (утром натощак), характеризует желудочную секрецию в ночное время и носит название тощаковой секреции. В дальнейшем
!30
в течение часа, с интервалом 15 мин, в соответственно пронумерованные пробирки собирают четыре порции желудочного сока, которые составляют так называемую базальную секрецию, т.е. выделение желудочного сока в межпищеварительный период. После этого вводят стимулятор секреции (чаще всего гистамин из расчета 0,01 мг на 1 кг массы тела) и вновь в течение часа через каждые 15 мин получают четыре порции стимулированной секреции. Введение указанных доз гистами-на (субмаксимальных) равнозначно по силе стимулирующего эффекта приему бифштекса с гарниром. Все извлеченные порции желудочного сока отправляют в лабораторию, где определяют его количество, цвет, консистенцию, запах, наличие примесей (желчь, слизь и др.). С помощью титрования желудочного сока 0,1 н. раствором едкого натра определяют свободную и общую кислотность в каждой порции, а затем по специальной формуле рассчитывают базальную и стимулированную продукцию (дебит) соляной кислоты.
К сожалению, на практике нередко приходится сталкиваться с ошибочными результатами фракционного желудочного зондирования. Чтобы их избежать, необходимо учитывать два обстоятельства. Во-первых, зонд после его введения в желудок может занимать неправильное положение (сворачиваться, находиться в верхнем отделе желудка и т.д.). Поэтому, если при откачивании получается мало желудочного сока, нужно с помощью рентгенологического исследования проверить положение зонда в желудке. Во-вторых, следует отказаться от еще иногда рекомендуемых слабых стимуляторов желудочной секреции (капустный отвар, мясной бульон и другие пробные завтраки, кофеин и др.), поскольку они не отражают объективно состояние желудочного кислотовыделения. В качестве стимуляторов секреции пользуются гистамином, а при наличии противопоказаний к его применению (заболевания сердечно-сосудистой системы, аллергические реакции и т.д.) — пен-тагастрином в дозе 6 мкг на 1 кг массы тела.
С учетом возможных ошибочных результатов фракционного исследования желудочной секреции для оценки кислотообразующей функции желудка широко используется рН-метрия — определение рН содержимого различных отделов желудка и двенадцатиперстной кишки с помощью измерения электродвижущей силы, образуемой ионами водорода. Для этого исследования применяют специальный рН-метрический зонд. Нормальные показатели внутрижелудочного рН колеблются обычно в пределах 1,3—1,7.
5*
В последние годы широкое распространение в диагностике заболеваний органов пищеварения получило суточное мо-ниторирование рН в различных отделах пищевода и желудка. Непрерывная регистрация показателей рН на протяжении 24 ч, проводимая, например, с интервалом в 20 с, позволяет получить ценные сведения о состоянии кислотовыделитель-ной функции желудка в течение суток, оценить антисекреторную активность различных препаратов, подобрать наиболее оптимальную схему их применения. рН желудочного содержимого определяют иногда и с помощью эндорадиозон-дов — специальных «пилюль» (радиокапсул), снабженных миниатюрным радиопередатчиком. После проглатывания такой радиокапсулы датчик передает информацию о рН, температуре и гидростатическом давлении в просвете желудка и двенадцатиперстной кишки, регистрируемую принимающим устройством.
 2015-07-03
2015-07-03 12369
12369
