При ее возрастании пороговый потенциал возбуждения достигается быстрее и происходит учащение синусового ритма. Противоположный эффект, т.е. замедление спонтанной диастолической деполяризации, ведет к замедлению синусового ритма.
Второй механизм, оказывающий влияние на уровень автоматизма СА-узла, - изменение величины мембранного потенциала покоя его клеток. Когда мембранный потенциал становится более отрицательным (при гиперполяризации клеточной мембраны, например при действии ацетилхолина), требуется больше времени для достижения порогового потенциала возбуждения, если, разумеется, скорость спонтанной диастолической деполяризации остается неизменной. Следствием такого сдвига будет уменьшение числа сердечных сокращений. При снижении мембранного потенциала покоя ЧСС, напротив, возрастает.
Третий механизм - изменение порогового потенциала возбуждения (фактически - чувствительности кардиомиоцитов к электрическому стимулу). Его уменьшение способствует учащению синусового ритма, а увеличение - брадикар-дии. Величина порогового потенциала возбуждения кардиомиоцитов определяется свойствами Ыа+-каналов, а клеток проводящей системы -Са2*-каналов. В связи с этим следует напомнить, что в основе фазы быстрой деполяризации в клетках рабочего миокарда лежит активация быстрых Ма*-каналов, а в клетках специализированной ткани сердца - Са2т-каналов.
Возможны и различные комбинации трех основных электрофизиологических механизмов, регулирующих автоматизм СА-узла.
Аномальный автоматизм (эктопический автоматизм) - это появление пейсмекерной активности в клетках сердца, не являющихся водителями сердечного ритма. В норме эктопическая активность подавляется импульсами, поступающими из СА-узла, но при блокаде проведения импульса по предсердиям главным водителем ритма сердца может стать АВ-узел. Способность к спонтанной деполяризации в элементах этого узла менее выражена, чем в клетках синусового узла, поэтому в условиях поперечной блокады обычно развивается брадикардия.
Еще менее выражена способность к автоматизму у волокон Пуркинье. Однако эти волокна,
как и другие клетки проводящей системы, более устойчивы к гипоксии, чем сократительные кардиомиоциты, в связи с чем не всегда погибают в зоне ишемии. Вместе с тем электрофизиологические свойства таких ишемизированных волокон Пуркинье существенно отличаются от параметров интактных волокон тем, что у них появляется пейсмекерная активность, а способность к проведению импульса существенно снижается. Кроме того, спонтанная биоэлектрическая активность, возникающая в этих волокнах, в условиях патологии (например, при глубокой ишемии) перестает подавляться импульсами, поступающими из синусового узла, и может быть причиной возникновения желудочковых экстрасистол.
Повышение возбудимости кардиомиоцитов наиболее часто обусловливает возникновение аритмий по механизму триггерной (наведенной, пусковой) активности. Электрофизиологической основой триггерной активности (триггерного автоматизма) являются ранние и поздние постдеполяризации.
Ранняя постдеполяризация - это преждевременная деполяризация клеток миокарда и проводящей системы, которая появляется тогда, когда фаза реполяризации потенциала действия еще не завершена, потенциал мембраны еще не достиг диастолической величины, соответствующей потенциалу покоя. Можно указать таких два важнейших условия возникновения ранних постдеполяризаций, как: удлинение фазы реполяризации потенциала действия и брадикардия. При замедлении реполяризации и, соответственно, увеличении общей продолжительности ПД может возникнуть преждевременная спонтанная деполяризация в тот момент, когда процесс реполяризации еще не завершился. При уменьшении частоты основного ритма сердца (брадикардия) происходит постепенное возрастание амплитуды ранних постдеполяризаций. Достигнув порога возбуждения, одна из них вызывает образование нового ПД еще до завершения исходного. Этот преждевременный ПД рассматривается как тригтерный (наведенный), поскольку он обязан своим возникновением ранней постдеполяризации, исходящей от основного ПД. В свою очередь, второй (наведенный) ПД за счет своей ранней постдеполяризации может вызвать третий, тоже тригтерный ПД, а третий ПД - четвертый триггерный ПД и т.д. Если ис-
точник триггерной активности находится в желудочках, то на ЭКГ подобный тип нарушений образования импульсов проявляется, как желудочковая экстрасистолия или полиморфная желудочковая тахикардия.
Поскольку ранние постдеполяризации реализуются за счет активации NaT- и Са2+-каналов, супрессировать связанные с ними нарушения сердечного ритма можно с помощью блокаторов названных каналов. Кроме того, триггерный ритм, вызванный ранними постдеполяризациями, может быть подавлен с помощью электрокардиостимуляции с частотой, превышающей исходный ритм сердца. Возникновению ранних постдеполяризаций способствуют: гиперкатехо-ламинемия, гипокалиемия, ацидоз, ишемия, синдром удлиненного интервала Q-T. Часто подобный автоматизм является результатом применения антиаритмических препаратов, блокирующих К"-каналы (соталол, хинидин и др.).
Поздние (задержанные) постдеполяризации - это преждевременная деполяризация клеток миокарда и проводящей ткани, которая появляется сразу же после завершения фазы реполяризации, т.е. тогда, когда электрический заряд сарколеммы соответствует диастоличес-кому потенциалу. Подпороговые колебания мембранного потенциала, которые в норме могут присутствовать, но никогда себя не проявляют, при патологических состояниях, вызывающих Са2+-перегрузку кардиомиоцитов, могут возрастать по амплитуде, достигая порога возбуждения. Повышение внутриклеточной концентрации ионов кальция вызывает активацию неселективных ионных каналов, обеспечивающих усиленное поступление катионов из внеклеточной среды в кардиомиоцит. При этом в клетку поступают главным образом ионы Na+, концентрация которых в экстрацеллюлярной жидкости намного превышает уровень К+ и Ca2t. В результате отрицательный заряд внутренней поверхности клеточной мембраны уменьшается, достигая пороговой величины, вслед за чем возникает серия преждевременных ПД. В конечном итоге формируется цепь триггерных возбуждений.
Триггерная активность клеток сердца, связанная с задержанными постдеполяризациями, может возникнуть под действием сердечных гли-козидов или катехоламинов. Очень часто она появляется при инфаркте миокарда. В отличие от ранних постдеполяризаций, возникновению
(усилению) которых способствует брадикардия, задержанные постдеполяризации, наоборот, стимулируются учащением сердечного ритма. Это, по-видимому, связано с тем, что чем выше ЧСС, тем большее количество ионов кальция поступает в клетку. Следует напомнить, что наиболее частой причиной увеличения [Са2*^ в цитоплазме может быть активация Ма+/Са2+-обмена в условиях реперфузии миокарда.
Дефекты проведения импульса
Существует три основных типа нарушений проводимости: 1) замедление и/или блокада проведения; 2) повторный вход импульса (re-entry); 3) сверхнормальное (супернормальное) проведение.
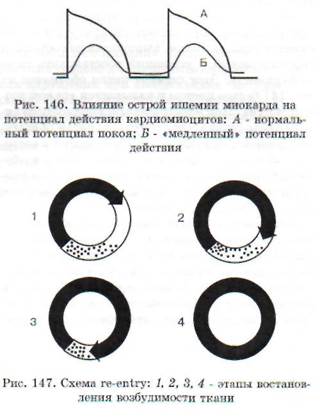
Замедление проведения, блокада. Причиной замедленного проведения импульса или его блокады нередко бывает снижение количества по-тенциалзависимых Na'-каналов тех клеток, которым в нормальных условиях присуще свойство быстрой деполяризации (волокна Пуркинье и сократительные кардиомиоциты). Скорость проведения импульсов в этих клетках непосредственно связана с крутизной и амплитудой фазы деполяризации (фаза 0) потенциала действия, т.е. с такими характеристиками, которые как раз и определяются числом активных потенциалзави-симых Иа^-каналов мембраны. В свою очередь, существует тесная прямая зависимость между числом Ма+-каналов, способных к открытию, и величиной мембранного потенциала покоя. Если под влиянием патологических воздействий этот потенциал понижается (приближается к нулевому значению), то уменьшается и скорость деполяризации, а соответственно, замедляется проведение импульса. Так, при уменьшении потенциала покоя до уровня 50 мВ (в норме - 80-90 мВ) инактивируется около половины всех Na'-каналов. В этом случае возбуждение и проведение импульса становятся невозможными. Такая ситуация может иметь место в зоне ишемии инфаркта миокарда.
Однако в определенных случаях даже при значительном уменьшении потенциала покоя проведение импульса, правда существенно замедленное, сохраняется (рис. 146). Такое проведение осуществляется медленными Са2*-каналами и «медленными» На+-каналами, которые устойчивы к снижению потенциала покоя. В интакт-
иом кардиомиоците существуют только быстрые Ма*-каналы, но в условиях ишемии одна поло-зина этих каналов инактивируется, другая по-иовина может превратиться в аномальные «медленные» Na^-каналы. Таким образом, «быстрые» ■слетки превращаются в «медленные» кардиоми-зциты, при прохождении через которые импульс уюжет замедлить свое распространение или блокироваться. Причинами блокады могут быть: ги-юксия и связанный с ней энергодефицит, вы-1ывающий снижение активности Na4-, К'-АТФа-(ы и уменьшение потенциала покоя, а также либель кардиомиоцитов и волокон Пуркинье в результате ишемии, апоптоза или дистрофии.
Повторный вход импульса (re-entry). Как возможный механизм сердечных аритмий существование re-entry было доказано еще в 1928 г. Этим термином обозначают явление, при котором импульс, совершающий движение по замкнутому кругу (петле, кольцу), возвращается к месту своего возникновения, совершая круговое движение (circus movement ). Схемы по-зторного входа представлены на рис. 147.
Различают macro re-entry (макрориентри) и micro re-entry (микрориентри). При таком де-
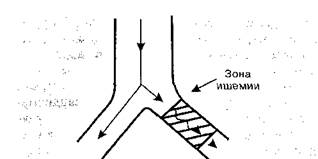 |
Рис. 148. Схема re-entry в условиях ишемии миокарда
лении учитывают размеры петли (круга), в которой осуществляется повторный вход.
Для формирования macro re-entry с харак терными для него свойствами требуются определенные условия:
а) наличие устойчивой замкнутой петли, дли
на ее зависит от анатомического периметра не
возбудимого препятствия, вокруг которого дви
жется импульс;
б) однонаправленная блокада проведения i
одном из сегментов петли re-entry;
в) продолжительность распространения вол
ны возбуждения должна быть короче времени,
за которое импульс может преодолеть всю дли
ну петли re-entry. Благодаря этому перед фрон
том распространяющегося по кругу импульсг
имеется участок ткани, вышедший из состояния
рефрактерности и успевший восстановить свою
возбудимость. Этот сегмент петли обозначен на
рис. 147 белым цветом и называется «окном воз
будимости». При электрической кардиостимуля
ции отдела сердца, где существует петля re-entry,
весь миокард одновременно переводится в состо
яние абсолютной рефрактерности, «окно возбу
димости» исчезает и циркуляция импульса пре
кращается. Наиболее наглядно это проявляется
при дефибрилляции сердца.
Устранить подобную циркуляцию можно также с помощью удлинения периода рефрактерности. При этом «окно возбудимости» может закрыться, поскольку циркулирующая волна наталкивается на участок, находящийся в состояние рефрактерности. Добиться этого можно с помощью антиаритмических препаратов, блокирую
щих Кт-каналы, что ведет к замедлению репо-ляризации и увеличению продолжительности рефрактерного периода. В этом случае «окно возбудимости» закрывается и движение импульса прекращается. Описанный механизм macro reentry лежит, как полагают, в основе трепетания предсердий.
При другой разновидности повторного входа - micro re-entry - движение импульса происходит по малому замкнутому кольцу, не связанному с каким-либо анатомическим препятствием. По-видимому, многие сложные тахиаритмии, в частности фибрилляции, связаны с механизмом micro re-entry. Сочетания петель, лежащих в разных плоскостях, возникают у больных с желудочковыми тахикардиями в остром периоде инфаркта миокарда.
Очень часто морфологическим субстратом для возникновения re-entry являются волокна Пур-кинье, находящиеся в зоне ишемии (рис. 148). Эти клетки устойчивы к гипоксии и могут не погибать в очаге инфаркта. Однако при этом они меняют свои электрофизиологические характеристики таким образом, что быстрые Na ь-кана-лы превращаются в «медленные». В этом случае проведение импульса замедляется и из зоны ишемии он выходит в тот момент, когда остальной миокард уже находится в состоянии относительной рефрактерности и готов к повторному возбуждению, но импульс из синусового узла еще не поступил. Возникает феномен повторного входа (re-entry), когда миокард дважды стимулируется одним и тем же импульсом: первый раз, когда он поступает из синусового узла, и второй раз, когда он повторно выходит из зоны ишемии. В этом случае разорвать петлю re-entry можно с помощью препаратов, блокирующих «медленные» Na^-каналы в зоне ишемии (лидокаин, новокаинамид).
Несомненным достоинством этих антиаритми-ков является то, что они проявляют высокое сродство именно к аномальным Иа+-каналам в зоне ишемии и практически не ингибируют быстрые Na^-каналы в клетках здорового миокарда, а значит, не влияют на электрофизиологические процессы в интактных кардиомиоцитах.
 2015-10-13
2015-10-13 2923
2923








