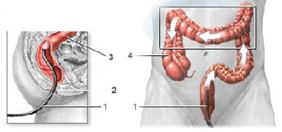
Пальцевое исследование
Хотелось бы подчеркнуть, что более 25% всех злокачественных новообразований прямой кишки можно выявить с помощью пальцевого исследования. Это исследование удобнее производить в коленно-локтевом положении, а у женщин еще и лежа на спине в гинекологическом кресле. Во время пальцевого исследования прямой кишки оценивают тонус сфинктеров заднего прохода, определяют расстояние нижнего полюса опухоли от края заднего прохода. Опухоль представляет собой плотное образование, как правило, суживающее просвет кишки. Если возможно, устанавливают протяженность опухоли, ее подвижность, отношение к окружающим органам и тканям. У женщин необходимо сочетать пальцевое исследование прямой кишки с исследованием влагалища. При этом оценивают состояние придатков матки, подвижность тела и шейки матки, слизистой оболочки задней стенки влагалища и степень их вовлечения в опухолевый процесс. Иногда удается уточнить расположение верхнего полюса опухоли, что не всегда возможно только при пальцевом исследовании прямой кишки. Также необходимо оценивать состояние клетчатки таза и тазовых лимфатических узлов. Наконец, после извлечения пальца из просвета кишки, можно судить о характере патологических выделений по их следам на перчатке.
Ректороманоскопия
Ректороманоскопия является обязательным методом исследования у больных РПК. Возможно использование как жесткого, так и гибкого аппаратов (фибросигмоидоскопа). В случае локализации опухоли в дистальном отделе сигмовидной кишки и прямой кишке осуществляют визуальную оценку новообразования, производят мазки- отпечатки для цитологического исследования, а при необходимости – биопсию ткани опухоли. Исключительное диагностическое значение ректороманоскопия приобретает при образованиях, недостижимых пальцем. Ректороманоскопия позволяет определить точный уровень расположения и протяженность опухоли. Во время исследования возможно определить консистенцию высоко расположенных опухолей и степень их подвижности.
Помимо опухоли в кишке могут быть обнаружены полипы или второе злокачественное новообразование.
Цитологическое исследование
Цитологическое исследование мазков-отпечатков с опухоли позволяет не только установить ее морфологическую структуру, но и определить степень сопутствующих воспалительных изменений. Забор материала для исследования наносит минимальную травму опухоли, его осуществляют путем осторожного прикосновения к ней кусочком поролона с помощью биопсийных щипцов. Затем материал, отпечатавшийся на поролоне, наносят на предметное стекло. Цитологическому исследованию подвергают материалы, полученные при пункции увеличенных паховых лимфатических узлов, а также чрескожной пункции метастатических узлов печени. Сравнительная оценка цитологического метода и биопсии показала, что совпадение диагнозов происходит в 95,6% наблюдений (Л.В. Максимова, 1985).
Биопсия
 Забор материала для биопсии наносит большую травму опухоли, чем получение материала для цитологического исследования. Вместе с тем этот метод является единственной возможностью морфологического подтверждения диагноза в предоперационном периоде. Для получения материала используют специальные биопсийные щипцы.
Забор материала для биопсии наносит большую травму опухоли, чем получение материала для цитологического исследования. Вместе с тем этот метод является единственной возможностью морфологического подтверждения диагноза в предоперационном периоде. Для получения материала используют специальные биопсийные щипцы.
Рис.1. Фиброколоноскопия
Фиброколоноскопия является одним из наиболее эффективных методов ранней диагностики новообразований толстой кишки. Только с помощью этого метода можно получить материал для гистологического подтверждения рака ободочной кишки. Его применение позволяет обнаружить синхронные опухоли, а также полипы ободочной кишки и при необходимости произвести их удаление.
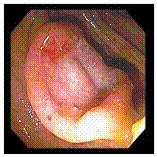
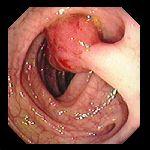
Рис.2. Малигнизированный полип Рис.3. Блюдцеобразный рак
толстой кишки толстой кишки
Рентгенодиагностика рака толстой кишки
До настоящего времени рентгенологические методы исследования имеют важное значение в обследовании больных колоректальным раком. Они позволяют определить: размеры, форму и локализацию опухоли; распознать ее прорастание опухоли в окружающие органы и ткани; проводить дифференциальную диагностику рака с другими заболеваниями толстой кишки; выявлять синхронные злокачественные или доброкачественные новообразования ободочной кишки; диагностировать различные осложнения рака (свищи, абсцессы, кишечную непроходимость, перфорацию); исследовать органы грудной клетки с целью исключения метастазов рака и сопутствующих заболеваний; изучить состояние мочевыводящих органов и степень их вовлечения в опухолевый процесс; выявить наличие метастазов в регионарных лимфатических узлах и пр.
Ведущим методом рентгенологического исследования толстой кишки является ирригоскопия. Основным рентгенологическим симптомом РПК является дефект наполнения при тугом ее заполнении контрастным веществом. Однако имеются и другие симптомы: атипическая перестройка рельефа слизистой оболочки, ригидность кишечной стенки, сужение участка кишки, ее фиксация. Дефект наполнения может иметь несколько разновидностей и в первую очередь это зависит от размеров и макроскопической формы роста опухоли. Так, при больших экзофитных образованиях, локализующихся в слепой или восходящей кишке, характерен дефект наполнения с неровными контурами. Однако в большинстве наблюдений определяется выраженное сужение кишки кольцеобразной формы.
В этих случаях на фоне обычного просвета кишки определяется суженный участок, протяженностью от 2 до 10 см. Полоска бария в области сужения, как правило, располагается слегка эксцентрично. Нередко сужение кишки может быть обусловлено ее спазмом. Однако в отличие от опухоли при спазме наблюдается небольшая протяженность суженного фрагмента, сохраняется нормальный рельеф слизистой оболочки, отсутствует расширение вышележащих отделов кишки. При рентгенологическом исследовании толстой кишки необходимо соблюдать правило многопроекционного исследования, поскольку при локализации опухоли в области левого изгиба или дистальном отделе сигмовидной кишки в прямой проекции имеющиеся изменения могут скрываться заполненными контрастной взвесью петлями прилежащих сегментов кишки. При этом правильный диагноз может быть установлен при изучении рентгенограмм в боковых проекциях.
Значительно труднее установить правильный диагноз при небольших размерах образования, не вызывающего сужения просвета кишки. В таких случаях полезным может оказаться проведение исследования в условиях двойного контрастирования.
Для уточнения диагноза используют и другие методы рентгенологических исследований: экскреторную урографию, цистографию, уретрографию, фистулографию. Несколько реже применяют лимфографию и ангиографию.
Ультразвуковые исследования
На наш взгляд, не менее информативным методом определения распространенности опухолевого процесса являются ультразвуковые методы исследования, которые позволяют с высокой степенью достоверности установить метастатическое поражение печени, глубину инфильтрации опухолью стенки кишки и окружающих тканей, выявить наличие абсцессов в зоне опухоли. Разрешающая способность ультрасонографии возрастает при использовании внутрипросветных датчиков. Для этого существуют не только жесткие конструкции для исследования органов таза, но и специальные устройства, вмонтированные в фиброколоноскоп. Применение интраоперационной ультрасонографии существенно увеличивает точность диагностики. При этом следует учесть более низкую стоимость этих методов по сравнению с компьютерной томографией.
Компьютерная томография
Во многих странах Европы и Америки для установления местной распространенности опухолевого процесса, а также выявления метастазов в регионарных лимфатических узлах используют высокоинформативный способ исследования – компьютерную томографию. Вместе с тем данные литературы свидетельствуют, что полученные в предоперационном периоде сведения не всегда совпадают с результатами интраоперационной ревизии и патоморфологических исследований удаленных операционных препаратов. При этом следует учитывать высокую стоимость метода.
Магнитно-ядерный резонанс
В последние годы для диагностики распространенности опухолевого процесса стали применять магнитно-ядерный резонанс, который позволяет существенно уменьшить лучевую нагрузку. В настоящее время этот метод не получил широкого применения в нашей стране из-за высокой стоимости оборудования.
Раково-эмбриональный антиген
Нередко для диагностики отдаленных метастазов рака производят определение уровня раково-эмбрионального антигена в сыворотке крови. На наш взгляд, этот тест может занять важное место в оценке радикальности выполненных оперативных вмешательств, поскольку установлено, что после удаления опухоли происходит снижение уровня антигена в крови. Также оправдано динамическое определение уровня раково-эмбрионального антигена в крови для раннего выявления рецидивов или метастазов рака в отдаленные сроки после хирургического лечения. Вместе с тем, отмечено повышение уровня раково-эмбрионального антигена не только у больных раком, но и у заядлых курильщиков, при циррозе печени, некоторых воспалительных заболеваниях, включая неспецифический язвенный колит.
Скрининговые тесты:
1. Среди всего населения: ректальное исследование, клинический анализ крови, после 40 лет ректороманоскопия каждые 3-5 лет.
2. Среди населения с колоректальным раком у родственников: ректороманоскопия каждые 3-5 лет начиная с 35 лет, контрастное исследование толстой кишки каждые 3-5 лет.
3. Пациенты с язвенным колитом более 10 лет нуждаются в резекции толстой кишки и ежегодной колоноскопии с биопсией.
4. Пациенты с семейным полипозом - резекция толстой кишки, исследование кишки через каждые 6 месяцев.
 2014-01-25
2014-01-25 717
717