Помимо лечения вертебрального синдрома воздействие одновременно должно направляться на локальные проявления экстравертебральных синдромов (мышечного, неврального и нейрососудистого).
Для купирования нейродистрофических очагов в мышцах с повышенным тонусом назначают упражнения, направленные на расслабление мышц (локального и общего воздействия), элементы МТ (растяжение мышц, ПИР), точечный массаж (седативная методика).
Прервать или уменьшить патологическую импульсацию из очагов и зон нейродистрофии, разрывая таким образом патологический круг и создавая условия для включения или усиления саногенетических процессов, можно и с помощью различных физиотерапевтических процедур (электрофорез с новокаином♠ или ганглиоблокаторами, диадинамотерапия или синусоидальный модулированный ток - электрофорез, бальнеологические и грязевые процедуры). На зоны нейродистрофии рекомендуется воздействовать и при помощи методик рефлексотерапии, точечного и сегментарно-рефлекторного массажа.
Массаж. При поражении шейного отдела позвоночника проводят массаж воротниковой зоны, а при наличии корешковой симптоматики - массаж мышц руки. При выраженном болевом синдроме приемы массажа выполняют по седативной методике.
При поражении пояснично-крестцового отдела позвоночника массаж при болевом синдроме направлен на расслабление спазмированных мышц; по мере стихания боли и расслабления мышц спины (особенно паравертебральных мышц) приемы массажа становятся более интенсивными (тонизирующая методика). Курс массажа - 10-12 процедур.
Физиотерапию проводят по строгим показаниям.
— В стадии обострения: диадинамометрия, высокоинтенсивная импульсная магнитотерапия (методики - контактная, стабильная и лабильная), чрескожная электроаналгезия, инфракрасное лазерное излучение, ультрафонофорез гидрокортизона, анальгина♠ на паравертебральные зоны позвоночника, локальное охлаждение как самостоятельный фактор и его сочетание с импульсными токами низкой частоты. В стадии ремиссии: электрофорез лития на позвоночник, низкоинтенсивное широкополосное электромагнитное излучение, бальнеологические процедуры.
СКОЛИОТИЧЕСКАЯ БОЛЕЗНЬ (СКОЛИОЗ)
КЛАССИФИКАЦИИ
Сколиоз - генетически обусловленное заболевание ОДА, характеризующееся искривлением позвоночника во фронтальной плоскости с торсией позвонков (скручиванием их в процессе роста), ведущее к нарушениям функции органов грудной клетки, а также к косметическим дефектам. Термин введен К. Галеном. Сколиоз наблюдается при многих заболеваниях, являясь в подавляющем большинстве случаев одним из их проявлений.
Патогенетическая классификация сколиозов основана на выделении ведущего фактора, обусловливающего развитие деформации позвоночника.
— Дискогенный, статический и нервно-мышечный факторы играют роль в развитии всех типов сколиотической деформации - особенности каждого типа определяются тем, какой из этих факторов является первичным и наиболее значимым.
— Структуральный сколиоз развивается при некоторых обменных заболеваниях, приводящих к функциональной неполноценности соединительнотканных структур (синдром Марфана, синдром Элерса-Данлоса и др.). При этих заболеваниях сколиотическая деформация выступает в качестве одного из симптомов, причем не самого главного.
— Статическим сколиозом называют структуральный сколиоз, первичной причиной развития которого является наличие статического фактора - асимметричной нагрузки на позвоночник, обусловленной врожденной или приобретенной асимметрией тела (например, различной длиной нижних конечностей).
Внимание! При сколиотической болезни, выделяемой в особую нозологическую форму, искривление позвоночника - главный симптом.
Термин «сколиотическая болезнь» объединяет врожденный, диспластический и идиопатический сколиоз.
Причина развития диспластического сколиоза - дисплазия межпозвоночного диска, выражающаяся в эксцентричном расположении пульпозного ядра. При диспластическом сколиозе часто выявляются костные аномалии (например, незаращение дужек позвонков), не оказывающие непосредственного влияния на форму позвоночника, но свидетельствующие о наличии диспластического синдрома.
Среди структурных деформаций позвоночника наиболее частыми являются идиопатические сколиозы, т.е. сколиозы с невыясненной этиологией. В зарубежных странах в настоящее время ведущим принципом классификации идиопатических сколиозов является возрастное деление деформаций, предложенное J.I. James.
— Сколиозы детей младшего возраста - развиваются в первые два года жизни, чаще наблюдаются у мальчиков, чаще левосторонние, с длинными пологими дугами, в большинстве случаев регрессируют.
— Ювенильные сколиозы - развиваются между третьим годом жизни и началом пубертатного периода, чаще наблюдаются у девочек, чаще правосторонние, прогрессирующие.
— Сколиозы подростков - начало развития совпадает с периодом полового созревания и продолжается до завершения роста костей. Чаще встречается у девочек, прогрессирование определяется потенцией костного роста.
— Сколиозы взрослых - развиваются после завершения костного роста.
Врожденный сколиоз обусловлен грубыми пороками развития скелета, такими как нормосчетными или добавочными боковыми клиновидными позвонками или полупозвонками, нарушениями сегментации - односторонними позвонковыми или реберными конкресценциями.
В противоположность идиопатической форме врожденный сколиоз даже в раннем периоде заболевания по степени деформации может быть отнесен к сколиозам II степени и редко определяется в форме сколиоза I степени.
Понятие «торсия» следует относить к структуральному сколиозу. При этом для большей четкости необходимо различать два элемента торсии:
— 1-й элемент - типичная деформация позвонка вследствие асимметричного роста отдельных его частей;
— 2-й элемент - поворот (скольжение) одного деформированного позвонка по отношению к соседнему (со скручиванием дисков и связочного аппарата) в сочетании с поворотом всей дуги искривления в выпуклую сторону.
Указанные структурные изменения всегда сопровождаются контрактурой мышц на выпуклой стороне позвоночника. Движения позвоночника нарушены, наступают компенсаторные искривления выше и ниже основного искривления. В поясничном отделе позвоночника часто, наряду с торсией, возникает патологический лордоз, который увеличивается по мере роста кифоза в грудном отделе. Реберный горб на стороне выпуклости позвоночника вначале бывает мало заметен, затем, по мере увеличения торсии и бокового искривления, реберная дуга увеличивается на одной стороне (например, справа при правостороннем сколиозе); на противоположной стороне происходит уплощение ребер. Вследствие деформации и ребер формируется значительный горб (рис. 10.6).
 Рис. 10.6. Схема образования реберного горба: а - действие паравертебральных мышц на ребра с выпуклой стороны искривления; б - направление действия сил в процессе формирования реберного горба
Рис. 10.6. Схема образования реберного горба: а - действие паравертебральных мышц на ребра с выпуклой стороны искривления; б - направление действия сил в процессе формирования реберного горба
Спереди грудная клетка также изменяется, причем выпуклость ребер будет на стороне, противоположной искривлению позвоночника. Такое изменение грудной клетки не остается без влияния на органы грудной полости:
— аорта повторяет изгибы позвоночника;
— легкое с одной стороны сдавлено, с другой - несколько эмфизематозно расширено, в результате этого нарушается механика дыхания, что сопровождается ухудшением функции внешнего и тканевого дыхания;
— сердце смещается в косом направлении; возникновение гипертензии в малом круге кровообращения с развитием гипертрофии миокарда правой половины сердца приводит к образованию «кифосколиотического сердца» и в конечном итоге - симптомокомплексу легочно-сердечной недостаточности.
По величине деформации сколиозы классифицируют следующим образом (Чаклин В.Д.):
I степень - до 10°;
II степень - 11-30°;
III степень - 31-60°;
IV степень - больше 60°.
Развитие сколиотической деформации сопровождается закономерным формированием ФБ, компенсаторной гипермобильности, регионарного постурального мышечного дисбаланса, неоптимального статико-динамического стереотипа, т.е. всех патобиомеханических изменений, являющихся предметом средств реабилитации (в частности, МТ, физических упражнений, коррекции положений, массажа и др.). Именно поэтому при построении программы восстановительного лечения данного заболевания необходимо помнить, что тактика лечения должна строиться на основе патобиомеханических закономерностей формирования искривления позвоночника.
10.3.2. ВОССТАНОВИТЕЛЬНОЕ ЛЕЧЕНИЕ
Консервативное лечение
Консервативное лечение больных сколиозом основано на сочетании общеоздоровительных факторов, содействующих укреплению организма больного, улучшению его физического развития и повышению работоспособности, со специальными ортопедическими мероприятиями, направленными на предупреждение прогрессирования деформации, стабилизацию и коррекцию ее. Путем регулирования процессов роста можно добиться некоторого уменьшения торсионно-клиновидной деформации. «Управление» процессом роста - суть патогенетического подхода к лечению больного сколиозом (Мовшович И.А., Риц И.А.). Замедление роста на выпуклой стороне искривления достигают перераспределением нагрузок на позвоночнике. Перераспределение нагрузок обеспечивают:
— корсетированием, коррекцией осанки за счет избирательной тренировки мышц туловища, изменением положения таза во фронтальной плоскости с помощью ортопедических изделий (например, «косков», набоек на обувь, ортопедической обуви и др.);
— изменением конфигурации позвоночника (за счет методик ЛФК и МТ, направленных на устранение ФБ и функциональных ограничений подвижности позвоночника, препятствующих формированию новой конфигурации);
— двигательным режимом в течение дня.
Двигательный режим в течение дня
Использование общеоздоровительных факторов предусматривает организацию общего и специального двигательного режима.
— Общий двигательный режим основан на соблюдении гигиенических требований: продолжительности сна, чередовании физических нагрузок и отдыха в течение дня, закаливающих процедурах, рациональном питании, прогулках и играх на воздухе, отдыхе днем после школьных занятий.
— Специальный двигательный режим - все мероприятия направлены на создание условий для правильной рабочей позы во время занятий и отдыха (например, парта, стул, другая мебель, специальные подставки под стопы и др.). При организации игр следует ограничить бег в течение длительного времени, прыжки, связанные с асимметричной нагрузкой и ношением тяжести. На уроках ФК при выраженных степенях деформации исключают упражнения, способствующие мобилизации позвоночника.
Мануальная терапия
МТ при лечении сколиотической деформации направлена на снятие функциональных блокад в ПДС, восстановление физиологического положения позвонков, открытие зон роста компрессионно деформированных апофизов позвонков, формирование физиологических изгибов и адекватного двигательного стереотипа.
Применение МТ показано при нарушениях осанки в виде сколиозирования и сколиотической болезни 1-2-й степени. Наиболее продуктивный возраст лечения - до 20-23 лет. Назначение МТ при деформациях позвоночника 3-4-й степени оправданно лишь в случаях возникновения вертеброгенных болевых синдромов.
Технические особенности МТ при прогрессирующих формах структуральных сколиозов состоят в необходимости:
— во-первых, соблюдать повышенную осторожность и использовать только мягкие, щадящие приемы;
— во-вторых, применять только дифференцированную методику выполнения манипуляций, обеспечивающую локальную направленность воздействия;
— в-третьих, проводить все приемы только в одном направлении - в направлении коррекции деформации, избегая чрезмерного увеличения подвижности позвоночника.
Методику МТ можно дополнять следующими приемами.
— Коррекцию мышечных нарушений осуществляют за счет снижения мышечного тонуса и растягивания укороченных мышц, препятствующих коррекции искривления; укрепления мышц, обеспечивающих удержание коррекции. В данном случае целесообразно использовать реципрокный вариант ПИР с последующим растяжением.
— Аутостабилизацию позвоночника осуществляют путем создания локальной миофиксации. Локальную миофиксацию создают нацеленными упражнениями с изометрическим напряжением без последующего растяжения.
МТ в сочетании с ПИР и гравитационной релаксацией, ЛФК, массажем - наиболее действенный консервативный метод лечения сколиотической деформации.
МТ абсолютно противопоказана при:
— сколиозах, развивающихся на почве травм, опухолей, инфекционных поражений позвоночника;
— тяжелом остеопорозе;
— компрессии спинного мозга, компрессионной или ишемической миелопатии;
— тяжелой сопутствующей висцеральной патологии;
— конституциональной гипермобильности.
Внимание! Тракционные манипуляции при сколиозе применять не рекомендовано. Резко выраженная торсия - противопоказание к проведению МТ даже при небольшой степени фронтального искривления.
Ортопедические мероприятия
Ортопедические мероприятия направлены на:
— уменьшение искривления;
— удержание позвоночника в течение длительного времени в корригированном положении.
Для этого применяют такие вспомогательные ортопедические средства, как специальные укладки, корригирующие кроватки, коски под пятку, прокладки под ягодичную область, деторсионные валики, гипсовые редрессирующие или шинно-кожаные корсеты (ортезы). Все эти средства направлены на пассивную коррекцию деформации.
Лечебная физическая культура
ЛФК должна сопровождать все этапы лечения сколиоза. При этом необходимо учитывать следующие общие положения.
— Какие бы методы ЛФК ни применялись, они не будут эффективны, если используются изолированно от других методов лечения.
— ЛФК, проводимая без учета выносливости мышечной системы, дает отрицательный эффект. В каждом отдельном случае необходимо дозировать занятия ЛГ, основываясь на результатах функциональных проб с нагрузкой сердечно-сосудистой системы, а также на данных исследования силовой выносливости мышц.
Основная цель ЛГ - противодействие развитию деформации позвоночника путем дифференцированного влияния на определенные мышечные группы для повышения их силы и выносливости. Наряду с деформацией позвоночника у больных сколиотической болезнью наблюдаются отставание в физическом развитии, нарушение сердечно-сосудистой системы и органов дыхания. Именно поэтому физические упражнения в комплексе с другими средствами ЛФК должны быть направлены на повышение функциональных возможностей всего организма больного.
С целью реализации основных задач необходимо предусмотреть и решение ряда других задач:
— создание благоприятных условий для улучшения показателей физического развития;
— повышение функциональных возможностей системы кровообращения, дыхания и других систем организма;
— воспитание у больного сознательного и активного отношения к длительному лечению, требующему упорства и настойчивости;
— создание стереотипа правильной осанки.
Основное средство ЛФК - гимнастические упражнения общеукрепляющего и специального характера, подбор которых должен проводиться с учетом деформации, течения заболевания, общего состояния, возраста больного и его физического развития.
Для активной коррекции деформации позвоночника применяют специальные упражнения - корригирующие, симметричные, асимметричные и деторсионные.
— Корригирующие упражнения предусматривают максимальную мобилизацию позвоночника, на фоне которой проводят коррекцию дуги искривления с помощью специальных противоискривляющих (корригирующих) упражнений.
— Асимметричные упражнения также базируются на принципе коррекции позвоночника, однако отличаются оптимальным воздействием на его кривизну, умеренным растягиванием мышц и связок на вогнутой дуге искривления и дифференцированным укреплением ослабленных мышц на выпуклой стороне.
— В основе симметричных упражнений лежит принцип минимального биомеханического воздействия специальных упражнений на кривизну позвоночника. Эти упражнения не требуют учета сложных биомеханических условий работы деформированной локомоторной системы, что снижает до минимума риск их ошибочного применения. Симметричные упражнения оказывают неодинаковое воздействие на симметрично расположенные мышцы туловища, которые в результате деформации позвоночника находятся в физиологически несбалансированном состоянии. Например, слабым мышцам туловища при каждом симметричном движении предъявляются повышенные функциональные требования, вследствие чего они тренируются интенсивней, чем более сильные мышцы. Это явление - суть коррекции нервно-мышечного аппарата и создания уравновешенного мышечного корсета.
— Деторсионные упражнения, направленные на устранение деформаций, предусматривают вращение позвонков в сторону, противоположную торсии, в области сколиоза; коррекцию искривления с выравниванием таза; растягивание сокращенных и укрепление растянутых мышц в поясничном и грудном отделах. Деторсионные упражнения выполняют из ИП лежа, стоя на четвереньках, на наклонной плоскости, в висе на гимнастической стенке.
Разгрузка позвоночника при лечении деформации - необходимое условие для специального и локального воздействия на него. Положение разгрузки не только позволяет более эффективно воздействовать на зону костной деформации, но и улучшить крово-и лимфообращение в окружающих мышцах и связках. Часто разгрузку комбинируют с вытяжением позвоночника на наклонной плоскости. К пассивному вытяжению относят длительное лежание на функциональной кровати (на наклонной плоскости) с приподнятым головным концом - при этом используют продольное и поперечное вытяжение. Активного вытяжения достигают с помощью специальных упражнений.
Особое внимание следует уделять воспитанию правильного дыхания, так как «полное» дыхание не только обеспечивает физиологические условия для работы мышц, оказывает общеукрепляющее действие, но и является важным корригирующим упражнением. Известно, что при всех фазах дыхания в нормальных условиях кривизна позвоночника изменяется: при вдохе кифоз выравнивается (действие мышц - разгибателей позвоночника и длинных мышц затылка); при форсированном вдохе форма позвоночника еще более приближается к вертикальной прямой. При выдохе кифотический изгиб в грудном отделе приходит в ИП с небольшим сглаживанием поясничного лордоза. Спокойный выдох происходит в основном благодаря действию массы грудной клетки. При усиленном выдохе в работу включаются внутренние межреберные мышцы, зубчатая задняя нижняя, поперечная мышца грудной клетки и в меньшей степени поперечная мышца живота. Целесообразно в занятия дополнительно вводить дыхательные упражнения в ИП лежа на боку (на стороне грудного искривления).
Для увеличения межреберных промежутков рука пациента на стороне западения поднимается вверх за голову и в таком положении выполняется несколько дыхательных движений. При этом внимание пациента обращают на развертывание и поднимание реберных дуг. Такое дыхание оказывает умеренное деторсионное воздействие на позвонки и ребра с вогнутой стороны.
Основа ЛГ - общеукрепляющие упражнения, на фоне которых осуществляется коррекция.
— При сколиозе I степени проводят симметричную тренировку всех мышц. Исследования (Кон И.И. и др.) показали, что для больного сколиозом все упражнения по существу являются асимметричными в связи с тем, что электрическая активность мышечных групп на выпуклой и вогнутой стороне искривления различна. Однако при сколиозе 1 степени упражнения выполняют при симметричных ИП.
— При сколиозе II степени на фоне общеукрепляющих упражнений в занятиях применяют:
■ самокоррекцию;
■ асимметричную коррекцию;
■ деторсионные упражнения (по показаниям).
Асимметричные ИП для выполнения упражнений подбирают индивидуально. При этом учитывают деформацию позвоночника в сагиттальной плоскости - «круглая» или «плоская» спина, поясничный гиперлордоз и др. Задача асимметричного ИП - приблизить центр массы позвоночника к среднеосевой линии тела (например, при правостороннем грудном сколиозе этого достигают, как правило, отведением правой руки в сторону с одновременным поднятием левой руки вверх, при левостороннем поясничном сколиозе - отведением левой ноги) и в этом положении тренировать мышцы.
При грудопоясничной деформации показана тренировка пояснично-подвздошной мышцы на вогнутой стороне позвоночника по методике И.И. Кона.
— Первый тип тренировки - изотонический. ИП - лежа на спине, бедро, а также голень по отношению к бедру согнуты под углом 90°. На нижнюю треть бедра надевают манжетку, соединенную через блок с грузом. Тренировка состоит в сгибании бедра с прижатием его к животу. Начинать следует с 15-20 сгибаний при грузе 3-5 кг (в зависимости от силы мышц пациента). За 3 мес число движений увеличивают вдвое, за 6 мес - втрое (до 60 сгибаний при том же грузе) под контролем силовой выносливости мышц.
— Второй тип тренировки - изометрический. ИП то же, но пациент удерживает груз в 2-3 раза больший в течение 10 с, не производя никаких движений. Постепенно время удержания груза увеличивают: за 3 мес - в 2 раза, за 6 мес - в 3 раза. Коррекцию сколиотического искривления достигают за счет уменьшения наклона поясничного отдела на стороне тренировки, что ведет к уменьшению дуги искривления.
Положительный эффект, достигнутый группой приведенных специальных упражнений, должен быть закреплен посредством выработки стереотипа правильного положения тела (нормальная осанка) и общего укрепления организма больного. Выработке правильной осанки помогают упражнения, направленные на улучшение чувства равновесия, координации движений, укрепление мышц туловища и конечностей (физические упражнения без и с гимнастическими предметами, с отягощением и дозированным сопротивлением), с усилением зрительного контроля за движением (упражнения, выполняемые перед зеркалом) и на самокоррекцию с ориентированием преимущественно на суставно-мышечное чувство (с временным выключением зрительного контроля). Только путем общеукрепляющего воздействия на весь организм - укреплением мышц туловища и конечностей, улучшением деятельности внутренних органов (в первую очередь сердечно-сосудистой системы и органов дыхания) - может быть обеспечен положительный терапевтический эффект.
Лечебное плавание
Помимо физических упражнений, в комплексное лечение детей, страдающих сколиозом, включают лечебное плавание.
Лечебное плавание - одно из важных звеньев комплексного лечения. При плавании происходит естественная разгрузка позвоночника, уменьшается асимметричная работа паравертебральных мышц, восстанавливаются условия для нормальных взаимоотношений тел позвонков. Самовытяжение позвоночника во время скольжения по воде дополняет разгрузку зон роста тел позвонков, одновременно укрепляются мышцы позвоночника и всего скелета, совершенствуется координация движений, воспитывается чувство правильной осанки.
Противопоказанием к занятиям плаванием может быть лишь нестабильность позвоночника с разницей между углом искривления (на рентгенограмме в положении лежа и стоя) более 10-15°.
Лечебное плавание включает применение следующих видов упражнений:
— свободное плавание;
— плавание с различными поддерживающими плавучими средствами;
— плавание определенными способами;
— ныряние и элементы подводного плавания;
— игры в воде.
Основной стиль плавания для терапии сколиоза - брасс с удлиненной паузой скольжения, во время которой позвоночник максимально вытягивается, а мышцы туловища статически напряжены.
При подборе плавательных упражнений необходимо также учитывать степень сколиоза.
— При сколиозе I степени используют только симметричные плавательные упражнения: брасс (на груди), удлиненная пауза скольжения, кроль (на груди), проплывание скоростных участков под контролем функциональных проб.
— При сколиозе II-III степени задача коррекции деформации вызывает необходимость применения асимметричных ИП. Плавание в позе коррекции после освоения техники брасс должно занимать в процедуре 40-50% времени. Это значительно снимает нагрузку с вогнутой стороны дуги позвоночника.
— При сколиозе IV степени на первый план выдвигается задача не коррекции деформации, а улучшения общего состояния организма, функционального состояния сердечно-сосудистой системы и органов дыхания. В связи с этим используют симметричные ИП. Особое внимание уделяют дыхательным упражнениям. Однако для тренировки сердечно-сосудистой системы и тренировки мышц необходимо индивидуально вводить проплывание коротких скоростных отрезков (под строгим контролем).
Массаж
Массаж подготавливает нервно-мышечный аппарат больного к физическим упражнениям и усиливает достигнутое ими физиологическое действие на организм. Массаж показан больным детям со слабым развитием связочно-мышечного аппарата, детям младшего возраста, недостаточно четко и интенсивно выполняющим физические упражнения, а также больным с прогрессирующими формами сколиоза.
При сколиозе I степени проводят общеукрепляющий массаж, при сколиозе II-III степени - дифференцированный (рис. 10.7).
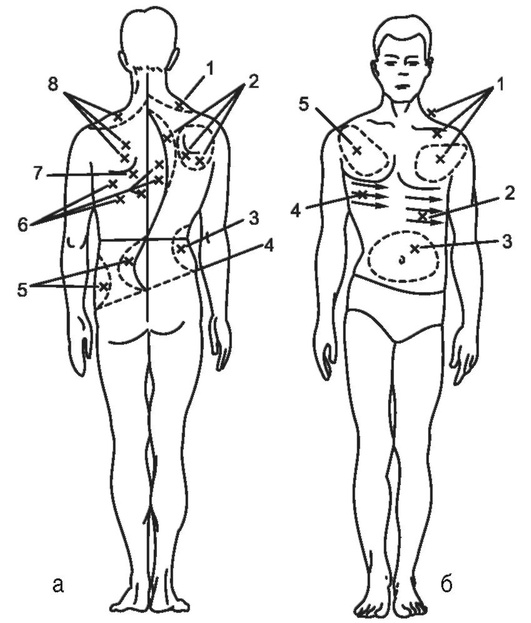
Рис. 10.7. Схема дифференцированного массажа (по А.М. Рейзману). Вид сзади (а): 1 - расслабление и растягивание верхней порции трапециевидной мышцы; 2 - укрепление длинных мышц в грудной области, реберного выступа и снижение его высоты ритмическим надавливанием на ребра; 3 - расслабление и растягивание запавших мышц в области поясничной вогнутости; 4 - оттягивание крыла подвздошной области; 5 - укрепление мышечного валика, снижение его высоты и формирование талии; 6 - расслабление и растягивание межреберных мышц и связок в области грудной вогнутости; 7 - оттягивание угла лопатки; 8 - укрепление мышц над лопаткой и верхней порции трапециевидной мышцы. Вид спереди (б): 1 - укрепление мышц плечевого пояса; 2 - укрепление мышц в области переднего реберного горба и выравнивание его надавливанием по направлению кзади; 3 - укрепление мышц брюшного пресса; 4 - выравнивание реберных дуг захватыванием их от позвоночника и направлением кпереди; 5 - расслабление грудных мышц и оттягивание плеча назад
Физиотерапия
В комплексе лечебно-восстановительных мероприятий определенное место принадлежит физиотерапии, задачи которой при I-II степени сколиоза:
— оказать общеукрепляющее и корригирующее действие на позвоночник;
— улучшить кровообращение и питание костно-мышечных тканей;
— укрепить мышцы спины и живота;
— нормализовать функциональное состояние нервно-мышечного аппарата;
— разгрузить «слабую половину» позвоночника.
Наряду с созданием статико-динамического режима (средствами ЛФК) патогенетическими методами физиотерапии являются: электростимуляция мышц, электрофорез, индуктотермия, УФО, водолечение.
Электростимуляцию ослабленных мышц спины и живота проводят на стороне выпячивания позвоночника (квадратной и длинной наружной косой мышц). Для повышения лечебного эффекта рекомендовано сочетать электростимуляцию одновременно с индуктотермией или чередовать с парафино-озокеритовыми аппликациями (42-46 °С) на область спины.
Ультразвуковую терапию применяют паравертебрально на уровне искривления. Режим импульсный, контакт прямой, методика подвижная, доза 0,2 Вт/см2, по 3-4 мин, через день.
Используют хвойные или пресные ванны, 36-37 °С, 10-15 мин, через день. Ванны желательно сочетать с циркулярным душем (35-36 °С, 5-10 мин), гидромассажем (по обеим сторонам позвоночника, давление 1-1,5 атм).
Применяют кальций-фосфор-индуктофорез области позвоночника. Электроды располагают паравертебрально на уровне дуги позвоночника. Продолжительность процедуры - 15 мин, через день. Детям с неврологическими расстройствами в целях нормализации основных нервных процессов и улучшения трофической функции нервной системы рекомендован общий кальций-электрофорез (Щедрина А.Г.), 15-20 мин, через день.
Общее УФО применяют по основной схеме, через день, 16 процедур (в целях общеукрепляющего действия и усиления минерального обмена веществ).
При прогрессирующих тяжелых сколиозах III степени и безуспешности консервативных мероприятий показано оперативное лечение - костно-пластическая фиксация и резекция ребер (в целях коррекции реберного горба) с последующим применением средств ЛФК и общеукрепляющей физиотерапии (общее УФО, аэроионизация, хвойные ванны в сочетании с душем и др.). Проводимые восстановительные мероприятия способствуют значительному улучшению исхода хирургического лечения сколиоза.
При лечении сколиоза у взрослых следует направить внимание не столько на коррекцию деформации позвоночника, сколько на создание условий компенсации, устранения болевых ощущений и уменьшение или устранение реберного горба. С этой целью применяют консервативные и хирургические методы.
Хирургическое лечение
За последние 10-15 лет хирургами различных стран предложен целый ряд металлических конструкций и костных имплантатов, которые создают внутреннюю корригирующую силу, воздействующую на деформированный позвоночник и удерживающую его в положении коррекции.
Задачи восстановительного лечения в предоперационном периоде:
— общеукрепляющее воздействие на организм больного;
— улучшение функционального состояния сердечно-сосудистой системы и органов дыхания;
— обучение дыхательным и элементарным физическим упражнениям, применяемым в ранние сроки после операции.
Средства для решения поставленных задач - дыхательные упражнения (статического и динамического характера), упражнения, направленные на увеличение подвижности позвоночника, улучшение координации движений для овладения навыками активной самокоррекции. В сочетании с физическими упражнениями применяют ортопедические мероприятия:
— наклонные плоскости, содействующие увеличению мобильности позвоночника;
— редрессирующие корсеты и аппараты (ортезы) различных конструкций для мобилизации позвоночника.
Одно из средств ЛФК - лечебное плавание, которое наряду с общеоздоровительным и укрепляющим действием на организм больного содействует решению основных задач - повышению мобильности позвоночника и улучшению функции дыхания. Для этого в занятиях широко используют упражнения в водной среде, развивающие гибкость позвоночника, а также плавание кролем.
При тяжелых фиксированных кифосколиозах с углом искривления более 90° в течение 2 нед применяют активное динамическое вытяжение.
Предоперационная подготовка больных дает возможность определить пределы коррекции деформации позвоночника, адаптировать пациентов к новым условиям, в которых они будут находиться в послеоперационном периоде, и предупредить возможные осложнения после операции.
В послеоперационном периоде выделяют три этапа: ранний послеоперационный, восстановительный и тренировочный.
— Задачи раннего послеоперационного этапа, длительность которого 10-12 дней, - улучшение общего состояния больного после операции, предупреждение возможных осложнений со стороны функции внешнего дыхания. В занятиях применяют дыхательные упражнения (большей частью статического характера) и элементарные движения в дистальных отделах конечностей.
— Восстановительный этап начинается после снятия послеоперационных швов и продолжается до момента выписки больного из стационара. Занятия ЛГ расширяют за счет использования динамических дыхательных и общеразвивающих упражнений для верхних и нижних конечностей. Движения в суставах выполняют с большим объемом из ИП лежа на спине и животе. Добавляют изометрические сокращения (экспозиция 5-7 с) и последующее расслабление мышц туловища. Назначают курс массажа мышц (вначале по седативной методике).
— Тренировочный этап начинается за 2 нед до выписки больного из стационара для дальнейшего лечения в условиях санатория или поликлиники. Двигательный режим - свободный, а в конце этапа - тренирующий. Средства ЛФК - упражнения общеукрепляющего характера из различных ИП, с полным объемом движений в суставах, с применением отягощений и дозированного сопротивления. Добавляют упражнения, направленные на улучшение координации движений и воспитание правильной осанки в новых статико-динамических условиях.
По данным отечественной и зарубежной литературы, анализ результатов социальной реабилитации показал, что больные сколиозом трудоспособны и работают по самым различным специальностям, однако правильному выбору профессии должна способствовать своевременная профессиональная консультация. Учитывая функциональные возможности позвоночника, сердечно-сосудистой системы и органов дыхания, больным рекомендуют получение специального среднего и высшего образования для выполнения квалифицированного труда.
10.4. РЕАБИЛИТАЦИЯ БОЛЬНЫХ ПРИ ПОВРЕЖДЕНИЯХ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Перелом - нарушение целостности кости под влиянием одномоментного действия травмирующей силы. При переломе кости в зоне травмы возникает очаг ирритации, который приводит в действие механизмы репаративной регенерации - заживления костной раны (мозолеобразование). Процесс заживления перелома протекает стадийно. Клинически различают четыре стадии сращения кости после перелома.
— I стадия - первичное «спаяние» отломков (в первые 3-10 дней). Отломки подвижны и легко смещаются.
— II стадия - соединение отломков посредством мягкой мозоли (через 10-50 и более дней после травмы).
— III стадия - костное сращение отломков (через 30-90 дней после травмы). Окончание этой стадии характеризуется отсутствием эластичности в области повреждения и безболезненностью при приложении некоторой силы. К концу этого периода рентгенологически определяется сращение костных отломков, что служит показанием для прекращения иммобилизации.
— IV стадия - функциональная перестройка кости. Клинически и рентгенологически выявляются признаки прочной консолидации отломков зрелой костью.
10.4.1. ЗАДАЧИ И ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ
Основная задача любого метода лечения переломов - не только сращение отломков, но и функциональное восстановление поврежденной конечности, позвоночника, таза и в конечном счете - восстановление оптимального динамического стереотипа.
Главный принцип лечения переломов можно сформулировать таким образом: функциональный результат через анатомический.
Основные принципы лечения переломов
— Выбор метода лечения перелома определяют общим состоянием больного, его возрастом, характером и локализацией повреждения.
— Репозиция отломков обеспечивает восстановление длины и формы конечности, создает предпосылки для быстрейшего сращения и наиболее полного восстановления функции.
— Вправленные отломки должны находиться в фиксированном положении до костного сращения.
— Принципы функционального (физические упражнения, приемы массажа, физические факторы, эрготерапия) и анатомического восстановления при лечении переломов взаимосвязаны и взаимозависимы; их противопоставление недопустимо.
Неподвижность в зоне повреждения может быть достигнута тремя основными методами.
— Фиксационный метод - наложение на поврежденную конечность фиксирующей повязки (аппарата). В настоящее время в наружной фиксации сложилось два основных направления: жесткая и функциональная иммобилизация. Преследуя по сути одну цель - восстановление у пострадавшего поврежденного органа и его функции, - эти направления принципиально отличаются по степени активизации ОДА.
■ Жесткая иммобилизация (например, гипсовая повязка) создает лишь максимальную обездвиженность поврежденного сегмента и близлежащих суставов (до первичной консолидации перелома).
■ Функциональная иммобилизация, напротив, предполагает ранние физические нагрузки на поврежденные сегменты конечности, туловища. Больные начинают с активных движений фиксированной конечностью и заканчивают контролируемой нагрузкой на поврежденный сегмент ОДА. Мышечное напряжение с активными движениями в конечности запускает очень важный для функционального направления механизм мышечной помпы. Напряжение мышечной ткани на поврежденной конечности в условиях фиксации приводит к выдавливанию венозной крови, лимфы, межтканевой жидкости из поврежденного сегмента на уровень выше повязки либо в магистральные сосуды, тем самым стимулируя снижение отека и, как следствие, болевого синдрома на 4-6 сут от момента травмы. Нагрузочные движения в суставах и по оси конечности, по мере спадения отека, помогают обеспечить у больных направленный рост кровеносных сосудов в формирующейся костной мозоли.
■ Чуть более 10 лет при повреждениях ОДА стали применять различные материалы, заменяющие гипс.Формирование нового подхода к лечению пострадавших связано с полимерными бинтами, имеющими не только традиционную жесткую структуру, но и мягкую, неэластичную. Разработан способ этапного функционального ортезирования (ортезы или брейсы, имеющие ограничительные шарниры сразу в области нескольких суставов конечности), основанного на возможности контроля врача за движениями в суставах поврежденной конечности пациента. При различных конструкциях ортопедических аппаратов применяют принципы компрессионного воздействия или динамического газо-и влагообмена, позволяющие проводить ранние движения поврежденной конечностью.
— Экстензионный метод - растяжение поврежденного сегмента конечности с помощью систем постоянного вытяжения. При этом различают две фазы: репозиционную и ретенционную.
■ Во время 1-й фазы - репозиционной (ее продолжительность от нескольких часов до нескольких суток) - добиваются сопоставления отломков, устраняя все виды смещения с помощью грузов.
■ После этого наступает 2-я фаза - ретенционная: несколько уменьшив грузы, а следовательно, силу вытяжения, удерживают отломки до появления сращения, избегая при этом как перерастяжения, так и рецидива смещения костных фрагментов.
— Оперативный метод:
■ открытое, через операционную рану, сопоставление отломков и скрепление их тем или иным способом (винтами, интрамедуллярными или кортикальными металлическими фиксаторами и др.);
■ закрытая репозиция и удержание отломков в сопоставленном положении с помощью дистракционно-компрессионных аппаратов.
Длительная неподвижность (фиксация) поврежденного сегмента конечности вызывает ряд специфических местных изменений:
— развиваются мышечная атрофия и ограничения подвижности в фиксированных суставах;
— снижается количество кальция в костной ткани, а также синовиальной жидкости в суставах;
— резко ухудшается питание суставных хрящей, понижается их эластичность; там, где имеются складки синовиальной оболочки, происходит их склеивание (рис. 10.8);
— иммобилизованные мышцы подвергаются атрофически-дегенеративным изменениям.
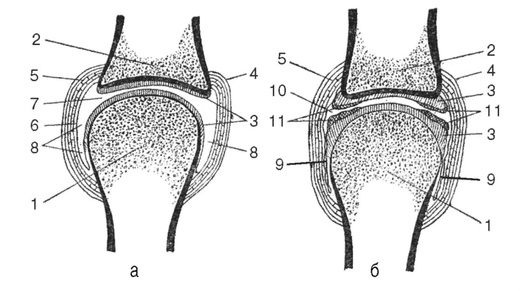
Рис. 10.8. Изменения в суставе при длительной иммобилизации: а - фронтальный распил нормально функционирующего сустава; б - фронтальный распил сустава, подвергшегося длительной иммобилизации: 1-2 - суставные концы костей; 3 - суставные хрящи; 4 - фиброзная капсула; 5 - промежуточный субсиновиальный слой капсулы; 6 - синовиальная оболочка; 7 - суставная щель; 8 - боковые отделы суставной полости; 9 - зарастающие боковые отделы суставной полости (срастающаяся синовиальная оболочка); 10 - суставная полость, значительно уменьшенная в объеме; 11 - наплывы синовиальной оболочки на хрящ
10.4.2. ПЕРИОДЫ ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ (ДВИГАТЕЛЬНЫЙ РЕЖИМ)
В соответствии с характером повреждения и этапами лечения больных весь курс реабилитации условно подразделяют на три периода: иммобилизации, постиммобилизационный и восстановительный.
Период иммобилизации
Период иммобилизации - время, в течение которого происходит костное сращение, - в среднем через 60-90 дней после травмы.
Реабилитационные мероприятия назначают с первых дней поступления больного в стационар с целью ликвидации проявлений общей реакции организма на травму, предупреждения явлений гиподинамии.
— Общие задачи лечения:
■ повышение жизненного тонуса больного;
■ улучшение функции сердечно-сосудистой системы и органов дыхания;
■ профилактика возможных осложнений;
■ адаптация всех систем организма к возрастающей физической нагрузке.
— Частные задачи лечения:
■ усиление крово- и лимфообращения в зоне повреждения (хирургического вмешательства) с целью стимуляции регенеративных процессов;
■ профилактика гипотрофии мускулатуры и ригидности суставов.
Противопоказания к назначению средств реабилитации:
— общее тяжелое состояние больного, обусловленное кровопотерей, шоком, инфекцией, сопутствующими заболеваниями;
— стойкий болевой синдром;
— опасность кровотечения или возобновление кровотечения в связи с движениями;
— наличие инородных тел вблизи крупных сосудов, нервов и других жизненно важных органов.
Средства реабилитации. При выполнении больным физических упражнений необходимо исключить возможность появления боли или ее усиления, так как это приводит к рефлекторному напряжению мышц, создает условия, отягощающие выполнение движений, тем самым нарушая формирование двигательного навыка. В качестве иллюстрации приводим примерную схему занятия у пострадавших с повреждением нижней конечности, находящейся на постоянном вытяжении либо фиксированной гипсовой повязкой. В занятия ЛГ включают:
— дыхательные упражнения (статического и динамического характера);
— упражнения для туловища: легкие полуповороты, приподнимание (держась руками, например, за балканскую раму и др.), прогибание, наклоны в сторону и др.;
— упражнения для здоровой (симметричной) конечности, способствующие улучшению трофики и мобильности суставов: активные движения во всех суставах, изометрическое напряжение мышц бедра и голени, осевое давление на подстопник, захватывание пальцами стопы различных мелких предметов (карандаша, салфетки и др.), имитация ходьбы по плоскости постели и др.;
— упражнения для поврежденной конечности, находящейся на скелетном вытяжении:
■ идеомоторные движения, предупреждающие нарушение координаторных взаимоотношений мышц-антагонистов и другие рефлекторные изменения, в частности мышечный гипертонус (1-я стадия развития контрактур);
■ изометрическое напряжение мышц, способствующее профилактике мышечной гипотрофии, снижению силы и выносливости мышц, лучшей компрессии отломков кости;
■ дозированное сопротивление (рукам методиста ЛФК) при попытке отведения и приведения поврежденной конечности;
— упражнения для поврежденной конечности, фиксированной гипсовой повязкой:
■ статическое удержание конечности (5-7 с);
■ отведение и приведение конечности (вначале с помощью скользящей плоскости, методиста ЛФК, затем самостоятельно);
■ изометрическое напряжение мышц бедра и голени (5-7 с);
■ активные движения в свободных суставах иммобилизованной конечности, направленные на активизацию кровообращения, стимуляцию репаративных процессов в зоне повреждения (операции), профилактику ригидности суставов;
■ идеомоторные движения для иммобилизованных суставов и др.
Перечисленные общие и специальные физические упражнения применяют комплексно в форме процедур ЛГ и самостоятельных занятий.
При диафизарных переломах, иммобилизованных гипсовой повязкой, назначают курс массажа со второй недели. Вначале массируют здоровую конечность и соответствующие рефлекторные зоны, затем сегменты поврежденной конечности, свободные от фиксации. При использовании скелетного вытяжения уже со 2-3 дня массируют здоровую конечность и рефлекторные зоны. На поврежденной конечности проводят внеочаговый массаж.
Противопоказания к проведению массажа:
— острое течение травматического процесса;
— гнойные процессы в пораженных тканях;
— повреждения, осложненные тромбофлебитом;
— обширные повреждения мягких тканей, костей и суставов;
— туберкулез костей и суставов в активной стадии.
В этом периоде больные овладевают навыками самообслуживания, умением пользоваться бытовыми приборами. При повреждении верхней конечности больным предлагают трудовые операции облегченного характера, вовлекающие в движения суставы пальцев кисти. Облегченные нагрузки обеспечиваются не только подбором трудовых операций (плетение, вязание и др.), но и сочетанием работы поврежденной и здоровой рукой.
Проводят индивидуальные сеансы психокоррекции (по 10-15 мин ежедневно).
Постиммобилизационный период
Начинается после снятия гипсовой повязки или постоянного вытяжения.
— Общие задачи лечения:
■ подготовка больного к вставанию (при условии постельного режима);
■ тренировка вестибулярного аппарата;
■ обучение навыкам передвижения на костылях (при поражении нижних конечностей) и тренировка опороспособности здоровой конечности;
■ нормализация осанки.
— Частные задачи лечения:
■ восстановление функции поврежденной конечности;
■ нормализация трофических процессов в зоне повреждения (операции);
■ увеличение объема движений в суставах конечности;
■ укрепление мышц плечевого пояса, верхних и нижних конечностей.
Средства реабилитации. В этом периоде возрастает физическая нагрузка за счет увеличения количества упражнений и их дозировки. В занятиях ЛГ используют дыхательные упражнения, упражнения в равновесии и координации движений, упражнения статического характера в сочетании с упражнениями, направленными на расслабление мышц, упражнения у гимнастической стенки и с гимнастическими предметами. На этом фоне проводят специальные упражнения:
— активные движения во всех суставах конечности (одновременно и попеременно); в первые дни целесообразно проводить упражнения в облегченных условиях (применение скользящих плоскостей, роликовых тележек и др.);
— изометрическое напряжение мышц конечности (экспозиция 5-7 с);
— статическое удержание конечности (экспозиция 5-7 с);
— упражнения с дозированным сопротивлением и отягощением;
— тренировка осевой функции.
В первые дни после снятия иммобилизации рекомендовано использование в занятиях ЛГ облегченных ИП - лежа на спине, на животе, на боку, затем - сидя и стоя.
При наличии соответствующих показаний (выраженная слабость или гипертонус мышц, расстройства трофики и др.) рекомендовано проведение курса массажа (продолжение процедур).
При повреждении верхней конечности используют элементарные трудовые процедуры, которые больной выполняет с частичной опорой травмированной руки на поверхность стола с целью расслабления мышц и уменьшения болевых ощущений: склейка конвертов, полировка и шлифовка различных предметов, вязание и плетение. В дальнейшем для повышения выносливости и силы мышц поврежденной конечности предлагают трудовые операции, в процессе выполнения которых больной должен некоторое время удерживать рукой инструмент над поверхностью стола. При сохранении функциональных нарушений в суставе рекомендованы трудовые операции, связанные с активными движениями конечностей в вертикальной плоскости.
Восстановительный период
Характеризуется остаточными явлениями в виде недостаточности или ограничения объема движений в суставах, снижения силы и выносливости мышц поврежденной конечности.
Основная задача лечения - восстановление нарушенной функции поврежденной конечности, работоспособности больного.
Средства реабилитации. Общая физическая нагрузка увеличивается за счет продолжительности и плотности процедуры ЛГ, количества упражнений и их повторяемости, различных ИП.
Общеразвивающие упражнения дополняют специальными на тренажерах, гимнастической стенке, с гимнастическими предметами, ходьбой (при повреждении нижних конечностей) с преодолением предметов разного объема и высоты, упражнениями на батуте, мячах разного объема, упражнениями с сопротивлением и отягощением, в лечебном бассейне и др. Широко сочетают применение физических упражнений с физиотерапией: теплолечением, электро-и светолечением и др. При показаниях ЛГ проводят в комплексе с бальнеотерапией - грязелечением, серными и водородными ваннами и др.
С целью укрепления мышц и стимуляции трофических процессов в пораженной конечности продолжают процедуры массажа.
Сочетание с диетотерапией особенно существенно для стимуляции процессов регенерации и при явлениях травматического истощения.
Психотерапию сочетают с физическими упражнениями преимущественно в целях потенцирования их лечебного действия.
В этот период широко используют ТТ. Если профессия больного требует полного объема движений в крупных суставах поврежденной конечности, с лечебной целью назначают дозированные по нагрузке трудовые операции, приближающие к профессиональной направленности.
Один из критериев восстановления трудоспособности больных - удовлетворительная амплитуда и координация движений в суставах при положительной характеристике мускулатуры поврежденной конечности. При оценке ее функции учитывают также качество выполнения бытовых и трудовых операций.
Временные противопоказания к проведению реабилитационных мероприятий:
— состояние после шока и больших кровопотерь;
— опасность появления или возобновления кровотечения в связи с движениями;
— наличие в тканях инородных тел и костных осколков в непосредственной близости от крупных сосудов, нервов и жизненно важных органов;
— сильные самопроизвольные и появляющиеся при движениях боли;
— выраженное воспаление в области повреждения.
10.5. РЕАБИЛИТАЦИЯ БОЛЬНЫХ ПОСЛЕ АМПУТАЦИЙ
Ампутации (усечения) и вычленения отдельных сегментов конечностей и конечностей в целом производят при тяжелых повреждениях, отморожениях и ожогах, при заболеваниях, резко нарушающих кровоснабжение и трофику тканей, при злокачественных опухолях и др. После ампутации осуществляют протезирование искусственными конечностями (различной конструкции).
Основная задача реабилитационных мероприятий - создать у перенесшего ампутацию новые двигательные навыки, наиболее полно реализующие функциональные возможности, заложенные в той или иной конструкции искусственной конечности.
Двигательный режим. После проведения хирургического вмешательства выделяют три периода:
— ранний послеоперационный (со дня операции до снятия швов);
— период подготовки к протезированию (со дня снятия швов до получения постоянного протеза);
— период овладения протезом (со дня получения постоянного протеза до освоения его).
При ампутации нижних конечностей занятия физическими упражнениями назначают через несколько часов после операции.
— В первом периоде в занятия ЛГ включают дыхательные упражнения и упражнения для верхних конечностей, туловища и здоровой конечности. Они способствуют активизации всех вегетативных функций (по механизму моторно-висцеральных и висцеровисцеральных рефлексов), предупреждению осложнений со стороны органов дыхания, сердечно-сосудистой системы и органов мочевыделения; оказывают тонизирующее воздействие на ЦНС. Больной обучается элементарным движениям, используемым при самообслуживании. В дальнейшем добавляют упражнения для культи в равновесии и упражнения, подготавливающие здоровую конечность к повышенным нагрузкам. Проводят обучение больного ходить с двумя костылями. Движение во всех суставах усеченной конечности следует выполнять с предельно возможной амплитудой. С целью профилактики контрактур для культи проводят лечение положением.
— Во втором периоде общую нагрузку в занятиях увеличивают (за счет общеразвивающих упражнений динамического и статического характера), проводят подготовку культи к протезированию в ИП лежа, сидя и стоя. Тренировку культи выполняют и в учебно-тренировочном протезе - стоя, при ходьбе (по ровной поверхности, по лестнице), используют упражнения в равновесии и формирующие ловкость и координацию движений (рис. 10.9).

Рис. 10.9. Типовые упражнения второго периода после ампутации нижней конечности
 Рис. 10.9. Продолжение. Типовые упражнения второго периода после ампутации нижней конечности
Рис. 10.9. Продолжение. Типовые упражнения второго периода после ампутации нижней конечности
— В третьем периоде основное внимание уделяют совершенствованию техники ходьбы и обучению:
■ ходьбе в условиях, максимально приближенных к естественным (разные поверхности пешеходных дорожек, перешагивание через различные препятствия и др.);
■ подбору костылей, трости, ходилок, так как неправильно подобранные костыли и трости мешают выработке полноценной ходьбы, искажают осанку.
Для ходьбы на протезах большое значение имеет умение сохранять равновесие. Именно поэтому, прежде чем разрешить больному передвигаться, необходимо научить его стоять прямо, распределяя массу тела на обе ноги. После освоения больным медленной ходьбы он должен овладеть быстрой ходьбой, уметь садиться, ложиться, падать и вставать, подниматься и спускаться с лестницы и др.
При ампутации верхних конечностей физические упражнения назначают через несколько часов после операции!
— В первом периоде в занятия включают общеразвивающие упражнения, обеспечивающие стимуляцию всех вегетативных функций, упражнения, способствующие формированию компенсаций бытовых движений (повороты на бок, переходы в положение сидя на кровати и вставание из разных положений без опоры руками, прием пищи, а также самообслуживание). Все эти упражнения в сочетании с ходьбой, уменьшают нарушения гомеостаза и содействуют борьбе с гиподинамией. С 3-4-го дня назначают осторожные движения культей - они способствуют профилактике формирования контрактур и гипотрофии мышц.
— Во втором периоде необходимо обеспечить:
■ максимальную подвижность во всех сохранившихся суставах усеченной конечности;
■ коррекцию формирующихся дефектов осанки;
■ повышение силы мышц, осуществляющих движения культей и движения во всех суставах ампутированной конечности.
— В третьем периоде прежде всего учат надевать протез. При надетом протезе последовательно осваиваются:
■ «раскрытие» кисти и последующее смыкание пальцев, сгибание-разгибание в локтевом суставе, простейшие движения в сохранившихся суставах в сочетании с выполняемыми протезом;
■ необходимые движения и действия (например, перемещение предметов, прием пищи, одевание и др.);
■ сравнительно сложные движения, в том числе игрового характера.
Обучать движениям при двух протезах можно как раздельно, так и вместе.
Следует отметить, что образование навыка пользования протезами, как и вообще двигательных навыков, проходит три стадии:
1-я стадия характеризуется недостаточной координацией и скованностью движений, что обусловлено иррадиацией нервных процессов;
2-я стадия - в результате многократных повторений упражнений движения становятся более координированными, менее скованными, навык стабилизируется;
3-я стадия - движения автоматизируются.
Внимание! При обучении пользованию протезами особого внимания требует первая стадия, так как именно в этот период наблюдается большое число ненужных, лишних движений, которые в стадии стабилизации закрепляются и в дальнейшем корригируются с большим трудом.
ВОПРОСЫ И ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ
1. Задачи и принципы лечения больных с заболеваниями суставов.
2. Реабилитационные мероприятия на этапах лечения больных РА.
3. Особенности применения массажа и виды массажа для больных РА.
4. Задачи и принципы лечения больных, страдающих ОА.
5. Какова программа реабилитации больных ОА?
6. Программа лечения при остеохондрозе позвоночника; особенности лечения при вертебральном и экстравертебральном синдромах.
7. Классификация сколиоза. Дать определение понятия «сколиоз» («сколиотическая болезнь»).
8. Перечислите типы и особенности сколиотических деформаций. Понятие «торсия».
9. Дайте характеристику трем периодам восстановительной терапии при лечении сколиоза.
10. Сформулируйте основные задачи ЛФК; определите двигательный режим больного.
11. Перечислите средства реабилитации, применяемые при консервативном лечении сколиоза.
12. Особенности применения массажа при сколиозе II-III степени.
13. Задачи и принципы лечения переломов.
14. Двигательный режим больных при переломах костей.
15. Двигательный режим больных после ампутации верхней или нижней конечности.
11.1. МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ В ПЕДИАТРИИ
Реабилитация больного ребенка - тяжелый и сложный процесс, поскольку сфера его психики и моторики находится в постоянном динамическом развитии. Проблема осложняется, когда нарушения носят врожденный характер, поскольку в этих случаях психомоторное развитие не может протекать нормально из-за того, что формирование дефекта опережает формирование правильных навыков. В связи с этим эффективный процесс двигательного восстановления должен основываться на знании физиологического двигательного развития ребенка. Это развитие - непрерывный процесс, протекающий с непостоянной интенсивностью. «Развитие происходит в соответствии с определенными правилами... Каждая его фаза опирается на предыдущую фазу и является подготовкой к последующей фазе» (Е. Юрлок).
Задача медико-психологической реабилитации - создание равновесия в психике и поведении ребенка, отвечающего норме, т.е. поведения, адекватного возрасту и среде, в которой он живет. Конечная цель - включение и интегрирование поведения ребенка в соответствии и с требованиями нормальной жизни.
Данные усилия направлены именно на создание системы методов и средств восстановления с учетом всей сложности нарушений поведения детей, которые вместе с тем доступны для осуществления в обычных условиях при наличии руководящей помощи со стороны педагогов и врачей.
Отклонения в поведении детей обусловлены очень многими условиями и факторами. Чаще всего они сводятся к отклонениям в здоровье, социальным и педагогическим неблагополучиям, которые вызывают разнообразные отклонения от нормы. Каждое из этих неблагополучий становится причиной широкой гаммы разнообразных нарушений, зависящих от возрастных и индивидуальных особенностей детей (Поляев Б.А., Лайшева О.А.).
11.1.1. ПРЕДПОСЫЛКИ И СРЕДСТВА РЕАБИЛИТАЦИИ
Причины, вызывающие большие или меньшие отклонения в поведении ребенка, в результате которых возникает необходимость проведения реабилитации, довольно сложны и разнообразны. К некоторым из них можно отнести следующие.
— Медико-биологические причины, которые могут спровоцировать нарушения психики и отклонения в поведении ребенка, можно распределить на три группы:
■ наследственные;
■ врожденные;
■ возникшие в период индивидуальной жизни.
— Социально-экономические причины. Большая часть из них - неполноценное и недостаточное питание, алкоголизм, профессиональные заболевания.
— Психологические предпосылки. В каждый период развития ребенка на основе природных предпосылок и в силу воспитательного воздействия формируются некоторые психические качества, которые находят выражение в его различных поступках.
— Педагогические предпосылки. Важно отметить, что от условий жизни и воспитания детей в раннем и более старшем возрасте в очень большой степени зависит не только физическое, но и психическое здоровье в зрелом возрасте.
Средства реабилитации, применяемые к больному ребенку, представляют собой факторы не только терапевтического, но и воспитательного воздействия, что нередко бывает значительно шире и многообразнее тех или иных конкретных лечебных задач.
Средства медико-психологической реабилитации могут быть представлены следующим образом:
— рациональный распорядок жизни ребенка, т.е. распорядок дня (двигательный режим);
— организация подходящих занятий (адаптированных к ребенку) и игр (например, подвижные игры, элементы спорта, компьютерные игры и др.);
— бережное отношение к больному ребенку: врач-ребенок, родители-ребенок-врач (элементы психотерапии, комнаты психологической разгрузки, расслабляющие упражнения или приемы массажа), тесная связь с родителями, школой и др.;
— устранение вредных для больного ребенка влияний.
Практическое применение реабилитационных мероприятий в педиатрии требует знаний:
— особенностей их использования в различных возрастных группах;
— характера имеющегося у больного ребенка патологического процесса, его стадий, особенностей;
— индивидуальных и возрастных особенностей течения болезни или травмы;
— психологических особенностей ребенка.
Наиболее важный раздел в детской реабилитологии - изучение клинико-физиологических обоснований влияния различных средств реабилитации на организм ребенка или механизма их лечебного действия. На основе этих теоретических представлений врач (методист ЛФК) может решить вопрос о показаниях к назначению средств восстановительного лечения (например, ЛФК, массажа и др.), сформулировать цель и задачи такого назначения.
11.1.2. ПРИНЦИПЫ РЕАБИЛИТАЦИИ
Лечебное и воспитательное воздействие адекватных возрасту и характеру заболевания средств реабилитации возможно лишь при соблюдении ряда дидактических принципов.
— Принцип систематичности заключается в непрерывности, планомерности использования любых средств реабилитации во всех возможных формах и в течение лечебного курса и обеспечивается регулярностью проведения занятий. Благодаря этому физиологические сдвиги, происходящие в организме ребенка под влиянием реабилитационных мероприятий, а также компенсаторные приспособительные реакции закрепляются.
— Принцип от простого к сложному подразумевает постепенное повышение требований, предъявляемых к детскому организму. Это касается как конкретных лечебных, так и воспитательных задач.
Следует помнить, что адаптация у различных детей протекает с различной скоростью; следовательно, повышение нагрузок и изменение характера упражнений должны происходить с соблюдением еще одного важного принципа - индивидуального подхода к каждому ребенку. Такая индивидуализация учитывает особенности развития больного, степень отставания или опережения физиологических возрастных показателей двигательных умений, особенности течения заболевания и др. Принцип доступности. Все средства реабилитации, используемые в лечении данного ребенка или группы больных детей, должны быть доступны как по своей структуре, так и по уровню, например, физической и эмоциональной нагрузки.Принцип учета возрастного развития движений. Подбор средств связан с возрастными особенностями двигательной сферы. В частности, он связан со степенью развития как основных движений ребенка (ходьбы, бега, прыжков, лазания и др.), так и двигательных навыков.
Принцип сочетания общего и специального воздействия. Этот принцип особенно важен в детском возрасте, так как общеразвивающие упражнения, подбираемые в соответствии с возрастными способностями ребенка и регламентированным режимом двигательной активности, позволяют поддержать оптимальный уровень работы физиологических систем. Принцип чередования, или рассеянной мышечной нагрузки, важен для предупреждения утомления у детей и снижения эффекта физических упражнений. Он предусматривает такое сочетание средств ЛФК, чтобы работа мышц, осуществляющих движение или позную реакцию, сменялась работой других мышц, оставляя возможн
 2020-05-25
2020-05-25 223
223







