ОПЕРАЦИИ НА ШЕЕ
Оперативные доступы к органам шеи
Хирургические доступы на шее должны обеспечивать свободный подход к органам, а также удовлетворять косметическим требованиям.
Выделяются 4 группы хирургических доступов к органам шеи:
1. Вертикальные разрезы (верхние и нижние) чаще всего проводятся по средней линии шеи.
2. Косые разрезы на шее проводятся по переднему или по заднему краю грудино-ключично-сосцевидной мышцы.
3. Поперечные разрезы используются для доступа к щитовидной железе (Кохера), глотке, позвоночной, подключичной артериям, а также для удаления метастазов опухоли.
4. Комбинированные разрезы – сочетание вышеперечисленных. Комбинированные (лоскутные) разрезы используются для широкого вскрытия клетчаточных пространств, удаления опухолей и лимфатических узлов, пораженных метастазами.
ОСОБЕННОСТИ ХИРУРГИЧЕСКОЙ ОБРАБОТКИ РАН
При повреждении шеи вследствие большой смещаемости ее тканей раневой канал становится извилистым, и отток раневого содержимого затрудняется. Часто одновременно повреждаются крупные сосуды и органы шеи. Раны гортани, трахеи и пищевода, как правило, инфицируются. Хирургическую обработку ран мягких тканей ведут по общим принципам первичной хирургической обработки: экономно рассекают и иссекают ткани, так как в результате обширного рубцевания нарушаются функции мышц и органов шеи; останавливают кровотечение, удаляют размозженные и нежизнеспособные ткани, межфасциальные гематомы, инородные тела, строго придерживаясь принципа послойного оперирования.
ЛЕЧЕНИЕ ГНОЙНЫХ ЗАБОЛЕВАНИЙ ШЕИ
Типичными местами образования флегмон и абсцессов шеи являются подкожная клетчатка, подчелюстное пространство, сосудистая щель, превисцеральное и ретровисцеральное пространство.
Абсцессы и флегмоны шеи являются чаще всего осложнениями гнойных лимфаденитов, когда в процесс вовлекается окружающая лимфатические узлы рыхлая клетчатка. Наиболее часто причиной флегмон шеи являются очаги инфекции в кариозных зубах в связи с осложнением кариеса периодонтитом, гингивитом, стоматитом и остеомиелитом нижней челюсти.
Лечение гнойных заболеваний шеи часто представляет большие трудности. Поэтому основным принципом лечения абсцессов шеи является своевременный разрез, который обеспечивает достаточно широкое раскрытие всех карманов, где может скапливаться гной. После рассечения покровов следует применять то возможности тупые инструменты (желобоватый зонд, сомкнутые куперовские ножницы) чтобы не повредить измененные патологическим процессом кровеносные сосуды. После вскрытия гнойного очага в рану осторожно вводят корнцанг, раздвигают транши его и таким образом расширяют ход чтобы обеспечить лучший отток гноя. Затем после опорожнения и промывания гнойника перекисью водорода в его полость вводится отграничивающий тампон с мазью Вишневского или резиновая дренажная трубка. Дренаж нельзя подводить к крупным сосудам, так как может образоваться пролежень их стенки.
Расположение разрезов на шее определяется локализацией флегмоны: 1 – подбородочная флегмона; 2 – поднижнечелюстная флегмона; 3 – окологлоточный абсцесс; 4,5 – флегмона сосудистого влагалища в нижнем (4) и верхнем (5) отделах; 6 – разрез по Кюстнеру; 7 – разрез по де Кервену; 8 – флегмона бокового треугольника шеи; 9 – предтрахеальная флегмона и острый струмит; 10 – надгрудинная флегмона.
Гнойники подчелюстной области вскрываются разрезом, идущим параллельно нижнему краю нижней челюсти, на 2-2,5 см отступя от края челюсти (чтобы не повредить краевой ветви лицевого нерва), и заканчивают в 1,5-2 см от угла нижней челюсти – здесь опасно ранение шейной ветви лицевого нерва. После вскрытия второй фасции все манипуляции выполняют тупым инструментом, так как возможно ранение лицевых сосудов. Дренаж ставят в стороне от сосудов для предупреждения некроза их стенок.
Флегмоны дна полости рта вскрываются продольным разрезом от подбородка до подъязычной кости. Рассекают кожу, подкожную клетчатку, поверхностную фасцию, собственную фасцию. Шов между челюстью и подъязычными мышцами обычно разделяют тупым инструментом и проникают в клетчат очные слои полости рта. Рану промывают и дренируют.
Флегмоны сосудистой щели вскрывают разрезами вдоль переднего или заднего края кивательной мышцы. Разъединение тканей, расположенных глубже мышцы, выполняется с большой осторожностью, чтобы не повредить сосудисто-нервного пучка, и только тупым путем. В случаях, когда гной выходит за пределы сосудистой щели в область наружного шейного треугольника, делают разрез над ключицей, параллельно ей от заднего края кивательной мышцы до переднего края трапециевидной. В нижний угол раны вводится отграничивающий марлевый тампон и сближением краев раны до тампона.
Вскрытие надгрудинного межапоиевротического пространства. Разрез проводят над краем рукоятки грудины между обеими грудино-ключично-сосцевидными мышцами или делают срединный разрез. После рассечения поверхностных слоев шеи осторожно вскрывают вторую фасцию. Встречающиеся в операционной ране венозные стволы (передние яремные вены, средняя вена шеи, венозная яремная дуга) пересекают между двумя лигатурами. Если во время ревизии полости гнойника определяется затек гноя в латеральный карман пространства. накладывают контрапертуру по заднему краю грудино-ключично-сосцевидной мышцы. Дренажи вводят в операционную рану и через контрапертуру.
Вскрытие превнсцерального пространства. Поперечным или (реже) срединным разрезом рассекают кожу, подкожную клетчатку, первую и вторую фасции шеи. Тупым инструментом разделяют клетчатку межапоневротического пространства и третью фасцию. Раздвигая грудино-подъязычные нервы мышцы, разделяют париетальный листок четвертой Фасции и проникают в превисцеральное пространство. Вены, встречающиеся в операционной ране, пересекают между двумя лигатурами. Если во время ревизии раны выявлено поражение хрящей гортани или трахеи, выполняют трахеостомию.
Вскрытие позадивисцерального пространсгва. Кожу и подкожную клетчатку разрезают слева по переднему краю грудино-ключично-сосцевидной мышцы, как при обнажении пищевода. После рассечения задней стенки влагалища этой мышцы вместе с сосудисто-нервным пучком ее отводят латерально. Левую долю щитовидной железы вместе с трахеей и претрахеальными мышцами оттягивают в медиальную сторону. В рану вводят палец и по передней поверхности позвоночника проникают им в позадивисцеральное пространство. После опорожнения гнойника дренируют не только околопищеводную клетчатку, но и клетчаточное пространство заднего средостения.
Флегмоны бокового треугольника шеи вскрывают разрезом выше и параллельно ключице. После рассечения поверхностных слоев с подкожной мышцей шеи, при необходимости вскрывают вторую, расслаивают третью фасцию шеи и опорожняют гнойник. Производят рыхлую тампонаду.
ПУНКЦИИ ВЕН ШЕИ
Пункцию вен шеи выполняют для проведения интенсивной терапии, длительного внутривенного введения лекарств, продолжительного парентерального питания, для измерения центрального давления. Кроме того, в неотложных ситуациях, например, при острой кровопотере со спазмом периферических сосудов, чрезкожная катетеризация периферических вен может оказаться невозможной, и для быстрого восполнения объема крови пригодна лишь центральная вена.
Пункция и канюлирование центральных вен по Сельдингеру (чрескожная пункционная катетеризация подключичной вены).
Все предложенные способы пункции подключичной вены делят на 2 группы: подключичные и надключичные (см. рис.) Чаще всего используют 2 оперативных доступа пункционной катетеризации подключичной вены: через точку Auboniac (1952) (подключичный) и точку Иоффе (надключичный).
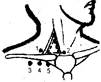
| На рисунке обозначены: Надключичные: 1-точка Йоффа; 2-точка Килихана: | Подключичные: 3-точка Вильеона; 4-точка Обаньяка; 5-точка Джилса |
Обаньяк предложил делать прокол (после местной анестезии) в точке, расположенной на 1 см ниже ключицы между средней и внутренней ее третями под углом 45° по отношению к ключице, и под углом 30° по отношению к передней поверхности большой грудной мышцы (подключичный доступ). Игла направляется внутрь и немного вверх.
Техника: Положение больного – на спине, руки приведены к туловищу, головной конец операционного стола опущен на 10-20о, под лопатками лежит валик, голова повернута в сторону, противоположную пункции. Располагаясь у головного конца стола:
1. прокалывают кожу иглой длиною 7-10 см со шприцем, заполненным раствором новокаина, на 1 см ниже ключицы по линии разделяющей среднюю и внутреннюю треть ключицы;
2. затем иглу продвигают медиально и кверху в направлении к верхнему краю грудино-ключичного сочленения, периодически оттягивая поршень назад, проверяя поступление крови в шприц. Как только в шприце появляется кровь, то ее и часть раствора новокаина вводят обратно в вену и отсоединяют шприц;
3. в иглу вводят проводник (толстую леску), по которому затем удаляют иглу с последующим проведением по нему ввинчивающими движениями катетер (последние должны быть одинаковой длины, чтобы можно было путем сравнения проверить исходную длину катетера после его удаления);
4. катетер соединяют с канюлей инфузионной системы и фиксирующим к коже лейкопластырем. Каждый раз после окончания инфузии в катетер вводится гепарин («гепариновый замок») или декстран (полиглюкин и др.), что делает возможным использовать катетеризацию вены до нескольких недель без осложнений.
Точка Иоффа (надключичный доступ).
Прокалывают кожу в области угла образованного латеральной ножкой грудинно-ключично-сосковой мышцей и верхним краем ключицы, отступив на 0,5 см кверху от ключицы. После прокола кожи иглу направляют под углом в 45о к сагиттальной и 15о к фронтальной плоскости ключицы и прокалывают вену. Глубина прокола 1-1,5 см. Дальнейшие действия такие же, как и при подключичном доступе.
Особенности чрескожной пункционной катетеризации подключичной вены у детей.
1. Чрескожные манипуляции центральных вен необходимо проводить под масочным (фторотановым) наркозом, т.к. при местной анестезии возникает большая опасность воздушной эмболии – когда игла коснется надкостницы ключицы или ребра, то возникает внезапная боль, задержка дыхания, затем следует глубокий вдох, что приводит к снижению венозного давления до субатмосферного. Если этот момент совпал с проколом вены или наступил после него, то воздух через иглу насасывается в вену.
2. Ребенку во время пункционной катетеризации должно быть обязательно придано положение Тренделенбурга с высоким валиком под плечами: голова откидывается назад и поворачивается в сторону, противоположенную пунктируемой.
3. Пункцию подключичной вены наиболее рационально производить из точки Обаньяка. У детей младше 1-2 лет точка пункции смещается несколько латеральнее, ближе к середине ключице.
4. Иглы для пункции подключичной вены у детей не должны иметь диаметр более 1-1,5 мм, а длину – более 4-7 см. Обычно используют стандартные иглы Дюфо.
Побочные явления и возможные осложнения.
1. Вследствие длительного пребывания катетера как инородного тела в вене, на нем возможно образование тромбов, которые либо сами способны отрываться, либо сцеживаются с катетера при его извлечении. Это вызывает часто микроэмболию ветвей легочной артерии с соответствующей клиникой. Такая же картина возможна при нерегулярном заполнении катетера гепарином после окончания инфузии.
2. На месте травматизации стенки вены иглой и катетером всегда бывают явления тромбофлебита. Такая же картина может быть при несоблюдении правил асептики во время и после пункции вен.
3. Ошибочная пункция верхушки париетальной и висцеральной плевры приводит к развитию пневмоторакса. Если пневмоторакс небольшой (рентгенологический контроль), то он сам рассасыванием, а если большой, то необходима плевральная пункция с отсасыванием воздуха.
4. При ошибочной пункции и катетеризации плевральной полости инфузионные лекарственные вещества вводятся в больших количествах в плевральную полость, что ухудшает состояние больного отсутствием самой инфузионной терапии, а также сдавлением легкого введенными растворами. В таких случаях необходима плевральная пункция с удалением содержимого и последующим введением антибиотиков.
5. Если ошибочно пунктируется подключичная артерия, то образуется разных размеров гематома, которая может сдавливать соседние органы. При сквозной пункции артерии и париетальной плевры возможны большие гемотораксы, требующие экстренных плевральных пункций с параллельным проведением гемотрансфузии.
6. Использование чрезмерно длинного катетера, конец которого в одних случаях может достигать легочной артерии, а в других травмировать стенку сердца вплоть до ее прободения может сопровождаться не только внезапно возникающими болями за грудиной, но и появлением экстрасистол, шума при аускультации, соответствующих изменений на ЭКГ и рентгенограммах. При поздней диагностике возможно развитие правосторонней остротой сердечной недостаточности. В качестве экстренной помощи необходимо оттянуть назад или удалить катетер.
Профилактика – необходимо всегда использовать катетеры стандартной длины, следить за длиной наружного конца катетера и определять необходимую длину вводимой части катетера.
7. Во время извлечения катетера часть его может отломиться и превратиться в эмбол. В случае отсутствия герметичности между канюлей катетера и инфузионной системой или выпадении заглушки происходит засасывание воздуха. Чаще всего такая эмболия бывает массивной с неблагоприятным исходом.
Пункция внутренней яремной вены делается в положении больного на спине. Головной конец туловища опускают на 15-25°. Все способы пункции внутренней яремной вены делят на 3 группы: 1) наружный доступ – по наружному краю кивательной мышцы, 2) внутренний – кнутри от этой мышцы, 3) латеральный – между грудинной и ключичной порциями грудино-ключично-сосковой мышцы и ключицей под углом 30° и на 10-15° латеральное срединной линии. Иглу продвигают при постоянном оттягивании поршня шприца, наполовину заполненного физраствором. Расстояние от кожи до просвета вены 2-3 см. Преимущества этого метода состоят в том, что риск повреждения плевры и легких – минимальный. Осложнения встречаются реже, чем при пункции подключичной вены: пункция общей сонной артерии, паравенозное введение раствора, повреждение плевры и легкого.
Пункционная катетеризация венозного угла Пирогова: пункция и катетеризация места слияния внутренней яремной и подключичной вен производится в положении больного, как и при надключичной пункции подключичной вены. Стоя у головного конца стола, врач прокалывает кожу в углу между ключицей и грудинной ножкой грудино-ключично-сосковой мышцы, направляя иглу под грудино-ключичное сочленение на глубину 1,5-3 см.
 2020-06-29
2020-06-29 106
106







