Анатомия. Область иннервации шейных нервов (СII— CIV), участвующих в образовании соответствующего сплетения, включает в себя заднюю часть головы, затылок, шею и верхнюю область груди до II ребра, надплечье.
Каждый спинальный нерв после выхода из межпозвоночного отверстия разделяется на заднюю и переднюю ветви. Направление межпозвоночных каналов в шейном отделе горизонтальное. Проходя в нем, шейные нервы сзади перекрещиваются с позвоночной артерией, по отношению к которой они выходят из межпозвоночного отверстия латерально. Первый шейный нерв (СI) — двигательный. Передние ветви 2—4-го шейных нервов соединяются в сплетение непосредственно латеральнеє поперечных отростков. Сплетение может быть блокировано боковым или задним доступом. Последний метод применяют редко.
Показания. Операции на щитовидной железе, неглубокие вмешательства в зоне иннервации сплетения, с лечебно-диагностической целью при шейном остеохондрозе.
Техника. В положении больного лежа на спине голову поворачивают в противоположную сторону и запрокидывают назад (рис. 26). Для удобства выполнения этих приемов под надплечья и нижний шейный отдел подкладывают небольшую подушку. Определяют наиболее выступающую кзади часть сосцевидного отростка. Далее на уровне щитовидного хряща позади грудиноключично-сосцевидной мышцы легко находят поперечный отросток CVI — сонный бугорок. Между этими двумя точками проводят прямую линию. Поперечный отросток II шейного позвонка обычно пальпируют на 1,5 см каудальнее сосцевидного отростка и на 0,75 см дорсальнее проведенной линии. Затем отмечают поперечные отростки CIII—СМ, которые прощупывают на расстоянии примерно 1,5 см один от другого. Тонкую иглу длиной 5 см (марка 0650 или 0750) вводят перпендикулярно коже и под контролем пальца направляют к поперечному отростку.
Для уменьшения риска вхождения иглы в межпозвоночное отверстие и дальнейшего продвижения ее в межпозвоночном канале с перфорированием твердой мозговой оболочки и субарахноидальным введением раствора местного анестетика игле придают небольшую каудальную девиацию. Расстояние от кожи до поперечного отростка 1,5—3 см. Для получения хорошей анестезии желательно вводить раствор анестетика только после получения парестезии. Для блокады каждого нерва вводят 3 мл 0,5—1 % раствора ксикаина или 1 % раствора тримекаина с адреналином. Если парестезию получить не удается, то при контакте иглы с поперечным отростком инъецируют 7 мл обезболивающего раствора и еще 3 мл в начале ее извлечения.
Для дополнительной гарантии хирургической анестезии на передней поверхности шеи может быть блокировано по-
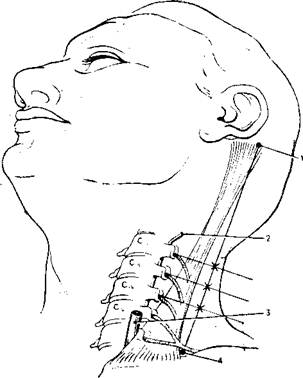
Рис. 26. Проводниковая анестезия глубокого шейного сплетения.
1 — сосцевидный отросток; 2 — позвоночная артерия; 3 — сонная артерия; 4 — латеральный край грудиноключично-сосцевидной мышцы в месте прикрепления к ключице, X — места введения игл.
верхностное шейное сплетение. Место выхода его основных ветвей — середина заднего края грудиноключично-сосцевидной мышцы. В этом месте иглу вкалывают под поверхностную фасцию шеи. Из этой точки производят инфильтрацию по краю мышцы на 2 см краниально и такое же расстояние каудально. Проведение только такой анестезии не обеспечивает выключения чувствительности глубоких отделов шеи.
Осложнения. Блокада звездчатого узла (синдром Горнера), выключение диафрагмального нерва, легкое повреждение или анестезия черепных нервов не представляют опасности. Внутрисосудистое или субарахноидальное введение раствора анестетика требует специальных мероприятий
Билет № 5
1.Алгоритм действия при фибрилляции желудочков/желудочковой тахикардии без пульса.
Порядок оказания помощи при шоковых ритмах:
Фибрилляция желудочков и желудочковая тахикардия без пульса:
· СЛР проводят по схеме C-A-B в соответствии с международными стандартами (2015,AmericanHeartAssociation).
· Необходимо при первой же возможности произвести дефибрилляцию, т.е. как только дефибриллятор готов к работе прекратить СЛР и нанести разряд.
· Компрессия грудной клетки (100-120 в 1 мин), соотношение «сжатие-вдох» 30:2 (вне зависимости от количества реаниматологов).У детей – 100/мин на глубину 4-5см (младенцам – 4 см).
· Глубина компрессии грудной клетки 5см.
· ИВЛ мешком Амбу с подачей 100% кислорода (вне зависимости от количества реаниматологов), (по возможности интубация трахеи или установка ларингеальной маски – на этапе СМП, на стационарном уровне).
· Венепункция или венокатетеризация (периферические сосуды).
· Мониторинг состояния (сердечный ритм, сатурация и капнография – на этапе СМП, на стационарном уровне).
· Разряд дефибриллятора наносится как можно быстрее. При монофазном дефибрилляторе: 200 Дж - 300 Дж - 360 Дж; при бифазном (согласно рекомендациям производителей): 120-200 Дж.У детей дефибрилляция – 4 Дж/кг.
· При неудаче: эпинефрин (каждые 3-5 минут) (0,1%) в/в 1,0 мл (1 мг) на 10 мл изотонического раствора NaCl, после чего производят СЛР и повторяют ЭИТ - 360 Дж. У детей эпинефрин в дозе 0,01мг/кг.
· При неудаче: струйно в/в амиодарон (кордарон) 300 мг на 20 мл 5% глюкозы; при недоступности амиодарона - лидокаин 1,5 мг/кг в/в струйно кг (уровень доказательности А). СЛР - ЭИТ (360 Дж).У детей амиодарон в дозе 5мг/кг, последующая инфузия со скоростю 5-15мкг/кг/мин, лидокаин - в дозе 1 мг/кг.
· При неудаче: эпинефрин 1,0 мг в/в, амиодарон 150 мг на 20 мл 5% глюкозы (лидокаин 1,5 мг/кг в/в) кг [А]. СЛР - ЭИТ (360 Дж).
· При определении ритма Torsadedepointes: сульфат магния 10 мл 25% раствора в/в СЛР - ЭИТ (360 Дж) кг. У детей 250 мг/кг или 1 мл/год жизни.
 2020-08-05
2020-08-05 579
579