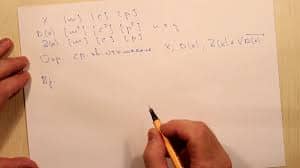1. Телеангиэктазии — интрадермальный варикоз
2. Ретикулярные варикозные вены: расширенные, извитые подкожные вены, не принадлежащие главным венозным магистралям или их основным притокам
3. Стволовой варикоз: расширенные, извитые стволы v. Saphena magna или v. Saphena parva и/или их притоков первого и второго порядка.
На совещании ведущих флебологов России в Москве в 2000 г разработана новая классификация, которая учитывает форму заболевания, степень ХВН и осложнения, обусловленные варикозной болезнью.
I. Формы варикозной болезни.
Внутрикожный и подкожный сегментарный варикоз без патологического вено-венозного сброса.
Сегментарный варикоз с рефлюксом по поверхностным и/или перфорантным венам.
Распратраненный варикоз с рефлюксом по поверхностным и перфорантным венам.
Варикозное расширение при наличии рефлюкса по глубоким венам.
II. Степень хронической венозной недостаточности:
0 - отсутствует;
1 – синдром «тяжелых ног», преходящий отек;
2 - стойкий отек, трофических расстройств в виде зон гипер- или депигментации, липодермосклероз, экзема;
3 - венозная трофическая язва (открытая или зажившая).
Осложнения: кровотечение, тромбофлебит, трофическая язва.
Распознавание первичного неосложненного варикоза подкожных вен обычно не представляет значительных трудностей. Важно тщательно собрать анамнез, установить условия труда и характер физической нагрузки, выявить предшествовавшие варикозу заболевания (тромботические поражения глубоких вен, операции по поводу патологии органов малого таза и др.). Обследование больного должно быть полным и начинаться с исследования всех систем организма. Важно не просмотреть новообразований таза, в особенности у лиц молодого возраста, когда возникновение варикозного расширения вен нижних конечностей трудно объяснить. В таких случаях обязательно вагинальное или ректальное исследование.
Уже первый осмотр дает необходимые представления о характере варнкоза подкожных вен, который может захватывать всю систему большой и малой подкожных вен или быть ограниченным. Осмотр и пальпацию подкожных вен нужно проводить в вертикальном положении больного. Обращают внимание на цвет кожных покровов, наличие пигментации, трофических нарушений. Пальпаторно обследуют кожу, подкожную клетчатку (лимфостаз), определяют пульсацию периферических артерий конечности. Эти простые приемы позволяют ориентироваться в постановке правильного диагноза.
Объективное исследование проводится в положении пациента стоя. Необходимым оснащением является стул для проводящего исследование, жгут и при обследовании необходимо обращать внимание на: - наличие варикозных вен и их анатомическую идентификацию (по ходу большой и малой подкожных вен, коллатеральных вен, вен-перфорантов голени, коллатеральной циркуляции);
3. область распространения отека (голень, голень и/или бедро);
4. трофические изменения (изменение цвета кожи, изъязвления, непигментированные атрофические бляшки).
Пальпацией определяется плотность конечности, особое внимание обращается на голень.
Этот прием проводится в положении больного лежа с согнутыми в коленях ногами для достижения большего расслабления мышц. Врач может выявить наличие болезненности или обнаружить незначительные различия в плотности в больной конечности, возникающие вследствие наличия растущего или зрелого тромба. Определяется температура кожи.
Для определения несостоятельности клапанов (большая подкожная вена) можно применить следующие пробы:
10. Проба Шварца. Одной рукой легко постукивают по варикозно расширенной вене, а другой определяют образующуюся волну. Если волна рефлюкса определяется в нижних отделах, это свидетельствует о наличии клапанной недостаточности.
11. Проба Гакенбруха (проба с кашлевым толчком). Больного просят покашлять и ладонью с вытянутыми пальцами пальпируют область большой подкожной вены от его соустья до его истока. Колебания связанные с рефлюксом крови, определяются в случае несостоятельности клапанов.
12. Проба Броди - Троянова - Тренделенбурга. В положении больного лежа на спине, поднимают до полного опорожнения варикозно расширенных вен. Накладывают жгут на уровне бедра для предупреждения сброса крови в подкожную вену, а затем просят больного встать. Если варикозно расширенные вены не появляются при наличии жгута, но заполняются сразу после его снятия это свидетельствует о недостаточности клапана соустья. Однако варикозно расширенные вены могут заполняться постепенно – при клапанной недостаточности перфорантов. В этом случае следует применять пробу Perthe.
13. Проба Перте. Жгут накладывают выше колена, в положении больного стоя, и просят больного походить или несколько раз приподняться на носки. Если варикозно расширенный участок опорожняется, то перфоранты состоятельны, а глубокие вены проходимы.
14. Проба Дельбе - Пертеса (маршевая проба). Больному, в положении стоя, накладывают на бедро жгут, сдавливающий подкожные вены и предлагают ходить 3-5 минут. Если расширенные вены спадаются и отсутствует чувство боли в области голени, то это указывает на проходимость перфорантных и глубоких вен, т.е. кровь из подкожных вен направляется в систему глубоких вен конечности.
15. Трехжгутовая проба Шейниса. Для определения функциональной способности перфорантных вен. После опорожнения поверхностных вен в положении лежа накладывают 3 жгута: первый - в верхней трети бедра, второй - над коленом, третий – ниже коленного сустава и предлагают встать. Заполнение подкожных вен между жгутами свидетельствует о несостоятельности перфорантных вен на этом участке.
16. Проба Пратта позволяет определить несостоятельность перфорантных вен. В положении лежа накладывают первый эластический бинт от стопы до верхней трети бедра. Накладывают резиновый жгут выше, предотвращая ретроградный сброс крови через несостоятельный остиальный клапан. Больного переводят в вертикальное положение и ниже жгута накладывают второй эластический бинт. Производят бинтование сверху вниз по мере того, как снимается первый бинт. При этом между бинтами остается расстояние в 5-6 см, в котором может появиться напряженная варикозная вена, свидетельствующая о несостоятельности перфорантной вены.
При неосложненном первичном варикозе вен, когда отеков нет, этого объема исследований обычно достаточно для выбора адекватного хирургического метода операции. При появлении отеков, даже умеренных, исчезающих за ночь, других, трофических нарушений, вплоть до язвы голени, нужна более точная информация о состоянии венозной гемодинамики в целом, степени компенсации нарушений клапанного аппарата глубоких вен. Здесь обязательны флебоманометрические, ультразвуковые и флебографическне исследования. Последние, как указывалось, должны отвечать конкретно поставленным задачам (проходимость и структура глубоких вен, состояние клапанов коммуникантных вен, состояние клапанов глубоких вен).
Основные лечебные мероприяти):
5. профилактика, рекомендации в отношении образа жизни и положения тела;
6. консервативная терапия;
7. лекарственная терапия;
8. склеротерапия,
9. эндоскопическая хирургия,
10. хирургическое лечение – удаление вен (флебэктомия по Бебкоку-Маделунгу, Клаппу-Соколову, электро- и лазерная коагуляция, склерозируюшая терапия фибровейном, эноксипарином).
Профилактика и рекомендации.
11. отдых с поднятыми ногами, выше уровня сердца;
12. ходьба (мышечный насос);
13. избегать длительного пребывания в положении стоя или сидя;
14. наложение эластических повязок или ношение чулок с разной степенью компрессии (увеличение давления в поверхностной венозной системе, обеспечение эффекта «откачивания»);
15. правильное поддержание подошвы стопы и/или изменение нагрузки, если необходимо;
16. дыхательные упражнения;
17. тепловые процедуры, гидромассаж.
Консервативная терапия сводится к компрессии в виде постоянного ношения эластических чулок или бинтов. При недостаточности поверхностных вен лечение компрессией преследует две основные цели на макрососудистом уровне:
18. восстановить градиент давления между поверхностным и глубоким кровотоком через вены перфоранты;
19. уменьшить диаметр просвета сосуда для увеличения пикового давления в состоянии покоя и при нагрузке.
Бандаж может быть эластичным и растягиваться в одном или двух направления, или неэластичным. Выбор типа бандажа зависит от действия, которое должно оказываться на поверхностную венозную систему в покое и при физической нагрузке. При нагрузке необходимо накладывать неэластичную повязку для поддержания давления в поверхностных венах на более высоком уровне по сравнению с давлением в глубокой системе, чтобы кровь перемещалась, как в норме, из поверхностной в глубокую систему. В положении больного стоя и в покое может использоваться любой тип повязки, так как единственной целью бандажа является сокращение диаметра варикозно расширенной поверхностной вены до такой степени, чтобы пиковое давление, отвечающее за перемещение крови, стало равным давлению в глубокой венозной системе (закон сообщающихся сосудов). Излечение при этом не достигается, постоянное ношение эластических бинтов обременительно для больных. Лечение компрессией следует рекомендовать тем больным, кому оперативное пособие противопоказано.
 2020-09-24
2020-09-24 99
99