Кафедра философских наук
Министерство образования и науки Украины
1.5.2
2,5,1
2.4.1
2.2.3
УЧАСТИЕ РОССИИ В МЕЖДУНАРОДНОМ СОТРУДНИЧЕСТВЕ
Наша страна играет значительную роль в решении глобальных региональных экологических проблем. В преамбуле Экологической доктрины Российской Федерации говорится: «Без Российской Федерации невозможно решение глобальных и региональных экологических проблем благодаря ее размерам, значительной доли территорий с ненарушенными природными системами, природоохранному опыту и природно-ресурсному, интеллектуальному и промышленному потенциалам».
Российская Федерация участвует более чем в 50 международных природоохранных договорах, конвенциях, соглашениях. Наша страна являлась одним из инициаторов и стала участницей подписания исторических международных соглашений: Конвенции о запрещении военного или любого другого враждебного использования средств воздействия на природную среду (1977г.); Договора о принципах деятельности государств по исследованию и использованию космического пространства; Конвенция о трансграничном загрязнении воздуха на большом расстоянии (1979 г.), Конвенция о защите Черного моря от загрязнения (1992 г.), Конвенция о международной торговле видами дикой флоры и фауны, находящимися под угрозой исчезновения (1973 г.), и др.
Большую активность в решении глобальных природоохранных проблем проявляет Международный союз охраны природы (МСОП), переименованный в 1990 г. во Всемирный союз охраны природы, членом которого является Россия. Много внимания Россия уделяет работе в специализированных организациях ООН, имеющих комплексный природоохранительный характер, в частности: ЮНЕСКО, ВОЗ, ФАО (орган ООН по продовольствию и сельскому хозяйству). Укрепляются научные связи России с МАГАТЭ, созданным под эгидой ООН в 1957 г. Россия активно содействует реализации основных программ Всемирной метеорологической организации ООН (ВМО), в частности Всемирной климатической программы.
Россия активно сотрудничает со странами СНГ — бывшими союзными республиками СССР. Основным документом здесь является межправительственное Соглашение о взаимодействии в области экологии и охраны окружающей природной среды, подписанное в Москве в феврале 1992 г. представителями десяти стран.
Активно развивается двустороннее сотрудничество России с США, Скандинавскими странами, Германией, Нидерландами, Канадой, Великобританией и Китаем.
Здравоохранение и социальная справедливость
Возможность получения заболевшим медицинской помощи является в современном обществе предметом социально-ценностных оценок. Широко распространено представление, что любой человек не должен оказываться в ситуации, когда он не может получить нужную медицинскую помощь лишь потому, что у него нет денег, чтобы за нее заплатить. В первую очередь это относится к тем случаям, когда оказание экстренной медицинской помощи необходимо для сохранения жизни. Если объемы потребления медицинских услуг определяются только уровнем платежеспособности человека, то лица с низкими доходами оказываются лишенными возможности получения необходимой медицинской помощи. Между тем именно эти лица имеют наибольшую потребность в медицинской помощи. У них худшие условия жизни и труда, и соответственно показатели их здоровья хуже, чем у обеспеченных слоев населения. Поэтому система здравоохранения, в которой получение медицинских услуг должно оплачиваться потребителями также, как и приобретение любого другого товара, считается неприемлемой с позиций социальной справедливости. Проблемой рынка медицинского страхования, как было показано выше, является наличие незастрахованных граждан, которые не могут позволить себе приобрести медицинскую страховку по экономическим причинам. С позиций социальной справедливости это предстает как изъян добровольного медицинского страхования.
Представления о том, какое именно здравоохранение является социально справедливым, разумеется, не универсальны и различаются по странам и социальным группам. Полное согласие существует, по- видимому, лишь в том, что современное общество обязано обеспечить каждому своему члену возможность получения некоторого минимума медицинских услуг вне зависимости от его социального положения и индивидуального дохода. Каков этот минимум, каким способом общество должно обеспечить такие возможности — в этих вопросах разнообразие мнений велико. Но для целей нашего анализа значение имеет то, что такие ценностные представления существуют, через их призму рассматривается и оценивается экономическое устройство сферы здравоохранения, делаются выводы о приемлемости или неприемлемости сложившихся здесь экономических институтов, и это оказывает реши»- ное воздействие на сохранение или изменение таких институтов. Представления о социальной справедливости в отношении доступности медицинской помощи порождают требования к ограничению сферы действия рыночных отношений в здравоохранении и к участию государства в регулировании предоставления медицинских услуг.
2.3
Роль государства в организации здравоохранения
Изъяны рынка медицинских и страховых услуг в сочетают с ценностными представлениями о правах граждан на получение медицинской помощи обусловливают необходимость участия государства в осуществлении деятельности в сфере здравоохранения. Такое участие требуется для:
■ ограничения возможностей производителей медицинских услуг извлекать выгоды из информационной асимметрии и своего монопольного положения и действовать в ущерб интересам пациентов;
■ распределения ресурсов в сфере здравоохранения с учетом внешних эффектов потребления медицинских услуг;
■ обеспечения доступности медицинских и страховых услуг всем группам населения.
Государство участвует в осуществлении деятельности в сфере здравоохранения во всех странах мира. Государство понимается при 'Лом в широком смысле и охватывает органы законодательной и ис- I юлнительной государственной власти разных уровней, органы мес- I I юго самоуправления и всю совокупность созданных этими органами государственных и муниципальных организаций. Основными функциями, выполняемыми государством, являются:
1) регулирование деятельности в сфере здравоохранения:
лицензирование медицинской, фармацевтической, страховой деятельности;
установление стандартов качества медицинской помощи, лекар- г I пенных средств, изделий медицинского назначения и медицинс- м>й техники, а также стандартов оснащения медицинских организаций; контроль за их соблюдением;
регулирование условий получения населением медицинской помощи и обеспечения лекарственными средствами;
2) производство услуг:
обеспечение санитарно-эпидемиологического надзора и санитарной охраны от завоза и распространения инфекционных заболеваний (эта деятельность имеет характер производства общественных благ);
предоставление населению различных видов медицинской помощи государственными медицинскими организациями;
3) финансирование оказания медицинской помощи населению.
Общемировой тенденцией является возрастание роли государства в финансировании и в организации предоставления медицинской помощи населению. Прослеживается довольно четкая закономерность: с ростом ВВП в расчете на душу населения увеличивается доля совокупных расходов на здравоохранение в ВВП, и растет доля государства в этих расходах (см. табл. 2.1).
Таблица 2.1
ВВП на душу населения и расходы на здравоохранение по группам стран в 1994 г.
|
| Источник.Schieber G., Maeda A. A Cormudgeon's Guide to Financing Health Care in Developing Countries// Innovations in Health Care Financing: Proceedings of a World Bank Conference. March10-11, 1997. Washington, П.С.: TheWorldBank, 1997. P. 6. |
2.4
Системы финансирования здравоохранения
iщ
Основные типы систем финансирования здравоохранения
Финансирование здравоохранения может быть частным и государственным (общественным).
Система частного финансирования здравоохранения
Источниками средств для оплаты медицинской помощи служат индивидуальные доходы граждан и средства работодателей. Граждане по собственному желанию приобретают страховки для себя и для членов своей семьи. Полисы добровольного медицинского страхования дают возможность их владельцам получать в случае заболевания медицинскую помощь, за которую они либо уже ничего не платят, либо делают небольшие соплатежи. Страховки могут приобретаться индивидуально или коллективно — обычно лицами, работающими в одной организации. Коллективные страховые программы могут оплачиваться полностью или частично за счет средств работодателя. Наличие и условия оплаты медицинских страховок выступают в таких случаях предметом коллективного соглашения между работодателем и профсоюзной организацией и/или одним из элементов индивидуального контракта, заключаемого работодателем с каждым работником. Те, кто не имеет страховки, вынуждены в случае заболевания пользоваться медицинской помощью на условиях полной оплаты оказываемых услуг либо заниматься самолечением.
Добровольное медицинское страхование осуществляют частные страховые организации, действующие на коммерческой основе. Для час п юй системы финансирования здравоохранения характерна сильная конкуренция между страховщиками. Они предлагают различные нмды страховых программ, имеющих разную стоимость и разные уело- вия оказания медицинской помощи. Виды и объемы медицинских услуг, которые могут получить застрахованные, зависят от того, сколько они или их работодатели заплатили за частную страховку. При этом страховщики обычно дифференцируют тарифы страховых взносов в зависимости от возраста страхующихся, а иногда и в зависимости от перенесенных ими ранее заболеваний. Таким путем осуществляется учет риска заболеваемости в цене страховки. Страховые программы могут также различаться и по возможностям выбора врачей и медицинских организаций, которые они предоставляют застрахованным. Более дорогие страховки предусматривают право застрахованного лица обращаться к любому врачу и быть госпитализированным в больницу по его собственному выбору. Другие страховки, имеющие меньшую цену, ограничивают такие возможности. Застрахованному лицу предоставляется право выбора врачей и медицинских организаций лишь из некоторого перечня, либо застрахованный прикрепляется к определенной поликлинике и больнице.
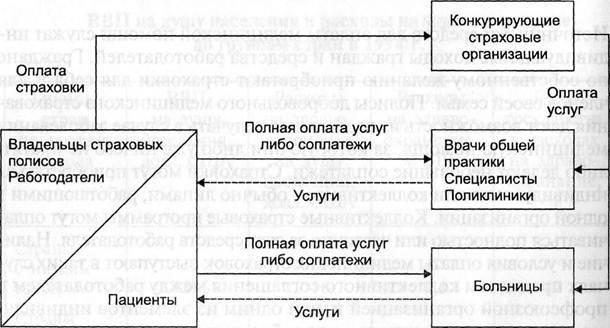 Рис. 2.1. Система частного финансирования здравоохранения
Рис. 2.1. Система частного финансирования здравоохранения
|
Страховые медицинские организации аккумулируют взносы застрахованных и из этих средств оплачивают их лечение. Разница между суммой собранных взносов и расходами на оплату услуг врачей и медицинских организаций и на ведение страхового дела составляет прибыль страховщиков.
Системы государственного финансирования здравоохранения
Системы государственного финансирования здравоохранения в разных странах имеют свою специфику. Но все их многообразие можно упорядочить, выделив два основных типа государственных систем финансирования: система обязательного медицинского страхования[3]и система бюджетного финансирования здравоохранения. Рассмотрим их подробнее.
Система обязательного медицинского страхования. Источниками финансирования медицинской помощи населению являются страховые взносы, которые в обязательном порядке уплачивают определенные категории страхователей. Страхователями работающего населения выступают сами работающие и/или их работодатели. Государство обязывает их производить взносы на обязательное медицинское страхование, устанавливаемые обычно в виде фиксированного процента к фонду оплаты труда. В большинстве стран, имеющих систему обязательного медицинского страхования (ОМС), взносы выплачиваются работодателями вместе с работниками, обычно примерно в равной пропорции. В России и в некоторых других странах взносы на ОМС работающих делают только работодатели.
|
| Страховые фонды |

| Центральный фонд или механизм перераспределения взносов |
| Страховые взносы |

| Страхователи: работники, работодатели, органы государства |

|
| Пациенты |
Оплата услуг
| Соплатежи | Врачи общей |
| практики | |
| Специалисты | |
| Услуги | Поликлиники |
| Соплатежи |
Рис. 2.2. Система обязательного медицинского страхования
1 За рубежом используют также термин "социальное медицинское страхование"
Страхование неработающего населения может производиться двумя способами. Один состоит в том, что вместе с работающими страхуются неработающие члены их семей, и соответственно суммы, уплачиваемые работающими или работодателями, выступают страховыми взносами за работающих и за членов их семей. Второй способ заключается в том, что страховые взносы за неработающее население выплачиваются из средств государственного бюджета или внебюджетных фондов. Например, взносы за лиц старше трудоспособного возраста перечисляются пенсионными фондами, а за безработных — фондами занятости.
Во многих странах предусмотрены соплатежи пациентов за оказываемые медицинские услуги, но доля частных расходов в финансировании общественного здравоохранения незначительна, а сами соплатежи используются как инструмент ограничения избыточного спроса.
Страховщиками в системе ОМС выступают специализированные страховые организации. Во многих странах это негосударственные некоммерческие фонды. В Германии и Австрии они именуются больничными кассами. До 90-х гг. XX в. эти фонды осуществляли страхование населения по производственно-территориальному принципу. Они создавались для страхования работающих в определенных отраслях или живущих на определенных территориях. Конкуренции между этими фондами не было. В 1990-е гг. в Нидерландах и Германии гражданам предоставили право выбора фонда, в котором они могут быть застрахованными. Это рассматривалось в качестве средства развития конкуренции между фондами за привлечение застрахованных. В ряде стран, в частности в Литве и Эстонии, фонды ОМС являются государственными, и их сеть построена по территориальному принципу. Граждане страхуются в территориальном фонде по месту работы или месту жительства. В России функции страховщиков в системе ОМС выполняют одновременно негосударственные коммерческие страховые организации и государственные фонды ОМС (см. раздел 2.6.2).
Перечень видов и объемы медицинской помощи, получение которых гарантируется застрахованным в системе ОМС, определяются государством в национальной программе ОМС. Эти обязательства увязываются с размерами страховых взносов, которые обычно устанавл и ваются законодательным путем. В некоторых странах, например в Германии, государство определяет минимальный размер взносов, соответствующий национальной программе ОМС. Страховщики имеют право предлагать своим клиентам более широкую программу ОМС и соответственно устанавливать более высокие размеры взносов.
В обязательном медицинском страховании, в отличие от добровольного, размеры взносов не связаны напрямую с оценкой индивидуального риска заболеваемости и с объемом медицинской помощи, которую застрахованный может получить. Размеры страховых взносов увязываются с величиной прогнозируемых расходов в общегосударственном масштабе — в расчете на все категории застрахованного населения. При этом возникает проблема неравенства возможностей финансирования медицинской помощи застрахованным в разных страховых фондах. Страховщик в системе ОМС обязан страховать всех лиц, живущих на данной территории или имеющих определенную профессию независимо от их возраста и здоровья. Однако распределение лиц по риску заболеваемости неравномерно по территории страны и по сферам деятельности. Поэтому неизбежны различия в возрастной структуре и в состоянии здоровья застрахованных у разных страховщиков. Следовательно, будут существенно различаться и необходимые расходы на оказание медицинской помощи в расчете на одного застрахованного, которые должны производить страховщики.
Лишь частично остроту этой проблемы можно уменьшить с помощью дифференциации страховых взносов по отраслевой принадлежности работающих. Для решения проблемы необходимо либо субсидирование государством тех страховщиков, которые имеют более значительную долю застрахованных с высокими рисками заболеваний, либо перераспределение взносов между страховщиками. В системах ОМС применяются два альтернативных механизма решения проблемы выравнивания финансовых условий деятельности страховщиков.
Первый механизм: взносы на ОМС полностью или в определенной части направляются в специальный центральный фонд. Государство может также предоставлять этому фонду дополнительные субсидии. Фонд финансирует каждого страховщика в зависимости от количества застрахованных и характеристик рисков их заболеваемости. Финансирование осуществляется по подушевым нормативам, значения которых рассчитываются по единой формуле и отражают различия в возрастной структуре застрахованных и структуре их заболеваемости. Такой механизм применяется, например, в Израиле и Нидерландах.
Второй механизм: ответственность за перераспределение страховых взносов возлагается на одну из страховых компаний. Обычно это га, которая страхует наибольшую долю населения. Все остальные страховщики направляют установленную законодательством долю собранных ими взносов на специальный счет указанной организации. Далее
эти средства перераспределяются между всеми страховщиками также в зависимости от количества и структуры застрахованных. Данный механизм используется в Германии и Чехии.
В системе ОМС страховщики несут ответственность за предоставление и оплату медицинской помощи застрахованным и обеспечивают решение этой задачи, заключая контракты с производителями медицинских услуг: частнопрактикующими врачами и медицинскими организациями, которые могут иметь разные формы собственности.
Система бюджетного финансирования здравоохранения. Финансирование медицинской помощи населению осуществляется из средств государственного бюджета, формируемых за счет общего налогообложения. В отдельных странах в качестве источника финансовых средств для здравоохранения используются закрепленные налоговые поступления. Например, в Бразилии с 1998 г. часть налога на банковский оборот, исчисляемая по ставке 0,2%, направляется на нужды здравоохранения.
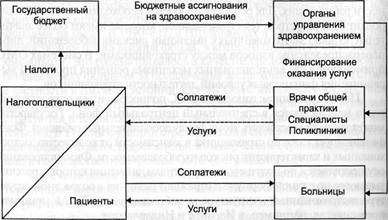 Рис. 2.3. Система бюджетного финансирования здравоохранения
Рис. 2.3. Система бюджетного финансирования здравоохранения
|
2.4
Системы финансирования здравоохранения
В системе бюджетного финансирования распоряд ителями средств выступают государственные органы управления здравоохранением. Они оплачивают медицинскую помощь, оказываемую гражданам частнопрактикующими врачами и медицинскими организациями, которые в основном являются государственными. В отдельных странах, где применяется данная система, предусматриваются также соплатежи населения за получаемые медицинские услуги. Но они невелики и необременительны для пациентов и служат целям ограничения избыточного спроса.
Система бюджетного финансирования и система обязательного медицинского страхования; являются альтернативными способами организации государственного финансирования здравоохранения. Важнейшее отличие этих систем от системы частного финансирования здравоохранения-нт независимость объема медицинской помощи, получаемой заболевшим, от его платежеспособности. Преимуществом бюджетной сцстемы по сравнению со страховой является меньший уровень необходимых административных издержек — расходов на содержание органов управления здравоохранением. Такая система обладает относительно лучшими возможностями обеспечить контроль государства за деятельностью производителей медицинских услуг при наименьших затратах. В страховой системе больше субъектов управления ф- это и сами страховщики, и государственные органы управления здравоохранением, которые выполняют функции регулирования всей системы и контроля за деятельностью медицинских организаций и страховщиков. В страховой системе больше объемы собираемой и обрабатываемой информации, документооборота.
Недостатком бюджетной системы является большая зависимость финансирования здравоохранения от меняющихся политических | [риоритетов. Каждый год размеры бюджетных ассигнований на здра- поохранение определяются в борьбе с конкурирующими направлениями бюджетных расходов. Напротив, финансирование здравоохранения в страховой системе имеет четко закрепленные источники и | ютому в меньшей мере зависит от политической конъюнктуры. В страховой системе обеспечивается более точная увязка гарантий медицинского обслуживания застрахованных с размерами финансовых поступлений. Размеры страховых взносов балансируются с объемом гарантий, включаемых в программу ОМС.
Но эти сравнительные преимущества могут в определенных случаях стать недостатками. Система ОМС имеет более узкую финансо- иую базу — страховые взносы устанавливаются в процентном отношении к фонду оплаты труда наемных работников. При плохой экономической конъюнктуре размеры собираемых взносов могут сократиться, и в системе ОМС будет аккумулироваться недостаточно средств для оплаты медицинской помощи, гарантируемой программой ОМС. При этом увеличение тарифов страховых взносов или сокращение программы ОМС может оказаться политически неприемлемым. В результате потребуются либо субсидии государства, либо рационирование потребления медицинских услуг, что ограничит их доступность.
Преимуществом системы страхового финансирования, в сравнении с системой бюджетного финансирования здравоохранения, является четкое институциональное разделение функций и ответственности межлу субъектами финансирования медицинских услуг и их производителями. Страховщики несут ответственность за то, чтобы застрахованные получили необходимую им медицинскую помощь, и за оплату этой помощи. Они являются посредниками между медицинскими организациями и населением, экономически заинтересованными в защите прав застрахованных и в эффективном использовании финансовых ресурсов, которыми они распоряжаются.
В бюджетных системах государственные органы исторически выполняли функции не только финансирования производителей медицинских услуг, но и управления работой государственных медицинских учреждений, находящихся в их ведении. Бюджетные системы возникали как части государственного сектора экономики, управляемые административными методами. Органы управления здравоохранением, в отличие от страховых фондов, отвечают и за результаты медицинского обслуживания, и за состояние сети подведомственных им государственных медицинских учреждений: за их ресурсное обеспечение, за финансовое покрытие их расходов и т.п. Это создает условия для воспроизводства затратного типа хозяйствования и не стимулирует к повышению эффективности использования ресурсов. Органы управления здравоохранением склонны жертвовать интересами пациентов в пользу интересов медицинских учреждений.
В настоящее время системы финансирования здравоохранения в разных странах соединяют одновременно несколько типов систем финансирования. Только в СССР и в странах Центральной и Восточной Европы до начала 1990-х гг. действовали исключительно бюджетные системы. Сейчас почти в каждой стране ведущую роль играет либо бюджетная система, либо система обязательного медицинского страхования. Вместе с ними сосуществует частная система финан- 2.4
Системы финансирования здравоохранения
сирования. Системы бюджетного финансирования действуют, например, в Австралии, Великобритании, Дании, Канаде, Новой Зеландии, Норвегии, Финляндии, Швеции. На основе ОМС построено финансирование здравоохранения в Австрии, Бельгии, Германии, Нидерландах, Франции. В Испании и Италии действующие системы ОМС дополняются развитием систем бюджетного финансирования. В большинстве стран Центральной и Восточной Европы, а также в Израиле в 1990-е гг. были введены системы ОМС, и бюджетное финансирование сочетается со страховым. Частная система финансирования преобладает в США и Швейцарии.
2.4.2
Реформирование систем финансирования здравоохранения в 1980—1990-е гг.
Реформирование здравоохранения в странах
с развитой рыночной экономикой
*
К 60-м гг. XX в. почти во всех странах с развитой рыночной экономикой были созданы общественные системы здравоохранения, доступ- I ibieдля всех или для подавляющего большинства граждан. Замедление темпов экономического роста в 1970-е и 1980-е гг. заставило западноевропейские страны искать пути сдерживания роста общественных расходов и повышения эффективности систем здравоохранения.
В 1980—1990-е гг. проводилась политика сдерживания расходов Iiaздравоохранение, которая включала следующее.
1. Регулирование уровня спроса на медицинские услуги и лекарственные средства:
введение или развитие систем соплатежей населения за медицинскую помощь и лекарственные средства;
снижение суммы страховых взносов для лиц, пользующихся услугами общественной системы здравоохранения в ограниченных пределах;
меры по санкционированию госпитализации; нормирование потребления медицинских услуг путем установления времени ожидания их предоставления.
2. Регулирование предложения медицинских услуг и лекарственных средств:
развитие систем финансового планирования в здравоохранении (включая установление предельных объемов услуг и уровней расходов для их производителей, контроль размеров заработной платы, расходов на фармацевтические препараты и т.п.);
реструктуризация медицинского обслуживания: сокращение количества больничных койкомест в общественной системе здравоохранения и замещение относительно более дорогостоящего стационарного лечения менее дорогостоящим амбулаторным лечением или первичным медико-санитарным обслуживанием посредством расширения сети дневных стационаров и центров амбулаторной хирургии, а также увеличения масштабов оказания медицинской помощи на дому и т.п.;
сокращение численности студентов медицинских вузов и врачей;
развитие фармацевтического менеджмента (регулирование перечня и количества лекарственных средств, выписываемых врачами
и др.); 11 ji J
расширение масштабов регулирования приобретения и использования дорогостоящего медицинского оборудования с целью его концентрации, предотвращения бесконтрольного роста и дублирования.
Принятые меры оказались результативными: доля общественных затрат на здравоохранение в ВВП развитых стран лишь незначительно увеличилась в 1980-е гг. — с 5,7% в 1980 г. до 6,1% в 1990 г. и оставалась на уровне 6% в период 1990—1997 гг.
Важнейшим компонентом реформ было внедрение элементов рыночных отношений во взаимодействие между субъектами общественного здравоохранения. Идеология реформ была идеологией создания рынка внутри системы финансирования общественного здравоохранения. Но не полноценного рынка, а "квазирынка" (или "внутреннего рынка", "регулируемого рынка"). Отличия квазирыночной модели финансирования здравоохранения, которая внедрялась в западных странах, от "настоящего" рынка заключались в следующем:
■ потребители сами непосредственно не платят за услуги, и их предпочтения опосредуются другими лицами;
■ друг с другом взаимодействуют по преимуществу некоммерческие организации;
и отсутствуют рынки труда и капитала;
■ финансовый контроль остается в руках государства;
■ система в целом регулируется государством.
Смысл установления квазирыночных связей в государственной системе здравоохранения состоял в стремлении найти децентрализованные процедуры управления производителями социальных услуг, которые обеспечивали бы ответственность не административным, а экономическим образом — посредством рыночных механизмов. Суть предлагаемых новых принципов организации общественного финансирования здравоохранения воплощала следующая модель распределения прав и ответственности тех, кто предоставлял медицинскую помощь населению, и тех, кто ее оплачивал.
1. Плательщики и производители свободны от отношений административного подчинения и взаимодействуют друг с другом как покупатели и поставщики услуг, заключая контракты, предметом которых являются структура, объемы и стоимость медицинской помощи, предоставляемой потребителям.
2. Покупатели не несут ответственности за хозяйственную деятельность и финансовое положение производителей.
3. Производители медицинских услуг должны покрывать свои расходы за счет доходов от выполнения заключенных контрактов, они несут финансовую ответственность за результаты своей работы и имеют экономическую заинтересованность в повышении эффективности своей деятельности.
4. Покупатели свободны в выборе тех, с кем они заключают контракты: покупатели могут заключать контракты с любыми производителями и вправе не заключать контракты с теми, чьи услуги дороже или хуже по качеству. Это означает, что в системах бюджетного финансирования здравоохранения территориальные органы управления здравоохранением не обязаны финансировать только те государственные медицинские организации, которые расположены на их территории, а могут заключать контракты по своему выбору лишь с частью из них, а также с негосударственными организациями и с организациями, расположенными за пределам своего административного образования. В системах страхового финансирования страховщики освобождаются от обязанности заключать договор с каждой медицинской организацией, которая оказывала ранее или предполагает оказывать медицинскую помощь клиентам, застрахованным данным страховщиком.
5. Производители вправе заключать контракты с любыми заинтересованными покупателями (страховщиками, органами управления). Государственные и негосударственные медицинские организации имеют равные права в системе общественного финансирования здравоохранения.
6. Производители амбулаторно-поликлинических услуг наделены правами частичного фоцдодержания: они имеют возможность оплачивать услуги специалистов, проведение диагностики, а также часть видов стационарной помощи. Производители-фондодержатели имеют право выбора производителей, которым они направляют своих пациентов для консультаций, диагностики и лечения, и сами рассчитываются из своих средств за предоставленную их пациентам помощь.
7. Потребители медицинских услуг свободны в выборе врачей и медицинских организаций, а также в выборе страховщиков в системах обязательного медицинского страхования.
Такая модель внедрялась в странах и с бюджетными, и со страховыми системами финансирования здравоохранения. Наиболее последовательно она была реализована в Великобритании, Новой Зеландии и Швеции. Только там врачи общей практики были наделены правами частичных фондодержателей.
Результаты рыночных преобразований не были разрушительными для системы здравоохранения, как того опасались противники реформы, но и не оказались столь радикальными, чтобы оправдать надежды ее сторонников. Наиболее очевидными оказались изменения в социально-культурной составляющей медицинского обслуживания: повысился социальный статус врачей общей практики, усилилось внимание к ним со стороны органов управления здравоохранением, менеджеров и врачей, работающих в стационарах. Произошло осознание необходимости экономии средств. Благодаря заключению контрактов покупатели и производители стали лучше понимать, какие виды медицинской помощи они должны предоставлять, кому, по каким стандартам и по какой цене.
Проведение рыночно ориентированных реформ имело очевидные позитивные результаты с политической точки зрения. Они стали средством "тонизирования" деятельности органов здравоохранения, активизации их усилий по регулированию предоставления медицинской помощи в интересах населения, а не в интересах самих врачей и медицинских организаций. В конце 1990-х гг. в Великобритании, Новой Зеландии и Швеции с приходом к власти лейбористов и социал-демократов приоритеты политики в сфере здравоохранения были изменены: развитие конкуренции между производителями и между покупателями больше не рассматривается в качестве главной движущей силы повышения эффективности здравоохранения. Конкуренция не упразднена, но приоритет отдается развитию сотрудничества между покупателями и производителями медицинских услуг: внедрению процедур совместного планирования и заключению долгосрочных контрактов вместо ежегодных. Издержки, связанные с ежегодным заключением договоров (затраты на сбор и анализ информации, экономические расчеты, подготовку контрактов и их согласование), расцениваются как слишком высокие по сравнению со степенью роста эффективности медицинского обслуживания.
Важно особо подчеркнуть, что переход от квазирыночной модели взаимоотношений между государственными органами как покупателями медицинских услуг и их производителями к развитию отношений сотрудничества между ними не был вызван убедительными свидетельствами провалов квазирыночной модели. Он стал следствием прихода к власти партий, руководствующихся иными идеологическими представлениями о роли и возможностях государства и рынка. Следует также принять во внимание, что такой отказ от квазирыночной модели не стал повсеместным. Страны Восточной Азии начали (Китай и Тайвань) или планируют (Япония) реформирование систем общественного финансирования здравоохранения, направленное на развитие квазирыночных отношений: контрактирования, конкуренции производителей медицинских услуг, конкуренции страховщиков. 11ричем в Китае пошли дальше всех и в 1999 г. ввели индивидуальные накопительные счета, на которые зачисляются средства обязательного медицинского страхования, а их последующее использование зависит от выбора страховщиков и производителей медицинских услуг, который делают сами застрахованные.
Реформирование здравоохранения в странах с переходной экономикой
В иостсоциалистических государствах реформирование здравоохра- I (сния рассматривалось в качестве одной из важных составных частей широкомасштабных политических и экономических преобразований. 11о причины и цели реформирования здравоохранения существенно (гш мчались от тех, которые были в западноевропейских странах. Социалистические системы здравоохранения функционировали неэффективно из-за чрезмерно централизованного управления, избыточного количества врачей и недостаточной их обеспеченности медицинским оборудованием в сравнении с западными странами. Реформы стали выражением стремления увеличить финансирование общественного здравоохранения путем расширения источников поступления средств и повысить его эффективность путем изменений в организации финансирования медицинской помощи.
Главным компонентом реформ стало введение обязательного медицинского страхования. Это расценивалось как реальный путь получения новых гарантированных источников финансирования и как действенное средство повышения эффективности системы медицинского обслуживания. В 1990-е гг. обязательное медицинское страхование было введено в Венгрии, Вьетнаме, Словении, Эстонии, Латвии, России, Чехии, Словакии, Албании, Монголии, Грузии, Казахстане, Румынии. При этом в Венгрии и Эстонии система обязательного медицинского страхования была объединена с системой социального страхования, и эта объединенная система стала финансировать расходы на медицинскую помощь и выплату пособий по временной нетрудоспособности.
В большинстве стран были введены обязательные взносы на медицинское страхование и для работодателей, и для работников. Размеры взносов сильно различаются, составляя от 3 до 20% заработной платы. Практически во всех странах дополнительным источником финансирования фондов ОМС являются бюджетные ассигнования, которые направляются в качестве платежей за неработающее население в целом или за его отдельные категории. Страховщиками в системах ОМС стали специально созданные государственные учреждения — фонды медицинского страхования или больничные кассы, имеющие сеть территориальных отделений. Везде фонды медицинского страхования являются, как правило, квазигосударственными организациями, автономными по отношению к государственному бюджету и министерству финансов, хотя степень этой автономии неодинакова.
В большинстве стран территориальные отделения фондов монопольно выполняют функции страховщиков и покупателей медицинских услуг дяя всего населения, проживающего на соответствующей территории. Условия для конкуренции страховщиков за привлечение большего количества застрахованных предусмотрены моделями ОМС лишь в нескольких странах (Россия, Чехия).
2.5
Формы оплаты медицинских услуг
Методы оплаты амбулаторно-поликлинической помощи
Важнейшим фактором эффективности систем общественного финансирования здравоохранения является организация финансирования производителей медицинских услуг.
Применяются следующие основные методы оплаты амбулаторно-поликлинической помощи:
■ по смете доходов и расходов (сметное финансирование);
■ отдельных услуг;
■ отдельных у<*луг по балльной шкале;
■ пролеченных больных (случаев амбулаторно-поликлинического обслуживания);
■ по подушевому нормативу за каждого обслуживаемого (прикрепленного к врачу или поликлинике).
Сметное финансирование. Финансовые средства планируются и выделяются их получателю по статьям экономической классификации бюджетных расходов. В России перечень этих статей включает расходы на оплату труда, начисления на фонд оплаты труда, приобретение медикаментов и перевязочных средств, мягкого инвентаря, продуктов питания, оплату горюче-смазочных материалов, прочих расходных материалов, затраты на командировки, оплату транспортных услуг, услуг связи, коммунальных услуг, оплату текущего ремонта зданий и оборудования, затраты на приобретение оборудования и предметов длительного пользования, на капитальный ремонт, на капитальное строительство и др. Размер финансо- иых средств рассчитывается в зависимости от категории и пропускной способности ЛПУ (число амбулаторно-поликлинических посещений врачей за смену). Для обоснования требуемых средств по каждой статье используются нормативы штатного расписания и оплаты труда, нормативы расходов на питание больных и медикаменты и т.д., которые устанавливаются в расчете на показатели пропускной способности и дифференцируются по видам и категориям учреждений. Реально выделяемые ЛПУ средства определяются на основе сумм их финансирования в прошлый период по отдельным статьям и обоснования расходов, рассчитанных с использованием имеющихся нормативов.
Учреждения должны истратить полученные средства строго по их целевому назначению и ограничены в праве перераспределять их между разными статьями расходов. В случае экономии расходов по какой-то статье по итогам года финансовые органы стремятся уменьшить планируемые расходы учреждения на следующий год по указанной статье на сумму полученной экономии.
Метод сметного финансирования удобен финансовым органам. Он дает возможность контролировать направления их использования и быть уверенным, что выделенные средства не направлены, к примеру, на оплату труда или приобретение дорогостоящего оборудования в ущерб другим необходимым видам расходов. Но сметное финансирование обладает серьезными изъянами с точки зрения обеспечения эффективного использования ресурсов. Главный его недостаток связан с тем, что выделение средств осуществляется без увязки с результатами работы их получателей. Сметное финансирование не создает у учреждений стимулов к более рациональному использованию ресурсов и воспроизводит затратный тип хозяйствования. До начала 1990-х гг. финансирование практически всех ЛПУ в нашей стране осуществлялось этим методом.
Метод оплаты отдельных услуг. Финансирование осуществляется путем оплаты услуг, фактически оказанных пациентам. Оплата осуществляется по фиксированным тарифам, которые устанавливаются государством или определяются по соглашению между финансирующей стороной и производителями медицинских услуг.
Основные преимущества данного метода состоят в том, что он обеспечивает прямую зависимость доходов производителя (врача, медицинской организации) от объема услуг, стимулирует рост объема выполняемых услуг, предполагает предоставление детальной информации плательщику (страховщику или органу управления здравоохранением) о том, какие услуги, в каком объеме и кому были оказаны.
Недостатки этого метода являются прямыми продолжениями его достоинств. Он стимулирует к завышению объема оказываемых услуг, неоправданному с клинической точки зрения. Врачи направляют пациентов на дополнительные обследования и консультации, проводят дорогостоящие лабораторные исследования и т.п. Парадоксальным следствием применения такого метода является то, что врачи оказываются заинтересованными в наличии большего числа больных людей и не заинтересованы в профилактических мероприятиях, так как это сокращает потребность в более дорогих медицинских услугах, которые требуются для лечения уже заболевших.
Применение этого метода требует введения и обработки больших объемов информации, что требует значительных ресурсов, в том числе затрат времени самих врачей.
При использовании данного метода финансирующей стороне трудно планировать общий размер расходов, которые потребуются для оплаты медицинской помощи тем гражданам, за лечение которых они несут финансовую ответственность. В результате плательщик в общественной системе здравоохранения может попасть в трудную экономическую ситуацию. Именно так случилось в Чехии в 1993 г.: при введении системы ОМС метод сметного финансирования медицинских учреждений был повсеместно заменен методом оплаты услуг по факту. Через полгода страховые фонды оказались на грани банкротства.
Метод оплаты отдельных услуг по балльной шкале. Финансирование осуществляется путем оплаты услуг, фактически оказанных пациентам. Но в отличие от метода, рассмотренного выше, в данном случае каждая отдельная услуга не имеет фиксированной цены, а оценивается в баллах, начисляемых в соответствии со специальной шкалой. Плательщик заранее объявляет общую величину средств, которые он имеет для оплаты амбулаторно-поликлинической помощи в течение года. По итогам работы врачей за год определяется цена одного балла путем деления имеющихся денежных средств на общую сумму баллов, набранных всеми врачами. Оплата каждого врача производится путем умножения количества набранных им баллов на рассчитанную цену одного балла.
Данный метод оплаты обладает всеми преимуществами метода оплаты за отдельную услугу и такими же недостатками за исключением одного: он дает возможность планировать общий объем затрат на оказание медицинской помощи.
Метод оплаты случаев амбулаторно-поликлинического обслуживания. В простейшем варианте этого метода производится оплата каждого амбулаторно-поликлинического посещения. Устанавливается средняя цена одного посещения и оплачивается фактическое число посещений безотносительно к тому, какой объем медицинских услуг был при этом оказан каждому больному. В более сложных вариантах случаи амбулаторно-поликлинического обслуживания классифицируются по типам заболеваний (нозологическим группам). Лечение больного оплачивается в соответствии с нозологической группой по соответствующему тарифу.
Такой метод оплаты создает экономические стимулы к увеличению числа пролеченных больных и одновременно к сокращению сроков лечения каждого больного и количества услуг, оказываемых при лечении каждого отдельного случая. Такое сокращение может происходить в ущерб клинической целесообразности. Для применения этого метода требуется меньший объем собираемой и обрабатываемой информации и меньший уровень управленческих расходов, чем при использовании методов оплаты отдельных услуг. Но соответственно сложнее обеспечить контроль за фактическими объемами и качеством оказанных пациентам медицинских услуг.
Сложность лечения заболеваний, даже отнесенных к одной нозологической группе, существенно варьируется. Применение рассматриваемого метода порождает у производителей стремление к "сбиванию сливок" — лечить больных с относительно более простыми случаями и избегать относительно более сложных случаев лечения, направляя таких больных, например, сразу в стационар, хотя они могли бы быть пролечены амбулаторно.
Метод оплаты по подушевому нормативу. Врач или медицинская организация получают средства за каждого прикрепленного к ним человека вне зависимости от объемов реально оказываемой ими медицинской помощи. Оплата производится по подушевым нормативам. В простейшем случае — одинаковым для всех категорий обслуживаемых, в более сложных — дифференцированным в зависимости от социально-демографических характеристик обслуживаемого контингента. Этот метод, в отличие от других, создает экономический интерес к проведению профилактической работы. Чем меньше будет заболеваемость, тем больше у врача оказывается свободного времени, больше возможностей расширить круг обслуживаемых граждан и соответственно больше заработать.
Применение такого метода облегчает планирование расходов на медицинскую помощь и требует невысоких административных расходов. Он стимулирует к уменьшению числа амбулаторно-поликли- нических посещений и сроков лечения больных, но при этом порождает опасность необоснованного сокращения объемов медицинской помощи. Обеспечение контроля за реальным объемом оказанной медицинской помощи здесь связано с большими сложностями, чем при использовании других методов.
Не существует метода оплаты медицинской помощи, предпочтительность которого по сравнению с другими методами безусловна. Каждый метод должен оцениваться с позиций соответствия целям политики в области общественного финансирования здравоохранения и с учетов издержек его реализации. Например, если ставится задача увеличения объемов профилактических мер против возникновения и/или обострения заболеваний, то нужно использовать метод подушевой оплаты. Одновременно можно дополнительно оплачивать высокоэффективные профилактические мероприятия (включая оплату выявления определенных заболеваний на амбулаторном этапе, своевременную вакцинацию и др.), т.е. сочетать метод подушевой оплаты с методом оплаты отдельных услуг.
Если ставится задача ограничения роста расходов государства на предоставление медицинской помощи, то для ее решения можно использовать метод подушевой оплаты в комбинации с оплатой отдельных (профилактических и стационарозамещающих) услуг или применять метод оплаты отдельных услуг по балльной шкале.
В России в настоящее время применяются все из перечисленных выше методов оплаты, за исключением оплаты услуг по балльной шкале. Решения о выборе методов оплаты принимаются органами управления субъектов Российской Федерации, территориальными фондами ОМС. Наибольшее распространение получили методы оплаты отдельных услуг и законченных случаев лечения (см. табл. 2.2).
Таблица2.2
|
| Источник: данные Федерального фонда ОМС. |
Методы оплаты стационарной помощи
Применяются следующие основные методы оплаты стационарной медицинской помощи:
■ по смете доходов и расходов (сметное финансирование);
■ отдельных услуг;
■ по количеству койкодней;
■ по числу пролеченных больных;
■ законченных случаев госпитализации;
■ согласованных объемов медицинской помощи (глобальный бюджет).
| Распределение амбулаторно-поликлинических учреждений, включенных в систему ОМС России, по методам оплаты услуг |
Сметное финансирование. Этот метод финансирования стационаров имеет те же самые характеристики, что и сметное финансирование амбулаторно-поликлинических учреждений. Отличие состоит в том, что планируются расходы на питание больных, чего обычно не предусматривается при финансировании амбулаторно-поликлинических учреждений. В качестве показателей пропускной способности стационаров, используемых при установлении нормативов затрат и расчете потребности в финансовых ресурсах, берутся показатели коли-
Метод оплаты отдельных услуг. Его применение для оплаты стационарной помощи ничем не отличается от оплаты амбулаторно- поликлинической помощи. Следует лишь отметить, что этот метод редко применяется в общественных системах финансирования здравоохранения.
Метод оплаты по количеству койкодней. Работа стационара оплачивается по количеству фактически проведенных в нем пациентами койкодней. В простейшем варианте устанавливается единый тариф оплаты одного койкодня вне зависимости от типа заболевания и сложности лечения. В более развитых вариантах применяются тарифы, дифференцированные по отделениям стационара: для терапевтического, общего хирургического, гинекологического и т.д., устанавливаются разные значения тарифа за один койкодень.
В отличие от сметного финансирования, данный метод обеспечивает прямую зависимость доходов стационара от фактического, а не планируемого объема оказанной помощи. Но измерение этого объема ведется в слишком агрегированных показателях. Это побуждает стационары к необоснованному с клинической точки зрения сокращению количества медицинских услуг, предоставляемых пациентам, и к изменению структуры заболеваний пролеченных больных. Стационары заинтересованы лечить больше пациентов с менее сложными заболеваниями. Выгодным становится удлинение сроков госпитализации, так как экономической особенностью стационарного лечения являются большие затраты на пациента в первые дни его госпитализации (проведение диагностических исследований, операции или интенсивного терапевтического лечения, послеоперационная интенсивная реабилитация) и меньшие расходы на этапе реабилитации.
В сравнении с методом оплаты отдельных услуг данный метод требует меньших административных расходов и меньшего объема обрабатываемой информации, но при этом усложняется контроль за объемами оказанных услуг.
Метод оплаты по числу пролеченных больных. Оплата осуществляется по фактическому числу лечившихся больных по средней сто- и мости лечения одного больного в каждом профильном отделении (терапевтическом, общей хирургии, урологическом и т.д.). Этот метод стимулирует к сокращению сроков госпитализации, но одновременно — к сокращению объема оказываемых услуг и отбору пациентов с менее сложными случаями. Административные издержки, связанные с применением этого метода, аналогичны издержкам в случае оплаты по количеству койкодней.
Метод оплаты законченных случаев госпитализации. Оплата производится по тарифам, дифференцированным в соответствии с клинико-статистическими группами заболеваний или медико-эко- номическими стандартами лечения отдельных групп заболеваний (например, случаи лечения острого аппендицита, холицестита, инфаркта миокарда и т.д.). Медико-экономические стандарты устанавливаются таким образом, чтобы учесть различия в сложности лечения разных случаев заболеваний: например, разные стандарты лечения и разные тарифы предусматриваются для случая астмы и для случая астмы с сопутствующим заболеванием. Этим ослабляются стимулы к отбору больных с относительно простыми для лечения случаями.
Внедрение данного метода требует больших затрат на разработку системы медико-экономических стандартов и использования относительно больших объемов текущей информации, чем в случаях оплаты койкодней и пролеченных больных. Однако здесь получаемый стационаром доход в большей мере отражает результаты его работы. Вместе с тем этот метод создает стимулы к сокращению сроков лечения и одновременно к необоснованному сокращению объемов медицинской помощи, оказываемой каждому больному. Для противодействия этому необходимо контролировать соблюдение установленных стандартов лечения различных заболеваний.
Метод оплаты согласованных объемов стационарной медицинской помощи. Этот метод имеет еще одно, часто используемое название — метод глобального бюджета. Его суть состоит в том, что финансируется предварительно согласованный объем медицинской помощи, но в отличие от сметного финансирования, средства выделяются стационару без разбивки по статьям расходов, а общая сумма не зависит от его мощностных характеристик. Финансирующая сторона согласовывает со стационаром количество пациентов по каждому профильному отделению или даже по отдельным нозологическим группам заболеваний, которое он обязуется пролечить в течение года, и общий размер выделяемых ему финансовых средств. Получив средства, стационар далее самостоятельно определяет направления их расходования. В случае если было пролечено меньшее количество пациентов, чем планировалось, недовыполненные объемы все равно оплачиваются либо полностью, либо с уменьшающим коэффициентом (например, 75% тарифа). Если пролечено большее количество пациентов, то это превышение либо вообще не оплачивается, либо возмещается по уменьшенному тарифу.
Главные преимущества этого метода состоят в том, что с помощью планирования объемов оказываемой помощи можно оптимизировать структуру загрузки стационаров и потоков пациентов. Другие методы финансирования предполагают оплату фактически оказанных объемов медицинской помощи, измеренных с помощью тех или иных показателей. Они воспроизводят сложившуюся структуру оказания медицинской помощи. Напротив, применение метода оплаты согласованных объемов помощи дает возможность преодолеть практику сохранения нерационально используемого коечного фонда, и в частности закрыть ненужные мощности.
Рассматриваемый метод оплаты дает больницам право свободно распоряжаться поступившими средствами и оставлять себе получаемую экономию. Он создает наиболее сильные стимулы к эффективному использованию имеющегося ресурсного потенциала, и в частности к расширению масштабов применения более экономичных по сравнению с госпитализацией стационарозамещающих технологий. Вместе с тем данный метод стимулирует необоснованное уменьшение объемов предоставляемых пациентам медицинских услуг, недолечивание пациентов, уклонение от соблюдения согласованных показателей структуры и объемов оказываемой помощи. Для противодействия этому нужна развития система внешнего мониторинга за работой стационара, количеством и качеством оказываемых услуг.
В нашей стране наиболее распространенным в настоящее время является метод оплаты законченных случаев госпитализации. Актив- I ю применяется и метод оплаты по количеству койкодней (см. табл. 2.3). Метод оплаты согласованных объемов медицинской помощи пока применяется в единичных случаях в экспериментальном порядке.
| Распределение больничных учреждений, включенных в систему ОМС России, по методам оплаты стационарной медицинской помощи |
Управленцам представляется менее сложным и более надежным контролировать объемы и качество оказанной медицинской помощи при оплате фактических показателей работы ЛПУ (по числу пролеченных больных, законченных случаев госпитализации и т.п.), чем при использовании метода глобального бюджета.
Таблица 2.3
|
| Источник: данные Федерального фонда ОМС. |
Предпочтительность выбора того или иного метода оплаты определяется степенью его соответствия целям политики в области общественного финансирования здравоохранения и сравнительной величиной издержек его применения. Обычно они связываются с затратами на разработку соответствующих показателей, форм отчетности и с ежегодными затратами на выполнение соответствующих расчетов, заполнение форм, подготовку отчетов и т.д. Однако издержки внедрения нового метода (институциональные издержки) включают также издержки контроля за соблюдением установленных правил. В российских условиях наиболее существенными ог раничениями для организационно-экономических нововведений являются возможности государственных учреждений обеспечить полноценное внедрение нововведений и контролировать соблюдение
фондами ОМС, страховыми организациями, ЛПУ установленных государством требований к объемам и качеству медицинской помощи, оказываемой гражданам. В наших условиях жизнеспособными являются те институциональные нововведения, издержки по контролю за соблюдением которых невысоки, а издержки уклонения, наоборот, значительны. При учете вышеуказанных соображений наиболее предпочтительной представляется следующая схема оплаты стационарной помощи: совместное планирование медицинской организацией и страховщиком согласованных объемов медицинской помощи и размеров их оплаты; произведение оплаты законченных случаев госпитализации по факту, но в пределах запланированных объемов.
2.5.3
Формы участия населения в оплате медицинских услуг
В системах государственного финансирования здравоохранения часто предусматривается соучастие населения в расходах на предоставляемую им медицинскую помощь. Примерно в половине стран Западной Европы в системе общественного здравоохранения предусматриваются соплатежи пациентов в случае первичного врачебного приема и примерно в половине стран — соучастие в расходах в процессе стационарного и специализированного амбулаторного лечения. При этом практически везде суммы, доплачиваемые пациентами, ограничены установленными максимально допустимыми размерами. Это защищает лиц с длительными сроками лечения от чрезмерных расходов. Например, в Германии пациенты госпиталей должны платить 11 марок за день пребывания, но не свыше 14 дней за год. Малоимущие и хронически больные несут меньшие обязательства по соучастию в расходах или полностью освобождены от них. Так, в Ирландии уровень покрытия государством расходов на медицинскую помощь увязан с уровнем дохода пациентов. Лица с низкими доходами почти ничего не доплачивают. Лица со средними доходами имеют свободный или субсидируемый доступ к широкому кругу медицинских услуг. Небольшая наиболее богатая часть населения обязана платить за основную часть получаемых медицинских услуг или самостоятельно страховаться.
Нужно особо подчеркнуть, что механизмы соучастия в расходах вводились на Западе с целью ограничить чрезмерное потребление медицинской помощи и сдерживать таким образом рост государственных расходов на здравоохранение. В странах, находящихся на более низких уровнях развития, главной функцией легальных соплатежей обычно является снижение нагрузки на государство по финансированию здравоохранения.
Соплатежи населения легализованы в ряде стран с переходной экономикой: Венгрии, Киргизии, Латвии, Хорватии, Чехии, Эстонии. В Латвии в 1995 г. правительство приняло решение об установлении частичной оплаты больными медицинских услуг — до 25% их стоимости. Медицинская помощь детям и инвалидам, а также срочная медицинская помощь остаются бесплатными. В Чехии в 1997 г. введена оплата населением больничного обслуживания в размере 80 крон (2,3 долл. США) за день пребывания в госпитале и оплата скорой помощи в размере 50 крон за вызов. В Эстонии с апреля 1995 г. взимается плата в размере 5 эстонских крон (40 центов США) за каждое посещение врача. Первоначально она была установлена для всех лиц, но благодаря политическому давлению через несколько месяцев от нее были освобождены пенсионеры, инвалиды и дети. В Казахстане в 1998 г. принят закон, разрешающий правительству определять порядок сооплаты гражданами медицинской помощи сверх бесплатного гарантированного объема медицинской помощи в амбулаторных и стационарных условиях.
В России многие медицинские организации полулегально ввели соплатежи населения за медицинскую помощь, которая формально должна предоставляться бесплатно. Это вызвано недостаточностью размеров государственного финансирования здравоохранения. На практике используются разные формы оплаты населением медицинской помощи: лечения в целом, отдельно лекарств, лабораторных анализов, услуг врачей и другого медицинского персонала. Оплата производится как через кассу соответствующих учреждений, так и минуя кассу — прямо "в руки". Теневые соплатежи существуют и в других странах Восточной Европы и СНГ.
2.6
Организация здравоохранения в России
2.6.1
Принципы организации советской системы здравоохранения
Существующая российская система здравоохранения во многом унаследовала принципы организации советской системы здравоохранения[4], главными характеристиками которой являлись:
■ право на бесплатную медицинскую помощь для всего населения;
■ финансирование здравоохранения из государственного бюджета и средств государственных предприятий;
■ предоставление медицинской помощи государственными лечебно-профилактическими учреждениями;
■ предоставление амбулаторно-поликлинической помощи в поликлиниках, объединяющих врачей разных специальностей;
■ централизованная система административного управления.
Право всех граждан государства на бесплатное получение медицинской помощи было провозглашено в Советской России в 1918 г. впервые в мире. Для обеспечения этого права была создана разветвленная сеть лечебно-профи
 2014-02-04
2014-02-04 1001
1001