Классификация ПП
Тесты
1. Синклитическое вставление головки? это расположение
1. стреловидного шва на одинаковом расстоянии от лона до мыса
2. малого родничка на одинаковом расстоянии от лона до мыса
3. большого родничка по оси таза
4. стреловидного шва в прямом размере таза
2. Какая форма анатомически узкого таза относится к редко встречающейся
1. общеравномерносуженный таз.
2. спондилолистетический таз.
3. плоскорахитический таз.
4. поперечносуженный таз.
3. Для общеравномерносуженного таза характерно
1. тупой верхний угол ромба Михаэлиса
2. уменьшениевсех размеров таза на одинаковую величин у
3. уменьшение всех размеров таза на разные величины
4. наличие деформаций таза
4. Что характерно для простого плоского таза
1. уменьшение всех размеров
2. уменьшение прямого размера входа.
3. уплощение верхнего треугольника ромба Михаэлиса
4. уменьшение всех прямых размеров.
5. Степень сужения таза определяется по коньюгате
1. наружной
2. диагональной
3. истинной
4. средней
6. Для плоскорахитического таза характерно
1. уменьшение прямого размера входа в малый таз, уплощение верхнего треугольника ромба Михаэлиса
2. уплощение верхнего треугольника ромба Михаэлиса, уменьшение всех поперечных размеров таза
3. равномерное уменьшение всех размеров таза, уплощение верхнего треугольника ромба Михаэлиса
4. деформация костей таза, кососмещённый ромб Михаэлиса
7. Диагностика клинически узкого таза возможна
1. в родах при отсутствии плодного пузыря
2. в конце беременности
3. в начале беременности
4. по конфигурации головки
8. Что способствует возникновению клинически узкого таза
1. слабость родовой деятельности
2. пороки развития матки
3. перенашивание беременности
4. многоводие
9. Диагностический признак несоответствия головки плода и таза матери
1. признак Снегирёва.
2. признак Довженко
3. признак Шредера.
4. признак Вастена.
10. Что не относится к симптомам клинически узкого таза
1. отёк ш/матки, влагалища, НПО
2. с-м Вастена положительный
3. первичная слабость родовой деятельности
4. вторичная слабость родовой деятельности
11. Что способствует возникновению клинически узкого таза
1. слабость родовой деятельности
2. раннее излитие вод
3. пороки развития матки
4. перенашивание беременности
12. Что относится ко 2 этапу распространения гнойно-септических заболеваний послеродового периода
1. пельвиоперитонит
2. пуэрперальная язва
3. лохиометра
4. разлитой перитонит
13. Формы мастита
1. аллергическая, радиальная, диффузная
2. субалеолярная, ретромаммарная
3. гнойный (абсцедирующая, флегмонозная, гангренозная формы)
4. серозная, инфильтративная, гнойная
14. Какой вид травмы мягких родовых путей встречается чаще всего
1. разрыв матки.
2. разрыв шейки матки.
3. разрыв промежности
4. разрыв слизистой влагалища.
15. Что такое разрыв промежности 3 степени
1. разрыв кожи промежности и влагалища
2. разрыв кожи, мышц промежности
3. разрыв кожи, мышц промежности, влагалища и шейки матки
4. разрыв кожи, мышц промежности и прямой кишки
16. Причина возникновения разрывов влагалища в родах
1. вторые роды
2. преждевременные роды
3. стремительные роды
4. эпизиотомия
17. К разрыву матки предрасполагает
1. затяжные роды
2. рубец на матке после операции "кесарево сечение"
3. гестозы
4. предлежание плаценты
18. В какой момент происходит разрыв промежности
1. при прорезывании головки.
2. при врезывании головки.
3. при внутреннем повороте головки.
4. при рождении плечевого пояса
19. Патогенез разрыва тела матки
1. самопроизвольный, полный, в области дна
2. самопроизвольный, неполный, по ребру
3. самопроизвольный, криминальный, насильственный
4. самопроизвольный, насильственный, гистопатический
20. Клиническая картина полного разрыва матки
1. прекращение родовой деят, нет с/б, тахикардия, гипотония
2. живот формы «двугорбого верблюда», прекращение родовой деят, нет с/б, тахикардия, гипотония
3. симптом Щёткина-Блюмберга, жидкий стул, тахикардия, гипотония
4. прекращение родовой деят, нет с/б, симптом Вастена вровень



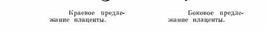


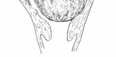 Лекция № 8. Предлежание плаценты (ПП)
Лекция № 8. Предлежание плаценты (ПП)
Диагностика расположения плаценты в классическом акушерстве проводится при раскрытии маточного зева на 4-5 см:
Низкое расположение
плаценты.
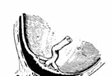
1. Низкое располо- жение плаценты – край плаценты
2. Краевое? плацента доходит до внутреннего
3. Боковое? плацента перекрывает внутрен- ний зев на половину.
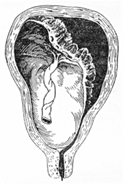
4. Центральное? плацента перекрывает внутренний зев полностью.
отстоит от внутреннего зева менее 7 см.
зева.
современном акушерстве боковое предлежание относится к центральному.
5. Шеечное? выявляется при беременности? ш/м бочкообразной формы, кровит с малых сроков беременности, как правило – на фоне кровотечения беременность прерывают до 20 недель и раньше.
определяется типом предлежания плаценты: при центральном (+ боковое) – плановое кесарево сечение,
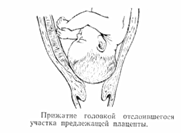
при краевом или низком расположении плаценты при начале родовой деятельности показана амниотомия
(возможно головка прижмёт край плаценты и кровотечение прекратится).
При отсутствии эффекта (продолжающееся кровотечение) показано родоразрешение методом кесарева сечения
в экстренном порядке.
 2014-02-02
2014-02-02 531
531








