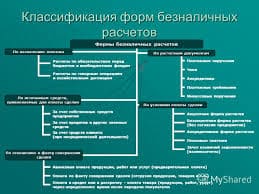
Схема лечения кетоацидоза и диабетической кетоацидотической комы у детей.
Терапия первого часа лечения (схема составлена канд. мед. наук А.Н. Матковской).
1. Срочно исследовать в крови концентрацию сахара, калия; определить рН крови, измерить артериальное давление.
2. Ввести внутривенно струйно инсулин в дозе 0,1 ЕД на 1 кг массы тела 150-300 мл физиологического раствора (при большой давности диабета вводят 0,2 ЕД на 1 кг). При необходимости ввести строфантин.
3. Промыть желудок теплым 5% раствором бикарбоната натрия. После этого оставить в желудке 100 мл содового раствора.
4. Произвести катетеризацию мочевого пузыря.
5. Сделать клизму с теплым 4% раствором питьевой соды в количестве 300 мл.
6. Начать капельное введение физиологического раствора, подогретого до 37. В течение 1-го часа необходимо ввести 20 мл на 1 кг массы тела внутривенно капельно со скоростью 1-2 капли/кг в 1 мин (но не более 30-32 капель в 1 мин и только в первые 15 мин введения). В капельницу следует добавить 50-200 мг кокарбоксилазы, 5,0 аскорбиновой кислоты, 0,1-0,2 мл гепарина.
7. В капельницу добавить инсулин из расчета 0,1 ЕД/кг/час (при большой длительности диабета - 0,2 ЕД/кг/час). Во флакон с жидкостью вводят 2 см3 крови больного или альбумин.
Последующая терапия
8. Ежечасно исследовать сахар крови, рН крови, контролировать артериальное давление и ЭКГ. При снижении сахара крови до 10 ммоль/л переходят на подкожное или внутримышечное введение инсулина в дозе 0,1-0,25-ЕД на 1 кг массы тела каждые 4 часа с последующим переходом при исчезновении кетоза на 5-разовое введение инсулина.
9. Продолжить внутривенное введение физиологического раствора и 5% раствора глюкозы из расчета: 50-150 мл на 1 кг в сутки. В среднем суточная потребность у детей до 1-го года - 1000 мл, 1-5 лет - 1500 мл, 5-10 лет - 2000 мл, 10-15 лет - 2000-3000 мл.
В первые 6 ч необходимо ввести 50%, следующие 6 ч 25% и в оставшиеся 12 ч – 25% от суточной расчетной дозы жидкости.
Физиологический раствор или раствор Рингера вводят до снижения уровня сахара в крови до 14,0 ммоль/л, после этого переходят на поочередное введение 9% раствора глюкозы и физиологического раствора в соотношении их количества 1:1.
10. При низком артериальном давлении и симптомах шока вводят 5% сывороточный альбумин 100 мл или заменители плазмы (декстран) в количестве 10-20 мл на 1 кг струйно быстро.
Если сохраняется низкое артериальною давление, вводят 10% раствор кофеина (0,05-0,1 мл), чередуя с 1% раствором мезатона каждые 3-4 часа (0,15-0,6 мл в зависимости от возраста).
11. При рН крови ниже 7,0 вводят в дозах 1-2,5 мэкв или 2,5 мл 4% раствора бикарбоната натрия на 1 кг массы тела внутривенно капельно в течение 1-3 часов (струйно не вводить!).
12. В капельницу добавляют калий с физиологическим раствором через 2-4 часа от начала лечения инсулином (или ранее при наличии ЭКГ-признаков гипокалиемии) в дозах 1,5-3 мл/кг 10% раствора хлористого калия. Доза калия не должна бытъ выше, чем 40-60 ммоль/л, что составляет 30-45 мл 10% раствора хлористого калия на литр внутривенно вводимой жидкости. Калий нельзя вводить, если ребенок в шоке, либо имеет анурию, или повышенный вследствие метаболичского ацидоза уровень калия в крови.
13. Вводят внутримышечно 200 грамм 0,01% раствора витамина В12 и 1,0 – 1% раствора В6.
14. Антибиотикотерапия в возрастных дозировках на 7 дней.
15. Обязательно вдыхание кислорода.
Лечение возможных осложнений, возникающих в период выведения больного из диабетической комы
В период выведения больного из диабетической комы возможно возникновение гипогликемии, которая развивается в результате введения избыточных доз инсулина и резкого падения уровня гликемии. Клинические проявления: бледность кожных покровов, тахикардия. потливость, возбуждение, двигательное беспокойство. Уровень сахара крови ниже нормальных или значительно ниже исходных величин. (лечение см. в разделе "Гипогликемическая кома").
Другим осложнением является отек мозга. Развивается в первые 3-6 ч от начала лечения. Причиной его могут быть слишком быстрое и обильное внутривенное введение жидкости, слишком быстрое снижение сахара крови и в связи с этим поступление избыточного количества калия и жидкости в мозг. Клинические проявления: рвота, необъяснимая лихорадка, напряжение глазных яблок, выбухание родничка (у детей в возрасте до года). Лечение: ограничение жидкости, введение маннитола, стероидов, лазикса по 20-40 мл, 10% раствора поваренной соли по 10 мл.
Гипокалиемия развивается примерно через 4 ч от начала лечения комы в результате быстрого падения сахара крови, передозировки бикарбоната натрия и др. препаратов.
Клинические проявления: бледность кожи, гиподинамия, атония желудка, парез кишечника и т.д., уровень калия в сыворотке ниже 3 ммоль/л, удлинение и значительное смещение ниже изолинии интервала QRSТ, появление волны u на ЭКГ. Лечение: введение 0,4 мэкв калия (0,3 мл 10% раствора хлористого калия) на 1 кг массы внутривенно в течение 3-5 минут. При наличии неврологических и кардиальных симптомов гипокалиемии (кардиореспираторный паралич, выраженные изменения ЭКГ) целесообразно вводить калий из расчета 5 мэкв/кг в течение 30 мин (3 мл/кг 10% раствора хлорида калия). Допустимы повторные введения калия при рецидивах этих симптомов.
При анурии. Показан маннитол в возрастной дозировке. Препарат можно вводить только после пробы с лазиксом. Если реакции на введение лазикса нет, маннитол вводить нельзя.
Гипогликемия - состояние организма, обусловленное снижением концентрации сахара крови. При сахарном диабете гипогликемическая кома развивается значительно чаще, чем кетоацидотическая. Практически у каждого больного ребенка, получающего инсулин, периодически отмечаются гипогликемические состояния, которые являются результатом длительных перерывов в приеме пищи, физических перегрузок, передозировки инсулина.
При гипогликемии резко снижается усвоение глюкозы клетками, и в первую очередь клетками мозга, а глюкоза является основным источником энергии мозга. Клинические проявления гипогликемии - это результат реакции центральной нервной системы на снижение сахара крови и угнетение обмена веществ головного мозга. Первыми на недостаток сахара реагируют кора мозга и мозжечок, затем подкорково-диэнцефалъные структуры и лишь в терминальной стадии гипогликемии - продолговатый мозг с его жизненными центрами.
Гипогликемия, как правило, развивается внезапно. При легкой начальной гипогликемии больной ощущает чувство жара, дрожание рук и всего тела, иногда головную боль, чувство голода. Появляются повышенная потливость, сердцебиение, общая слабость. Начальные явления гипогликемии обычно легко устраняются своевременным приемом углеводов, поэтому каждый больной, страдающий сахарным диабетом, должен иметь при себе несколько кусочков сахара на случай гипогликемии. Если начальный период гипогликемии остается нераспознанным и меры не принимаются, состояние больного резко ухудшается. появляются судороги различных групп мышц, в том числе и мышц лица (тризм), общее возбуждение, рвота, затемнение сознания, одно- или двусторонний симптом Бабинского. Сахар в моче обычно отсутствует, реакция мочи на ацетон отрицательная (если гипогликемия развилась на фоне предшествующей компенсации сахарного диабета.
Гипогликемия может возникать и на фоне декомпенсированного течения лабильного сахарного диабета, протекающего с явлениями кетоацидоза. В ответ на гипогликемию компенсаторно повышается выделения контринсулярных гормонов: глюкагона, гормона роста, катехоламинов, глюкокортикоидов, что способствует развитию кетоацидоза, декомпенсации сахарного диабета, нарушению тонуса сосудов (прессорный эффект катехоламинов), развитию тромбоэмболических осложнений.
Терапия гипогликемических состояний должна быть неотложной. Она включает струйное введение в вену 40% раствора глюкозы в объеме 20-100 мл до выхода больного из комы. В тяжелых случаях применяют адреналин 0,1% - 1 мл под кожу, глюкокортикоиды (гидрокортизон 150-200 мг в вену или мышцу), глюкагон 1 мг в вену, мышцу или под кожу.
 2014-02-02
2014-02-02 1084
1084