Знание преобладающей частоты шумов, наиболее характерных для поражения какого-либо клапана, важно потому, что слабые шумы определенной высоты лучше выслушиваются соответствующим инструментом, который следует использовать в конкретной ситуации. Так, высокий дующий шум аортальной недостаточности целесообразно выслушивать инструментом с мембраной, непосредственно ухом или стетоскопом с небольшой воронкой, плотно прижатой к телу пациента, когда натянутая кожа становится своеобразной мембраной.
С другой стороны, низкие негромкие шумы (особенно шум митрального стеноза) лучше выслушивать стетоскопом с широкой воронкой и без давления, чтобы не создать искусственную мембрану натяжением кожи.
Особенно важно помнить об этом при диагностике формирующегося порока, когда шум очень слабый и нужно использовать все методические приемы для его выявления.
Все остальные свойства шума (3; 5.2; 7) оцениваются длительным целенаправленным выслушиванием. Человеческое ухо обладает уникальным свойством, позволяющим концентрировать внимание на определенных звуках, фактически не воспринимая других. Это свойство и используется врачом при выслушивании сердца. Определив фазы сердечной деятельности – систолу и диастолу, можно при дальнейшей аускультации сосредоточить актуальное внимание только на определенном тоне (первом, втором или дополнительном, например, на тоне открытия митрального клапана) или на паузе (систолической или диастолической), или даже на части паузы (ранняя, поздняя систола, прото-, мезодиастола, пресистола), выключив из актуального внимания другие звуки. Активно обращая внимание только на систолическую паузу при длительной аускультации в точке максимальной громкости, можно дать оценку систолического шума (продолжительность, громкость, характер и др.), затем можно включить в сферу активного внимания начало систолы (первый тон и раннюю систолу) и ответить на вопрос: начинается шум вместе с тоном или после него. Так же детально выслушивается и диастола.
Не надо забывать о контроле за дыханием больного. Для отличения сердечных шумов от дыхательных надо просить больного не дышать после неглубокого выдоха. Если больной сделает очень глубокий выдох, у него могут от напряжения дрожать мышцы грудной клетки, что создает особый звуковой фон, мешающий аускультации. В других случаях, наоборот, надо выслушивать обязательно при дыхании больного. Это относится ко второму тону на легочной артерии и к шуму трикуспидальной недостаточности. Во время вдоха за счет увеличения притока крови к правому сердцу и усиления систолы громкость систолического шума в зонах правого желудочка и предсердия увеличивается (симптом Риверо-Корвальо).
После оценки и подробного описания шума можно, с учетом результатов других исследований (расспрос, общий осмотр, осмотр и пальпация области сердца, размеры и конфигурация сердца, особенности тонов), сделать вывод о причине шума и поставить диагноз.
Оценка аускультативных данных в диагностике пороков сердца часто играет ведущую роль, поэтому необходимо знать типичные звуковые явления при наиболее часто встречающихся пороках сердца.
В учебных целях целесообразно изобразить тоны и шумы в норме и при различных патологических состояниях графически в специальной тетради или альбоме, а, выслушивая сердце конкретного больного, также делать рисунки аускультативной картины и сравнивать их с ФКГ этого пациента и типичными данными при соответствующей патологии.
В старых руководствах часто изображали тоны сердца знаками, которыми пользуются при анализе стихотворного ритма (– и È), а ритмическую картину работы сердца сравнивали с ямбом и хореем. По-видимому, более целесообразно рисовать схему, отмечая тоны вертикальными линиями, а шумы – заштрихованными геометрическими фигурами в соответствии с изменениями громкости шума в соответствующей фазе (рис.4-8). Размер линий, обозначающих тоны, должен отражать их громкость. Штриховкой показывают шумы таким образом, чтобы их форма соответствовала данным ФКГ.
1. Шумы, выслушиваемые при наиболее часто встречающихся клапанных пороках сердца.
Шум митральной недостаточности (рис. 4, см. также рис.3):
- систолический,
- точка максимальной громкости над верхушкой сердца (также может хорошо выслушиваться во II межреберье или над III ребром слева у грудины и в задней зоне левого предсердия),
- обычно занимает всю систолу,
- дующий, нередко грубый дующий, громкий (до 4/6 баллов), но очень редко сопровождается дрожанием, постоянной громкости (на ФКГ лентовидный) или затихающий к концу систолы (треугольный с основанием у I тона), мало меняется от положения тела и физической нагрузки,
- имеет большую зону проведения от точки максимальной громкости, но лучше всего в подмышечную область,
- начинается вместе с I тоном, который тем слабее, чем более выражена недостаточность митрального клапана.
При небольшой степени митральной недостаточности шум дующий нежный тихий, занимает не всю систолу, заканчиваясь до II тона, лучше выслушивается в положении лежа с небольшим поворотом на левый бок и после физической нагрузки.
Шум ослабевает при резко выраженной митральной и (или) левожелудочковой недостаточности. В этом случае I тон и систолический шум могут совсем исчезнуть.
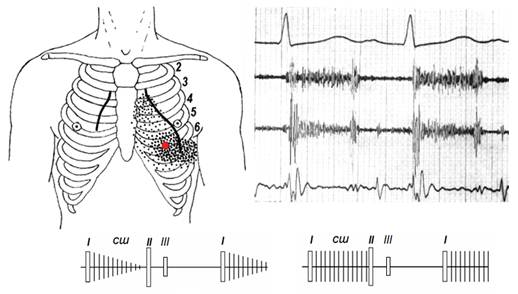
Рис. 4. Шум митральной недостаточности:
Вверху слева – границы относительной тупости сердца по данным перкуссии, точка максимальной громкости шума (кпасный кружок) и зона проведения (густота точек соответствует громкости шума),
Вверху справа – ЭКГ II, ФКГ (высокая 1, средняя 2 и низкая частоты) - пансистолический шум. На средней и низкой частотах – картина суммационного ритма галопа: I, II, III+IV тоны.
Внизу справа – два варианта шума (схема). I,II – тоны сердца, СШ – систолический шум.
Шум митрального стеноза (рис.5):
- диастолический,
- с точкой максимальной громкости над левым желудочком, часто чуть медиальнее и выше верхушки сердца,
- начинается в мезодиастоле; если есть тон открытия митрального клапана, то после него; продолжается до I тона с пресистолическим усилением; между мезодиастолическим и пресистолическим шумами может быть короткая пауза; возможны варианты, когда имеется только мезодиастолический или только пресистолический шум;
- часто не громкий (максимально 4/6), если громкость достигает 4/6 баллов, пальпируется диастолическое дрожание. Изменение громкости шума в течение фазы зависит от варианта шума: мезодиастолический - затихающий, пресистолический – нарастающей громкости, шум занимающий всю часть диастолы после открытия митрального клапана, вначале затихает, а потом (в пресистоле) усиливается; шум лучше выслушивается в положении в пол-оборота на левом боку, а также после физической нагрузки;
- зона проведения шума небольшая,
- в отличие от диастолического шума аортальной недостаточности, шум митрального стеноза начинается не вместе со II тоном, а, как уже указано, после открытия митрального клапана, т.е. в мезодиастоле.
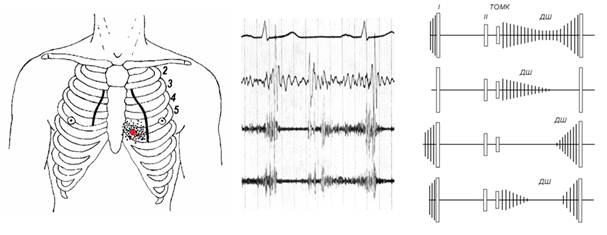
Рис. 5. Шум митрального стеноза.
Слева – границы относительной сердечной тупости, точка максимальной громкости и зона проведения шума.
Справа – схематическое изображение тонов и шумов, сверху вниз: мезодиастолический шум, переходящий в пресистолический,
– только мезодиастолический шум,
– пресистолический шум
– мезодиастоличский и пресистолический шумы с паузой между ними.
I,II – тоны. ТОМК – тон открытия митрального клапана,
ДШ – диастолический шум.
В середине – ЭКГ II, ФКГ: Н1, С2, В1, точка записи 4лс+3,5. Мезодиастолический шум плавно переходящий в пресистолический (седловидный).
Шум аортальной недостаточности (рис.6):
- диастолический,
- точка максимальной громкости в зоне аорты, часто в зоне Боткина-Эрба (слева от грудины от ее края до окологрудинной линии на уровне III-IV ребер-межреберий), но может быть и над грудиной на уровне III ребра или даже во II межреберье справа у грудины,
- шум продолжительный, часто занимает всю диастолу (не менее 1/3),
- высокий, обычно имеет мягкий дующий характер,
- громкость шума редко превышает 3/6 баллов, но никогда не сопровождается дрожанием, он постепенно ослабевает к I тону, на ФКГ имеет треугольную форму с основанием у II тона, шум лучше выслушивается в вертикальном положении пациента, иногда усиливается при наклоне вперед или при приподнятых руках, проводится в основном влево вниз, вплоть до верхушки сердца,
- начинается вместе со II тоном.
При небольшой аортальной недостаточности шум очень слабый, короткий и не имеет зоны проведения, выслушиваясь в одной из точек, которую следует искать, методично выслушивая всю зону Боткина-Эрба. При сифилитическом аортальной недостаточности без изменения створок клапана II тон на аорте, в отличие от ревматической громкий, звенящий.
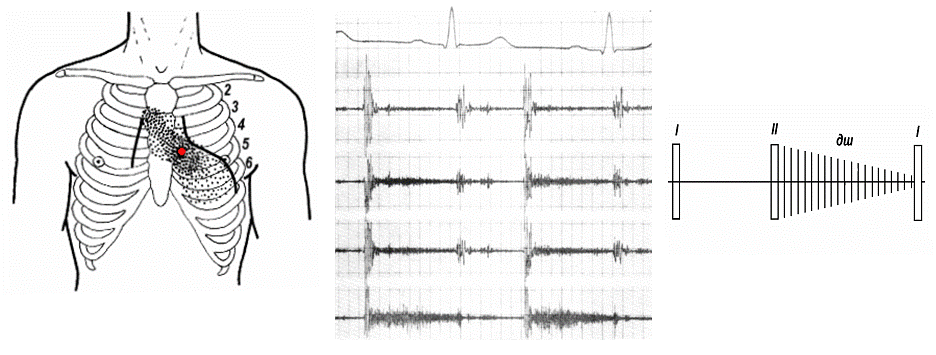
Рис.6. Шум аортальной недостаточности. Слева – границы относительной сердечной тупости, точка максимальной громкости и зона проведения шума.
Справа – схематическое изображение протодиастолического шума.
В середине – ЭКГ II, ФКГ: каналы С1, С2, А, В1. Запись с верхушки сердца.
Голодиастолический шум (протодиастолический шум, продолжающийся вплоть до I тона) и слабый сопровождающий систолический шум при отсутствии стеноза.
Шум аортального стеноза (рис.7):
- систолический,
- точка максимальной громкости в зоне аорты (справа во II межреберье у края грудины, над грудиной на уровне III межреберий или даже слева от нее),
- шум занимает большую часть систолы,
- он низкий, носит грубый характер (рокочущий, режущий, пилящий, шум терки),
- обычно громкий и часто очень громкий, может достигать 6/6 баллов; физической нагрузки, чтобы его услышать обычно не требуется, громкость постепенно нарастает и вновь ослабевает ко II тону (на ФКГ – ромбовидный или веретенообразный),
- шум имеет большую зону проведения, преимущественно по току крови (на шею, плечо, в межлопаточное пространство), но и во все стороны от сосудистого пучка и границ относительной сердечной тупости,
- он начинается после I тона.
Систолическому шуму нередко предшествует ранний добавочный систолический тон.
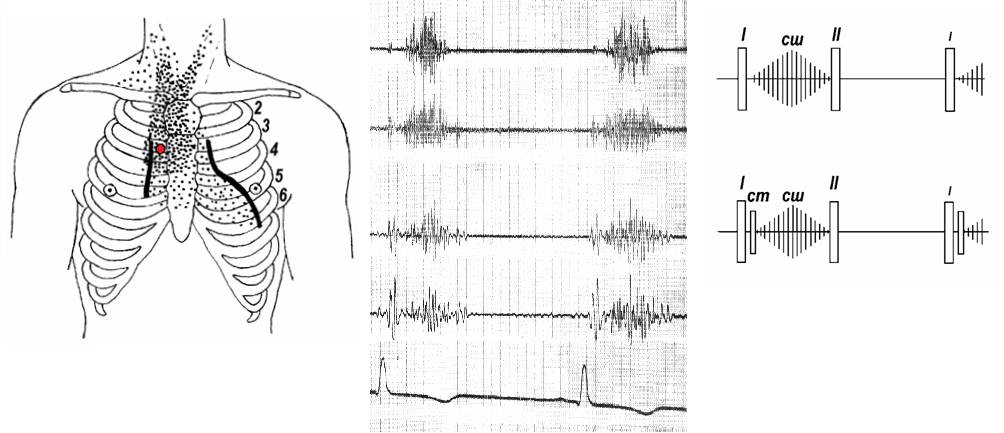
Рис. 7. Шум аортального стеноза.
Слева – границы относительной тупости сердца, точка максимальной громкости шума 4/6 баллов и зона проведения.
Справа – схематическое изображение звуковой картины: I,II – тоны сердца, ст – сосудистый тон, сш – систолический шум.
В середине сверху вниз: ФКГ: каналы В1, В2, С1, Н Ромбовидный систолический шум; ЭКГ I стандартное отведение. Точка записи 2пс.
2. Шум при незаращении артериального протока (рис.8) относится к так называемым продолжительным шумам. Это название свидетельствует о том, что шум из одной фазы продолжается во вторую. В данном случае кровь сбрасывается из аорты в легочную артерию как во время систолы, так и во время диастолы, т.к. градиент давления имеется в обеих фазах. Шум
- систолодиастолический,
- точка максимальной громкости его находится слева от грудины на уровне II-III межреберий,
- шум грубый,
- громкий, до 6/6 баллов, может сопровождаться дрожанием,
- он начинается сразу после I тона, усиливается к концу систолы и, перекрывая II тон, переходит в диастолу, где постепенно ослабевает и заканчивается на некотором расстоянии от I тона, на слух напоминает работу паровой машины (машинный шум),
- зона его проведения достаточно большая, в том числе влево в подмышечную область, он может выслушиваться на спине слева паравертебрально.
Отмечается акцент II тона на легочной артерии вследствие легочной артериальной гипертензии.
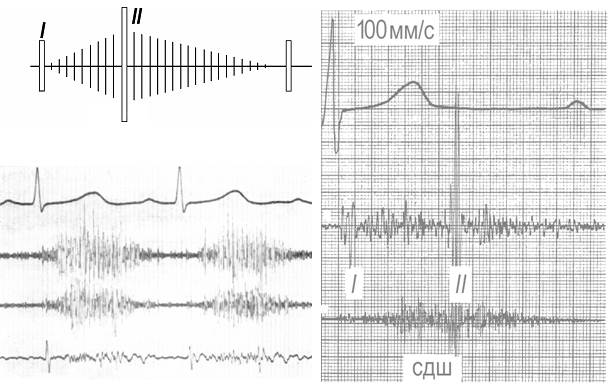
Рис. 8. Шум незаращения артериального протока. Слева вверху - схематическое изображение звуковой картины, внизу - данные ЭКГ и ФКГ (систолодиастолический шум, II тон плохо дифференцируется). Справа - второй вариант звуковой картины на ФКГ: систолодиастолический шум (СДШ), резкое усиление II тона. Запись с точки 2 лс.
3. Функциональные шумы.
Это понятие подразумевает отсутствие органической патологии сердца. Различение органических и функциональных шумов - один из наиболее сложных вопросов, которые приходится решать при аускультации сердца. Обычно перечисляют следующие признаки функциональных шумов [2]:
- в большинстве случаев они систолические;
- шумы не постоянны, могут возникать и исчезать при различном положении тела, после физической нагрузки, в разных фазах дыхания;
- наиболее часто они выслушиваются над легочным стволом, реже – над верхушкой сердца;
- шумы непродолжительны, по характеру они мягкие, дующие;
- шумы обычно выслушиваются на ограниченном участке и не проводятся далеко от места возникновения;
- функциональные шумы не сопровождаются другими признаками поражения клапанов (увеличение отделов сердца, изменение тонов и др.).
Все изложенные признаки, взятые изолированно, встречаются и при органических шумах. Кроме того, такие понятия, как «в большинстве случаев», «наиболее часто», «обычно», не могут быть критериями при диагностике. Врач всегда должен быть готов к тому, что имеет дело с исключением. Примерами исключений могут быть: функциональный пресистолический шум Флинта при аортальной недостаточности, непостоянные органические шумы при миксоме предсердия, вегетациях на клапанах при септическом эндокардите, незначительная зона проведения органического шума митрального стеноза, усиление его при физической нагрузке и т. д.
Вывод о том, что шум функциональный, делается только после всестороннего исследования больного, поэтому шестой пункт является самым главным. Необходимо лишь добавить, что, исключив органическое поражение сердца, надо объяснить происхождение функционального шума.
Трудности могут возникнуть при выслушивании хордальных шумов, когда вибрирует попадающая в поток крови аномальная хорда. При этом методами осмотра, пальпации и перкуссии сердца не выявляется патологических изменений, нет и изменения тонов. Явно органический шум можно принять за функциональный, если он не имеет особого характера, присущего иногда хордальным шумам, – музыкального оттенка, характерного для звука, имеющего выраженную частотную однородность. Абсолютную уверенность в хордальном происхождении шума дает эхокардиографическое исследование.
Наиболее часто встречающиеся функциональные шумы.
Анемический шум обусловлен существенным ускорением кровотока при компенсаторном усилении работы сердца. Он возникает во время систолы в легочных артериях, так как в области бифуркации легочного ствола имеются большие возможности в появлении вихревого кровотока в отличие от аорты, где поток крови плавно поворачивается по ее дуге. Этот шум выслушивается на различном по площади участке предсердечной области с точкой максимальной громкости в зоне легочной артерии. Громкие анемические шумы имеют широкую зону проведения и часто слышны над всем сердцем. Они начинаются после первого тона, имеют дующий характер. Интенсивность шума понижается к концу систолы.
Иногда анемический шум лучше выслушивается или имеет вторую точку максимальной громкости над левым желудочком, что, по-видимому, обусловлено увеличением объема и скорости митральной регургитации у тех пациентов, у которых физиологическая регургитация была до развития анемии.
Скоростной систолический шум появляется у быстро растущих детей и подростков, когда отходящие от сердца сосуды (аорта и легочный ствол) имеют относительно небольшой просвет, что приводит к существенному ускорению кровотока и повышению в нем вихревого компонента. В настоящее время этот шум часто называют физиологическим. Такие шумы могут иногда выслушиваться вдоль крупных сосудов далеко от сердца (в сонных, подключичных, подмышечных и даже плечевых артериях). Эти шумы ослабевают и совсем исчезают после прекращения быстрого роста пациента, когда диаметр аорты и легочного ствола достигает оптимальной величины и скорость кровотока нормализуется.
 2014-02-13
2014-02-13 1821
1821