Остановка развития на каждом этапе приводит к формированию конкретного недостатка.
Остановка развития гортанно-трахейного ростка приводит к возникновению аплазии легких. Остановка развития одной из почек приводит к развитию односторонней аплазии (Рис. 6). Причиной гипоплазии (Рис.7) легких могут быть нарушения эмбриогенеза на каждой из последующих стадий (Рис.2, 3, 4).
Предполагают, что кистозная гипоплазия легких (Рис. 8) чаще появляется вследствие остановки развития в фазе ветвления бронхиального дерева после ветвей 4-5 порядка. Образование солитарных кист (Рис. 10), лобарной эмфиземы (Рис. 9) также возникает вследствие формирования легочной ткани.
В отличие от предыдущих состояний они могут, не проявлятся сразу после рождения, потому, что для их проявления необходимо некоторый срок легочного дыхания.
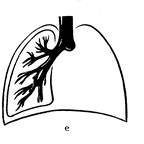
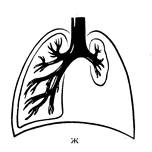
Рис. 6 Возникновение аплазии Рис. 7 Возникновение гипоплазии
легкого легкого
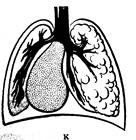
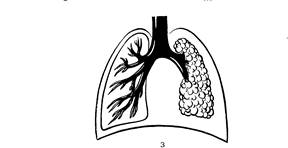
Рис. 8 Кистозная гипоплазия легких Рис. 9 Лобарная эмфизема
Рис.10 Образование солитарных кист
В патогенезе гипоплазий объединяются нарушения бронхиальной проходимости, которые поддерживает гипоксию легочной ткани и запустение сосудистого русла легких, последние сопровождается пневмосклерозом и развитием обструктивной эмфиземы легких.
Патогенез легочной гипоплазии тесно связан с возникновением врожденной диафрагмальной грыжи.
Простая гипоплазия (по Н.О. Путову) характеризуется равномерным уменьшением легкого в объеме при редукции бронхиального дерева. Просвет бронхов сужен, объем легкого (доли) уменьшенный, кровоснабжение обеднено. Эти изменения подтверждаются бронхографией - выявляется деформация и сближения бронхов, может быть умеренное их расширения. Гипоплазированная доля характеризуется бледностью и "тестообразной" консистенцией.
Кистозная гипоплазия - уменьшение объема или отсутствие легочной паренхимы в пораженных областях при кистозном расширении сегментарных или субсегментарных бронхов. И.И. Платов (1971) выделяет два вида кистозной гипоплазии:
а) с недоразвитием легочной паренхимы и кистозным изменением бронхов;
б) с недоразвитием бронхов и кистозным поражением легких.
Эта форма именуется поликистозом и наблюдается обычно у детей старшего возраста и взрослых больных.
Гипоплазия легких может объединяться с другими пороками развития: диафрагмальная грыжа, пороки развития костной системы, мочеполовых органов, сердца, центральной нервной системы, системы органов пищеварения.
Клинические проявления ПГЛ и КГЛ зависят в основном от объема недоразвитого легкого и присоединение инфекции. Возможное бессимптомное протекание гипоплазий. Очень часто в течение продолжительного периода наблюдают респираторный синдром у детей, обусловленный бронхитом, острой респираторной вирусной инфекцией, пневмонией. Дети отстают в физическом развитии, жалуются на боль в груди. При осмотре обращает на себя внимание деформация грудной клетки с впадением ее на стороне поражения. Во многих случаях отмечается акроцианоз и "барабанные палочки". Присоединение инфекции приводит к формированию, так называемой, вторичной хронической пневмонии. Дети жалуются на кашель с отхождением гнойной мокроты, субфебрильную температуру.
При физических исследовательских приемах выявляются следующие изменения. При аускультации выслушивается ослабленное дыхание или отсутствие его над пораженной зоной, сухие, влажные и смешанные хрипы. Нарушение функции миокарда в основном обменного характера. Иногда может встречаться гипертрофия сердца, дистрофия миокарда, легочное сердце.
В диагностике гипоплазий легких решающее значение имеют рентгенобронхологические методы исследования. Оптимальным сроком проведения бронхографического обследование во всех возрастных группах есть период стойкой ремиссии.
При простой гипоплазии характерным есть уменьшения объема грудной клетки на стороне поражения с интенсивным затемнением в этой области, отмечается высокое стояние купола диафрагмы, уменьшение объема легких, который зависит от степени поражения. Сердце и органы средостения смещены в сторону недоразвитого легкого, возможное пролабирование здорового легкого через переднее средостение в другую половину грудной клетки ("легочная грыжа"). Отмечаются изменения корня легких - его расширение и потерю четкости анатомических элементов, которые обусловлены нарушениям кровообращения и лимфообмена вследствие воспаления; характерные полостные образования; обедненность легочного рисунка, сужение межреберных промежутков.
К общим признакам пороков развития относятся сужение бронхов І-ІІ порядка, расширение бронхов ІV-V порядка, отсутствие или резкое уменьшение количества периферических бронхов. Поэтому при бронхографии заполняются крупные бронхи, мелкие бронхиальные разветвления отсутствуют.
При поликистозе рентгенологическая картина визуализируется в виде нежных, четко очерченных просветлений на фоне неизменной легочной ткани, это напоминает пчелиные соты. В зависимости от наличия обострения воспалительного процесса, прозрачность больных легких может быть сниженной, кистозные полости в паренхиме могут иметь уровни жидкости. На бронхограммах визуализируется округлые полости, похожие на виноградные гроздья, бронхоэктазы и деформирующий бронхит у больных, которые перенесли гнойно-воспалительное обострения с прогрессирующим течением. Бронхоскопия определяет катаральный, катарально-гнойный, гнойный эндобронхит. Степень нарушения вентиляции зависит от активности воспаления и ухудшение проходимости бронхов.
Метод лечения зависит от объема поражения, наличия осложнений, особенностей течения болезни, состояния функции легочного дыхания. Консервативное лечение проводится чаще у детей с односторонним поражением в пределах доли при отсутствии вторичных изменений, так и рецидивного течения заболевания. Рядом с медикаментозным лечением и антибактериальной терапией большое значение имеют санационные бронхоскопии.
Рядом с консервативными методами применяют и оперативное лечение. При этом вопрос о целесообразности операции решается в зависимости от характера порока, объема поражения, выраженности воспаления, функционального состояния легких и сердечнососудистой системы, компенсаторных возможностей легочного дыхания и малого круга кровообращения, результатов обследований других органов и систем. Установление степени нарушений развития или функции связывают с риском последующего оперативного вмешательства.
Абсолютным показанием к оперативному лечению есть локальные и мозаичные формы поражения с объемом порока развития до 12 сегментов с прогрессивно-рецидивным типом гнойно-воспалительного течения.
Операция выполняется вне фазы обострения, через 1-2 месяца после него и через 1-2 недели после бронхографического обследование. Агиографическое обследование не имеет существенного значения для времени проведения операции.
Хирургическое лечение противопоказанное при двустороннем поражении (до 12-15 сегментов), при выраженной дыхательной недостаточности, легочной гипертензии, при пороках и заболеваниях других органов (сердца, почек, печени, а также злокачественных образованиях и заболеваниях ЦНС, крови).
Способ оперативного лечения зависит от объема поражения. Типичную анатомическую резекцию пораженной зоны легкого применяют, если поражение локализуется в пределах доли, двух долей или целого легкого.
Экономная (нетипичная) резекция пораженной зоны показана при локальном и мозаичном поражениях.
Сегментарная резекция легкого показана при установленных полостных образованиях, как на протяжении бронха, так и в паренхиме сегмента.
Комбинированные резекции целесообразно проводить больным, которые имели рядом с поражением одной или двух долей полостные образования в сопредельных участках легких. При экономных и комбинированных операциях сохранена пневматизация, которая играет положительную роль в предупреждении перегиба оставленных бронхов и заполнении остаточного объема грудной полости.
Послеоперационные осложнения при лечении ГЛ: обтурация мокротой бронхов, эмпиема плевральной полости, нагноение раны, пневмония, острая сердечнососудистая недостаточность.
 2015-03-07
2015-03-07 1300
1300








