Дозировку и частоту приёма препарата подбирают индивидуально для каждого больного.
Мочегонные препараты делятся на две основные группы (рис. 9-7, табл. 9-4). В первую группу входят тиазидовые диуретики, фуросемид, буметамид, музолимин и этакриновая кислота. Это сильные натрий- и калийуретики. Поэтому при лечении только этими диуретиками дополнительно назначают препараты, содержащие хлорид калия.
Ко второй группе относятся спиронолактон (антагонист альдостерона), триамтерен и амилорид, являющиеся слабыми калийсберегающими натрий-уретиками. Поэтому нет необходимости в дополнительном назначении препаратов калия. Обычно рекомендуют начинать лечение с одного из препаратов этой группы и затем, если нужно, добавлять препарат первой группы (табл. 9-5).
Таблица 9-4. Диуретики, применяемые для лечения асцита
| Выведение с мочой | |
| Петлевые калий- и натрийуретики | Фуросемид Буметамид |
| Дистальные калийсберегающие натрийуретики | Спиронолактон Триамтерен Амилорид |
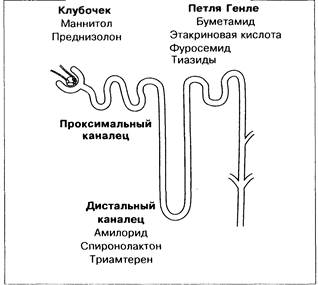
Рис. 9-7. Локализация действия диуретиков.
Таблица 9-5. Лечение асцита в зависимости от суточной экскреции натрия
| Суточная экскреция натрия, ммоль | Лечение |
| Менее 5 | Калийсберегающие или петлевые диуретики |
| 5-25 | Калийсберегающие диуретики |
| Более 25 | Только бессолевая диета |
При поступлении больного в стационар необходимо определить суточную экскрецию натрия, что облегчает подбор диуретика и контроль за эффектом лечения (см. табл. 9-5).
Диуретики длительного действия, такие как тиазиды и этакриновая кислота, менее показаны больным с заболеванием печени, поскольку они действуют длительно и могут усугублять развившиеся электролитные нарушения. Даже после отмены препарата могут продолжаться потеря калия с мочой и нарастание алкалоза.
Обычно лечение начинают со спиронолактона по 200 мг/сут, достигая хорошего мочегонного эффекта. Длительное применение спиронолактона иногда служит причиной болезненной гинекомастии у мужчин. В таких случаях его следует заменить на амилорид по 10—15 мг/сут и, если необходимо, добавить буметамид или фуросемид.
Фуросемид может быть неэффективен при выраженном гиперальдостеронизме, когда натрий, не реабсорбированный в петле Генле, абсорбируется в дистальном отделе нефрона.
Диуретическая терапия неэффективна у больных с выраженной печёночно-клеточной недостаточностью, большинство из которых погибают в первые 6 мес от начала лечения. У этих больных приходится в конце концов прекращать диуретическую терапию из-за прогрессирующей уремии, артериальной гипотонии и энцефалопатии.
Уровень реабсорбции асцитической жидкости ограничен 700—900 мл в сутки. При усилении диуреза до 3 л в сутки теряется значительное количество неасцитической внеклеточной жидкости, что приводит к уменьшению отёков и наполнения венозного русла. Это безопасно, пока существуют отёки; при этом диурез может превышать 2 л в сутки [46]. Если стимуляция диуреза продолжается после исчезновения отёков и потеря жидкости превышает лимит реабсорбции асцита, то это приводит к уменьшению объёма циркулирующей плазмы. При этом почечный кровоток снижается, что способствует развитию функциональной почечной недостаточности (гепаторенальный синдром).
У ряда больных длительное время после выписки из больницы нет необходимости в дальнейшем приёме диуретиков. Однако большинству больных следует соблюдать диету и продолжать приём диуретиков в индивидуальном режиме.
 2015-06-10
2015-06-10 1361
1361








