Методика свободной пересадки полнослойных лоскутов кожи следующая. Операцию начинают с изготовления образца, который вырезают из марли, отмытой рентгеновской пленки или фольги точно по форме и размеру воспринимающего ложа, подготовленного для пересадки кожи или соответствующего участку гемангиомы, намеченному для иссечения. Шаблон укладывают на донорский участок, смазанный 5% спиртовым раствором йода, его границы переносят на кожу растворами риванола или метиленового синего. Под местной анестезией кожу прокалывают иглой по нарисованной границе будущего свободного лоскута.
Иссечение кожи во всю толщу обычно проводя! вручную скальпелем. Для улучшения условий приживления кожного лоскута необходимо пользоваться острым скальпелем, так как при этом менее всего травмируются многочисленные обнаженные зияющие и кровоточащие мельчайшие сосуды. Кожу рассекают по границе лоскута на всю глубину до подкожной жировой клетчатки. Приподняв нижний край или угол лоскута пинцетом, плавными пилящими движениями скальпеля отсекают кожу от подлежащей клетчатки. Удобно, когда ассистент придавливает марлей рану, образующуюся при иссечении кожи: при этом прекращается кровотечение и создается натяжение отсекаемой кожи. Иссекать кожу во всю толщу можно и дерматомом, установив показатель микровинта на максимальные цифры его шкалы. Необходимо следить, чтобы на полнослойном кожном лоскуте не оставалась подкожная жировая клетчатка. Удаление ее с уже иссеченного кожного лоскута затруднено вследствие' его сокращения и подвижности, травмирует ткани и вызывает сдавление и склеивание просветов сосудов саженца.
Рану донорской поверхности зашивают наглухо. Обязательно наложение швов кетгутом на подкожную жировую клетчатку краев раны. Это обеспечивает их тесное соприкосновение на всем протяжении, улучшает условия заживления и косметический результат. Для облегчения сближения краев и уменьшения их натяжения при необходимости применяют частич-
ное клиновидное иссечение жировой клетчатки дна раны. Для предупреждения сокращения рубца ему по возможности придают не линейную, а изогнутую 8-образную форму.
Кожный лоскут переносят на подготовленное для него ложе и подшивают к краям раны частыми швами конским волосом тонкими нитями лески, шелка или капрона с расстоянием между отдельными швами 23 мм. При наложении швов вкол иглы следует делать от лоскута к краю ложа. В противном случае лоскут перемещается, что затрудняет наложение швов. Края лоскута кожи нельзя сдавливать какими-либо инструментами, так как это их повреждает. Для удержания лоскута его прижимают к дну рапы марлевой салфеткой. Для завязывания узлов следует сближать края лоскута кожи и раны до полного соприкосновения, но не сжимать их, так как это нарушает кровообращение и препятствует успешному приживлению. После завязывания узлов концы нитей связывают, не обрезая, в отдельные небольшие пучки.
Правильное закрепление кожного саженца в течение всего периода его приживления (7-8 дней) обеспечивает успех пересадки. Повязка должна препятствовать подвижности кожного лоскута, скоплению под пересаженной кожей раневого отделяемого, а также способствовать плотному прилеганию лоскута к раневому ложу и улучшению кровообращения в области пересадки кожи. Обеспечение этих условий на лице, имеющем сложный анатомический рельеф и физиологические отверстия, представляет достаточные трудности,
Наилучшие условия приживления полнослойного кожного лоскута создает повязка с постоянным нормированным давлением, имевшая широкое применение в НИИ травматологии и ортопедии им. Р. Р. Вредепа и в значительной степени способствовавшая успешному развитию способа свободной пересадки полнослойных кожных лоскутов [Лимберг А. А.. 1967]. Такая повязка обеспечивает постоянное давление в пределах 26 30 мм рт. ст. на пересаженный кожный лоскут и его ложе. Применение такого давления, меньшего, чем давление в артериолах (50-60 мм рт. ст.), и превышающего давление в венулах (10-20 мм рт. ст.), не препятствует достаточному притоку артериальной крови и улучшает венозный отток из области пересадки. Изготовление аппарата для нормированного давления и использование этой методики технически просты и возможны в условиях любого стационара. Опыт отделения челюстно-лицевой хирургии НИИ травматологии и ортопедии им. Р. Р. Вредена позволяет рекомендовать применение такой повязки в период освоения хирургами метода свободной пересадки кожи. В последующем благоприятных исходов можно достигнуть, используя только давящую повязку, состоящую из влажных мелких кусочков марли, смоченных в официнальном растворе риванола или другого антисептика. Кусочки марли тщательно и равномерно размещают по поверхности кожного лоскута, сверху закрывают слоем марли и закрепляют в таком положении, завязывая над ней пучки нитей, которыми кожный лоскут пришит к краям раны. Затем накладывают мягкую повязку из бинтов. Такая повязка обеспечивает плотное прилегание раневых поверхностей саженца и ложа на всем протяжении независимо от неровностей рельефа поверхности лица; правда, величина давления на кожный лоскут в такой повязке без ее объективного учета зависит только от опыта и интуиции хирурга.
Особого внимания заслуживает методика пересадки полнослойных кожных лоскутов на нижнюю губу. Методика эффективна только при условии применения индивидуальной внутриротовой шины с опорной площадкой
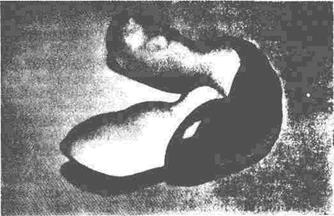
(рис. 26). Такая шина обеспечивает неподвижность нижней губы, равномерное давление на всю поверхность кожного саженца наружной повязкой и препятствует смещению губы в полость рта. При пересадке полнослойных лоскутов кожи в области щек, крыльев и кончика носа также следует применять ортопедические конструкции, обеспечивающие противоупор наружной давящей повязке,- это внутриротовая пластмассовая распорка, к гладкой наружной поверхности которой придавливают кожный лоскут, пересаженный на щеку на уровне ротовой щели (рис. 27), внутриносовые трубки.
Шину с опорной плоскостью для пересадки кожи па нижнюю губу, внутриротовую распорку для пересадки кожи на щеку изготавливают в дооперационном периоде в лабораторных условиях из пластмассы по слепкам зубов. На шине и распорке формируют прикусные валики с завышением прикуса на 4-5 мм, на шине изготавливают питательное отверстие для резиновой трубки. Шаблоны шины и пробок после примерки и подгонки обнашивают не менее суток, при необходимости снова подгоняют; затем формируют площадки, на которых может быть расправлена и придавлена нижняя губа или щека. Внутриносовые трубки изготавливают по слепку носовых ходов, лучшим материалом для них является мягкая пластмасса. Только после изготовления указанных ортопедических конструкций больной может быть оперирован. После операции применяют мягкую повязку, препятствующую открыванию рта. При отсутствии ортопедической лаборатории указанные шины и трубки при определенном навыке могут быть изготовлены из быстротвердеющей пластмассы.
Для обеспечения максимального покоя и предохранения наружных повязок от загрязнения отделяемым изо рта, носа, глазных щелей всем больным в течение 6 сут после пересадки полнослойных кожных лоскутов показаны постельный режим и жидкая пища. При применении внутри-ротовых шин во время еды необходимо пользоваться поильником с надетой на него резиновой трубкой. Трубку вводят в преддверие полости рта или через отверстие в шине в полость рта.
При пересадке кожи на раны после их хирургической обработки в послеоперационном периоде показано профилактическое применение антибиотиков.
Соблюдение перечисленных технических приемов и правил обычно обеспечивает полное приживление полнослойных кожных лоскутов.
При гладком течении послеоперационного периода первую перевязку следует делать на 8-й день после операции, когда процесс приживления кожного лоскута в основном закончен. Тогда же могут быть сняты все швы. При полном приживлении кожи после снятия швов полезны повязки с растворами антисептиков. Через 3-4 дня возможны применение ванн при температуре воды 37 °С и смазывание кожи масляными растворами витаминов А или В, маслом шиповника. Спустя 10-14 дней можно применить парафиновые аппликации. В течение года после пересадки необходима защита пересаженных участков кожи от воздействия высоких и низких температур, солнечного облучения, механических воздействий.
Осложнения зависят от расширения показаний к пересадке полнослойных лоскутов кожи, погрешностей в технике операции, неправильного закрепления свободных кожных лоскутов в послеоперационном периоде или возникновения воспалительных осложнений.
Наиболее частым осложнением является отслойка кожного лоскута от дна раны скопившимся под ним раневым отделяемым вследствие недостаточного давления в повязке или неполного гемостаза во время
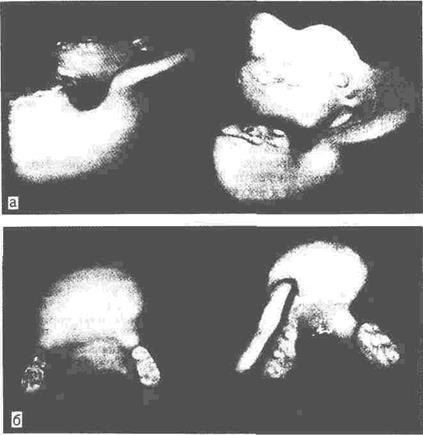
Рис. 26. Индивидуальные пластмассовые шины с опорными плоскостями для закрепления полнослойных кожных саженцев после их пересадки на нижнюю губу и щеку. а-вид сбоку, б-вид сверху.
| Рис. 27. Отпечаток ложа из оттискной массы Стен-та, используемый для закрепления кожного саженца в послеоперационном периоде. |
операции. Отслойка кожи вызывает нарушение питания в лоскуте и его некроз. Нагноение раны развивается обычно в области гематомы вследствие ее вторичного инфицирования.
Избыточное давление в повязке вызывает нарушение кровообращения и некроз кожного лоскута.
Причинами недостаточного приживления или гибели кожного лоскута могут быть расстройство кровообращения и нарушение питания лоскута вследствие Рубцовых изменений или нежизнеспособности тканей в области краев и дна раны.
Во всех случаях повышения температуры тела больных в послеоперационном периоде, появления болей, отека, покраснения тканей в области пересадки необходима перевязка послеоперационной раны. При отслойке кожного лоскута скопившейся под ним кровью необходимо как можно раньше удалить гематому и восстановить тесное соприкосновение лоскута с тканями дна раны. Для этого допустимо снять несколько швов, соединяющих пересаженный лоскут с краями раны. Если удалить гематому не удается, нужно снять большее число швов, отделить пересаженный лоскут кожи и удалить скопившиеся под ним сгустки крови. Затем лоскут укладывают на рану и подшивают к ее краям редкими швами. В обязательном порядке снова применяют давящую повязку. Удаление гематомы в течение 1-х суток после пересадки позволяет сохранить жизнеспособность пересаженного кожного лоскута [Лимберг Ал. А., 1972]. Смену повторно наложенной повязки проводят только в случае нарастания симптомов воспаления.
При некрозе отдельных участков или всего пересаженного кожного лоскута на всю его толщину лечение должно быть направлено на быстрое отторжение омертвевших тканей, очищение раны и рост грануляций. Полезны применение водяных ванн при температуре 37 °С 2 раза в день, ежедневные перевязки с удалением некротизированных тканей и применением повязок с гипертоническим раствором хлорида натрия, риванола, уснината натрия на пихтовом бальзаме, ируксола, олазоля, мази Вишневского. В последующем возможна повторная свободная пересадка на гранулирующую поверхность кожи в половину или 1/, ее толщины.
При некрозе эпидермальных слоев пересаженной во всю толщу кожи и образовании пузырей необходимо применение повязок, защищающих лоскут от повреждения, загрязнения и ускоряющих процессы регенерации эпидермиса (повязки с масляными растворами витаминов А, О, рыбьим жиром, маслом шиповника, олазолем, солкосерилом).
6.2. СВОБОДНАЯ ПЕРЕСАДКА РАСЩЕПЛЕННОЙ КОЖИ
Саженец расщепленной кожи содержит эпидермис, целиком сосочковый и часть сетчатого слоя дермы. В зависимости от содержания большей или меньшей части сетчатого слоя дермы расщепленные кожные саженцы разделяют на толстые, приближающиеся по своим свойствам к полно-слойным кожным саженцам, кожные саженцы средней толщины и тонкие, содержащие эпидермис и самые поверхностные участки сосочкового слоя дермы. Как правило, используют свободные кожные лоскуты, содержащие от г!^ до Уд толщины кожи.
Кожный покров, восстановленный свободной пересадкой расщепленных кожных саженцев, отличается от нормальной кожи цветом, меньшей эластичностью, подвижностью. Такая кожа после приживления подвержена
некоторому сморщиванию, менее устойчива к механическим нагрузкам. Под ней не восстанавливается слой подкожной жировой клетчатки. В то же время расщепленные кожные саженцы можно пересаживать на любые, лишенные покровов ткани, если они жизнеспособны. Лучшей почвой для приживления таких лоскутов являются подкожная жировая клетчатка с малым количеством жира, фасция, мышцы, грануляции; хуже расщепленные кожные саженцы приживают к подкожной жировой клетчатке с большим количеством жировых элементов, сухожилиям, кортикальной пластинке кости. Раневые поверхности, оставшиеся после иссечения расщепленных кожных саженцев, эпителизируются самостоятельно без применения дополнительных пластических приемов в течение 2-5 нед. Это позволяет применить такие лоскуты любого необходимого размера.
Большая устойчивость к неблагоприятным условиям свободной пересадки и лучшая приживляемость по сравнению с полнослойными кожными лоскутами способствовали широкому распространению расщепленных кожных саженцев при замещении дефектов кожного покрова как в экстренной, так и в плановой хирургии.
Свободная пересадка расщепленных кожных саженцев показана при необходимости закрытия обширных раневых поверхностей при первичной хирургической обработке ран с потерей покровных тканей, на этапах лечения термических поражений, гнойных ран.
В плановой хирургии необходимость свободной пересадки расщепленной кожи возникает при замещении обширных Рубцовых поверхностей, пересадке кожи на рубцовые, трофически измененные ткани.
На лице кожные лоскуты, содержащие 80-50% толщины кожи, допустимо применять в тех случаях, когда имеются противопоказания к пересадке полнослойных кожных саженцев. Показания к преимущественному использованию расщепленных кожных саженцев возникают только при восстановлении кожного покрова век и при необходимости замещения дефектов слизистых оболочек полости рта, носа, глазницы и др.
Чем менее благоприятны условия для приживления, тем более тонкий кожный саженец следует применять для пересадки.
Тонкие кожные лоскуты, содержащие менее 50% толщины кожи, следует использовать с целью временного закрытия обширных инфицированных ран у тяжелобольных.
Формирование ложа следует проводить, руководствуясь теми же правилами, что и при пластике полнослойными кожными лоскутами. Обнаженные сухожилия, фасции, надкостницу, кость необходимо попытаться закрыть окружающими мягкими тканями. При отсутствии такой возможности расщепленный лоскут кожи может быть пересажен на перечисленные образования. В кортикальной пластинке кости предварительно необходимо сделать множество насечек бором или другим инструментом до появления капиллярного кровотечения. Большое значение имеет тщательный гемостаз,
При эпителизации гранулирующих ран с площадью 500 1000 см2 целесообразно предварительное полное иссечение грануляций. При ранах большей площади кожной пластике должно предшествовать только частичное иссечение маложизнеспособных инфицированных грануляций. Мелкозернистые, розовые, малокровоточащие грануляции являются хорошей почвой для пересадки расщепленной кожи.
Точное соответствие формы и величины кожного саженца раневому ложу необходимо только при пластике дефектов лица. В этом случае справедливы все рассуждения, указанные в разделе о пластике полно-
6-1164
слойными кожными саженцами. При определении величины лоскута необходимо учитывать сокращение кожи, наступающее после ее приживления.
Иссечение лоскутов расщепленной кожи возможно на любых участках кожного покрова человека. Наиболее удобны следующие отделы: наружная поверхность плеча, наружная, внутренняя, передняя и задняя поверхности бедра, спина, ягодицы, живот, грудь. Нецелесообразно срезание кожи с участков, важных в функциональном отношении, со стоп, кистей, области крупных суставов, молочных желез, щей. По возможности следует воздержаться от одновременного срезания кожи на задней и передней поверхностях тела, так как это затрудняет ведение послеоперационного периода и ухудшает самочувствие больных. При необходимости допустимо повторное иссечение расщепленных кожных саженцев с заживших донорских участков, что возможно уже через 3-4 нед после предыдущей операции.
При кожной пластике во время первичной хирургической обработки ран или при эпителизации гранулирующих поверхностей предпочтительнее вначале иссечь кожные саженцы, а затем приступить к обработке инфицированных ран. При пересадке кожи в плановом порядке операцию обычно начинают с формирования ложа, а затем иссекают требуемый кожный саженец.
Расщепленные кожные лоскуты относительно небольшого размера (до 100 см2) можно срезать вручную скальпелем. Проводят местное обезболивание. При этом мягкие ткани следует инфильтрировать слабыми растворами анестетика или изотоническим раствором хлорида натрия до образования плотной «подушки» с ровной, возвышающейся над окружающей кожей поверхностью. На этот участок наносят границы будущего кожного саженца, по рисунку скальпелем рассекают кожу до глубоких слоев дермы или подкожной жировой клетчатки. Края раны начинают зиять, вследствие чего ограниченный ею участок кожи, подлежащей иссечению, несколько приподнимается над окружающими его тканями. Это позволяет расщепить и иссечь намеченный участок кожи заданных толщины и формы опасной бритвой, не повреждая при этом соседние участки. Лезвие бритвы полезно смочить изотоническим раствором хлорида натрия. Иссечение кожи производят плавными пилящими движениями.
Донорские раны закрывают слоем сухой марли, фибринной или антисептической пленкой и не перевязывают до полного заживления под повязкой. Раны небольших размеров можно зашить наглухо после предварительного иссечения сохранившихся глубоких слоев кожи.
При пересадке на раневые поверхности и грануляции больших расщепленных кожных саженцев их обычно перфорируют; исключение составляет кожа, пересаживаемая на лице. Саженцы подшивают к краям ран редкими швами. Если ткани в области краев ран разрыхлены и кровоточат, кожные лоскуты могут быть уложены на рану с перекрыванием ее краев и придавлены к дну и краям марлевыми шариками без дополнительного закрепления швами. Это предупреждает кровотечение из мест вколов иглы и затекание крови под пересаженный лоскут.
При применении кожных лоскутов, содержащих 2/^ 3/^ толщины кожи, в плановой хирургии техника подшивания саженцев к краям раны и наложение повязок не отличаются от таковых при пересадке полнослойных лоскутов кожи. При пересадке кожи на нижнюю губу, щеки, хрящевую часть носа целесообразно применять внутриротовую шину, пробки с опорной площадкой, трубки.
При пересадке расщепленной кожи на верхние веки может быть ис-
пользована методика подшивания саженца к краям раны частыми швами из конского волоса с последующим наложением повязки из мелконарезанной марли, смоченной в растворе риванола. Применяют и другую методику. Из зубоврачебной оттискной массы Стента изготавливают отпечаток раневого ложа. Кожный лоскут приклеивают к вкладышу клеолом и укладывают на рану. При желании лоскут кожи можно пришить к краям раны несколькими швами. Сверху накладывают мягкую повязку. Применение твердой пластинки из слепочной массы облегчает удержание века в расправленном состоянии.
При пересадке кожи в дефекты слизистых оболочек из слепочпого материала также изготавливают оттиск раны. Саженец приклеивают клеолом к вкладышу и вводят в рану. Для закрепления трансплантата и вкладыша используют мягкие повязки. При пересадке кожи в полость рта применяют предварительно изготовленную пластмассовую шину с балконом, препятствующим смещению трансплантата и вкладыша, и мягкую повязку, удерживающую нижнюю челюсть в неподвижном положении. В носовые ходы кожу пересаживают на трубках или стентовых вкладышах.
В течение 6 дней после пересадки расщепленной кожи больные соблюдают постельный режим, питаются жидкой пищей.
При отсутствии показаний первую перевязку проводят на 6 7-е сутки, удаляют все повязки, снимают швы,
В послеоперационном периоде используют те же средства, что и при пересадке полнослойных кожных лоскутов.
При восстановлении кожного покрова в области шеи, сгибательных поверхностей суставов после их Рубцовых контрактур возможно вторичное сморщивание тканей, расправленных во время операции кожной пластики, Для удержания достигнутого результата в течение 6 мес после операции в этих областях следует применять специальные шины, давящие повязки, тепловые процедуры, проводить лечебную гимнастику,
После приживлепия кожного саженца в полости рта изготовленный во время операции вкладыш следует при необходимости уменьшить, парафинировать и носить не менее чем 3 пед после пересадки. Затем больного необходимо протезировать.
6.3. ДВУХЭТАПНЫЙ ПОГРУЖНОЙ СПОСОБ СВОБОДНОЙ ПЕРЕСАДКИ РАСЩЕПЛЕННЫХ ЛОСКУТОВ КОЖИ
Для улучшения исходов плановой свободной пересадки на лице толстых расщепленных кожных лоскутов, содержащих около ^ толщины кожи, был разработан двухэтапный погружпой метод [Хитров Ф.М. и др., 1984].
Авторы способа рекомендуют использование погружного метода пересадки расщепленных кожных лоскутов у больных с выраженными руб-цовыми изменениями кожных покровов, сопровождающимися выворотом век, губ и наличием вблизи глазных и ротовой июлей грубых укороченных концентрических рубцов, а также у больных после иссечения обширных доброкачественных опухолей и смешанных форм гемангиом лица.
При первом этапе пластики выкраивают и отслаивают участок патологически измененных покровных тканей лица в виде несвободного лоскута. С раневой поверхности воспринимающего ложа снимают отпечаток па марлю или полиэтиленовую пленку. Кожные трансплантаты иссекают дерматомом в области ключицы, внутренней поверхности плеча, боковой поверхности грудной клетки или передневнутренней поверхности бедра. Из
взятой кожной ленты ножницами и скальпелем выкраивают трансплантат, по форме и размеру соответствующий таковым отпечатка. Излишки лоскута возвращают на донорскую рану и пришивают к ней кетгутовыми швами. Кожный саженец укладывают на сформированное воспринимающее ложе и в растянутом состоянии пришивают узловыми швами с расстоянием между ними в 6-8 мм. В области ножки покрывающего лоскута отслоенных собственных тканей лица края саженца закрепляют П-образными швами. Покрывающие лоскуты измененной кожи лица возвращают на место, при этом их раневая поверхность прикрывает пришитый свободно пересаженный кожный саженец. Вследствие сокращения рубцовых тканей после их отслойки величина раны воспринимающего ложа и кожного саженца оказываются больше площади сократившихся покрывающих лоскутов. При этом погружение свободного кожного саженца оказывается неполным, а лишь примерно на 2/^ его площади. Для увеличения перекрытия на отслоенных лоскутах делают несколько сквозных насечек. Оставшиеся незакрытыми участки свободно пересаженного кожного саженца покрывают полосками поролона, пропитанными раствором антибиотика или рыбьим жиром. Сверху накладывают мягкую черепицеобразную асептическую повязку,
При пластике верхних и нижних век их выворот устраняют одномоментно, при показаниях-одновременно на обоих глазах. Авторы считают одномоментную операцию в области обоих век на обоих глазах основным преимуществом этого способа, так как при этом возможно «синхронно восстановить все элементы век и особенно углов глазных щелей»; при раздельной пересадке кожи на каждый глаз полной симметрии глазных щелей, по их мнению, достичь невозможно. Для замещения дефекта в области обоих век одного глаза в сочетании с укороченными рубцами окологлазничных областей пересаживают полоску кожи шириной 5- 6 см и длиной 7- 8 см. Кожный саженец рассекают сквозным разрезом, соответствующим длине и положению глазной щели. Швы на края ран накладывают сначала у внутреннего и наружного углов глаза, затем посередине между ними у ресничного края века, затем - на протяжении всей раны по ресничному краю век.
При пересадке кожи для устранения выворота верхней и нижней губ техника операции такая же. В области нижней губы и щеки в послеоперационном периоде используют внутриротовые индивидуальные шины в виде назубных капп и межчелюстных распоров с опорными площадками.
Независимо от локализации первого этапа пластики погружными лоску-тами у всех больных применяют профилактическую антибактериальную терапию. Первую перевязку проводят на следующий день после операции с целью выявления жидкого экссудата под покрывающими лоску-тами. Экссудат выпускают после разведения краев ран. В дальнейшем раны перевязывают спустя 23 дня. Швы снимают на 7-8-й день после операции.
Второй этап пластики проводят на 12 14-е сутки после первой операции. Покрывающий рубцово-измененный лоскут удаляют после тупого разъединения в области его краев и лежащего под ним прижившего кожного трансплантата, пересечения ножки лоскута у его основания. Края раны в области основания ножки лоскута на стыке с краем прижившего свободного кожного лоскута освежают и сшивают. Накладывают асептическую повязку с 0,3% раствором уснината натрия на пихтовом бальзаме. Швы снимают на 5-7-е сутки после второго этапа пластики.
После второго этапа операции уход за ранами и тканями трансплантата обычный. Применяют мазевые повязки. Проводят внутритканевую терапию и инъекции растворов лидазы, пирогенала, стекловидного тела, физиотерапевтическое лечение парафиномасляными аппликациями, электрофорезом или фонофорезом лидазы, коллализина. Изготавливают индивидуальные давящеформирующие пластинки из гипсового бинта или пластмассы, которые рекомендуют носить в течение 5-6 мес после пересадки кожи. Используют массаж, упражнения для мимических мышц лица;
гимнастику проводят несколько раз в день по 10 мин в течение 6 мес после кожной пластики.
При анализе работ авторов погружного двухэтапного способа свободной пересадки толстых кожных саженцев возникает сомнение в значительной положительной роли покрывающих рубцово-измененных и часто инфицированных тканей, сохраняемых при первом этапе пластики для «поддержания» или «улучшения» «питания» свободных кожных саженцев. Возникает также мысль об опасности инфицирования в таких условиях послеоперационной раны, являющегося, как правило, губительным для исхода свободной пересадки кожи.
ГЛАВА 7
ТРАНСПЛАНТАЦИЯ МЯГКИХ ТКАНЕЙ БЕЗ СОХРАНЕНИЯ КРОВОТОКА
В восстановительной хирургии лица значительное место занимает а бодная пересадка мягкотканных биологических трансплантатов. К ш относится пересадка жировой ткани, фасции, деэпидермизированной коя Первоначально нашли применение аутогенные трансплантаты из жиров ткани и фасции. В современных условиях наряду с аутогенными тканя;
применяют аллогенный жир и аллогенную фасцию.
Фасциальные трансплантаты, аутогенные и аллогенные. хорошо пе^ носят свободную пересадку. Это обусловлено несложностью анатом ческого строения фасции, бедностью кровоснабжения, маловыражен» иннервацией, что обеспечивает устойчивость фасциальных трансплантат к неблагоприятным условиям при ее пересадке. Антигенные свойст фасции выражены слабо, что важно при пересадке аллогенных фасциальш трансплантатов. Фасциальные трансплантаты в восстановительной хиру гии лица используют в качестве пластического материала с целью ст тического подвешивания отвисающих тканей лица - век, щеки, ниж» губы - вследствие паралича мимических мышц; для исправления объемнь нарушений лица, обусловленных недоразвитием мягких тканей (гемиатроф] лица, синдром I и II жаберных дуг) или гибелью подкожной жиров< клетчатки при механических ее повреждениях и воспалительных заболевания а также для интерпозиции между рассеченными поверхностями кости п;
оперативном лечении анкилоза височно-нижнечелюстного сустава.
Пересадка аутогенных и аллогенных фасциальных трансплантатов х' рошо изучена в эксперименте и в клинической практике. Изменения пересаженной фасции зависят от локализации и назначения трансплантат а при аллогенных пересадках - от способа консервирования.
Фасциальные трансплантаты, пересаженные без натяжения в подкожну] жировую клетчатку, медленно перестраиваются, замещаясь соединительно и жировой тканью. Фасциальные трансплантаты, примененные в качест! межкостной прокладки при оперативном лечении анкилоза височно-нижт челюстного сустава, медленно перестраиваются и замещаются рубцово тканью.
Аутогенные фасциальные трансплантаты в зависимости от назначени применяют в виде полосок или кусков, при этом для межкостных прокладо и восполнения мягких тканей лица куски фасции используют вместе с слоем подкожной жировой клетчатки.
Аллогенные фасциальные трансплантаты, применяемые для контурно пластики лица, используют без слоя подкожной жировой клетчатки.
Фасциальные трансплантаты иссекают из широкой фасции бедра.
7.1. ЗАИМСТВОВАНИЕ СВОБОДНЫХ ТРАНСПЛАНТАТОВ ФАСЦИИ И ЖИРОВОЙ КЛЕТЧАТКИ
Наиболее часто для пересадки используют трансплантаты из широко! фасции бедра, обладающей значительной прочностью и обширным запасо\ тканей.
Оперативное вмешательство выполняют под местной инфильтрацион-ной анестезией 0,25% раствором новокаина с добавлением 0,1% раствора адреналина из расчета одна капля адреналина на 20 мл новокаина.
 2015-10-16
2015-10-16 423
423








