 | |||
| II | I | ||||||||||||||||

| 
| 
| ||||||||||||||||
| ||||||||||||||||||

| 
| 
| ||||||||||||||||
| ||||||||||||||||||
|
|











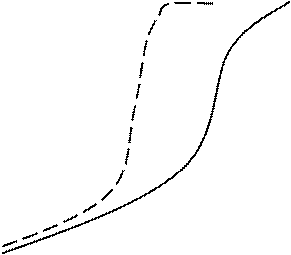
Примечание: I – первородящие, II – повторнородящие.
Важным показателем клинического течения родов является темп раскрытия шейки матки. Скорость раскрытия в латентной фазе составляет 0,35 см/ч, а в активной фазе (открытие 3–8 см) – 1,5–2 см/ч у первородящих и 2–2,5 см/ч у повторнородящих. Раскрытие маточного зева от 8 до 10 см (фаза замедления) идет более низкими темпами – 1–1,5 см/ч. Нижняя граница нормальной скорости раскрытия маточного зева в активной фазе у первородящих составляет 1,2 см/ч, а у повторнородящих – 1,5 см/ч. При использовании спазмолитических и обезболивающих средств темпы раскрытия шейки матки возрастают.
Темпы раскрытия шейки матки зависят от сократительной способности миометрия, резистентности шейки матки и комбинации данных факторов.
Общая продолжительность нормальных родов зависит от многих обстоятельств, из которых большое значение имеют возраст, подготовленность организма женщины к родам, характер сократительной активности матки, особенности костных и мягких тканей родовых путей, размеры плода, характер предлежащей части и особенности ее вставления, интенсианость изгоняющих сил и др.
Ускорение продолжительности родов в настоящее время объясняется многими факторами: в родовспомогательных учреждениях принята активно-выжидательная тактика ведения родов (управление родами), которая заключается в широком применении метода физиопсихопрофилактической подготовки к родам, назначении спазмолитических и болеутоляющих средств, своевременном использовании эффективных утеротонических средств.
Ведение родов в период раскрытия.
В нашей стране роды, как правило, проводятся в стационаре.
Роды ведет врач.
1. В предродовой комнате уточняют анамнестические данные, проводят дополнительный осмотр роженицы и детальное акушерское обследование (наружное акушерское исследование и влагалищное исследование), обязательно определяют группу крови и Rh-фактор, производят исследование мочи и морфологической картины крови. Данные заносят в историю родов.
2. Роженицу укладывают в постель, ходить разрешается при целых водах и прижатой головке плода, если головка подвижна – роженице рекомендуется лежать.
3. В период раскрытия следует следить:
– за состоянием роженицы, её пульсом, АД (на обеих руках);
– за состоянием плода: при целом плодном пузыре сердцебиение выслушивать каждые 15-20 минут, а при излившихся водах – каждые 5-10 минут. В норме частота сердцебиения 120-160 ударов в 1 мин. после схватки сердцебиение замедляется до 100-110 уд. в 1 мин., но через 10-15 сек. восстанавливается. Наиболее информативным методом слежения за состоянием плода и характером родовой деятельности является кардиомониторное наблюдение.
– за отношением предлежащей части ко входу в малый таз (прижата, подвижна, в полости малого таза, скорость продвижения);
– за характером родовой деятельности: регулярность, количество, продолжительность, сила схваток. Характер родовой деятельности можно определить, высчитав Единицу Монтевидео (ЕМ):
ЕМ = количество схваток за 10 мин. ´ продолжительность схватки,
В норме Единица Монтевидео составляет 150-320 ЕД; < 150 ЕД – слабость родовой деятельности; > 320 ЕД – чрезмерно сильная родовая деятельность.
Для регистрации родовой деятельности можно использовать: а) клиническая регистрация сократительной деятельности матки – подсчет количества схваток путем пальпации живота, б) наружную гистерографию (используя капсулу Морея, которую поочередно ставят на дно, тело и нижний сегмент матки, для регистрации тройного нисходящего градиента); в) внутреннюю гистерографию или радиотелеметрический метод (используя аппарат “Капсула”, в полость матки можно ввести капсулу для регистрации общего давления в полости матки: максимальное давление в полости матки в норме составляет 50-60 мм рт. ст., минимальное – 10 мм рт. ст.). Последние два метода используются в основном с научной целью.
– за состоянием плодного пузыря, за характером околоплодных вод;
– за функцией мочевого пузыря роженицы: каждые 2-3 часа женщина должна мочиться, при необходимости проводится катетеризация мочевого пузыря;
– за опорожнением кишечника: очистительная клизма роженице ставится при поступлении в родильное отделение и каждые 12-15 часов, если она не родила;
– за соблюдением правил гигиены: обработка наружных половых органов должна проводиться каждые 5-6 часов, и после акта мочеиспускания и дефекации.
4. Для слежения за течением родов следует вести партограмму, т. е. регистрировать на графике темп раскрытия шейки матки во временном аспекте.
5. Влагалищное исследование обязательно проводится дважды – при поступлении женщины и при отхождении околоплодных вод; дополнительные влагалищные исследования могут проводиться при необходимости выяснения динамики раскрытия шейки матки, при ухудшении состояния плода, в родильном зале и другим показаниям.
6. В периоде раскрытия применяется обезболивание родов – раскрытие шейки матки должно быть 3-4 см и более.
7. Во время родов пациентку не кормят, поскольку в любой момент может встать вопрос об оказании анестезиологического пособия.
Принцип управления первым периодом родов заключается в мероприятиях, направленных на уменьшение травматичности родов, что достигается путем регуляции родовой деятельности с помощью спазмолитиков и обезболивающих средств, своевременным предоставлением роженице отдыха, обоснованной амниотомией и проведением профилактических мероприятий в отношении плода.
Период изгнания – начинается с момента полного открытия шейки матки и заканчивается рождением плода. Длительность его у первородящих составляет 1 – 2 часа, у повторнородящих – до 1 час.
Признаки начала II периода:
а) при влагалищном исследовании – полное открытие шейки матки;
б) по контракционному кольцу – оно располагается на 8-10 см над лоном;
в) по высоте стояния дна матки во время схватки – дно матки доходит до мечевидного отростка;
г) по началу потужной деятельности – женщина начинает стонать, тужиться.
После излития околоплодных вод схватки стихают; через 10-15 минут мускулатура матки приспосабливается к уменьшенному объему и схватки возобновляются, усиливаются и к ним присоединяются потуги.
Потуги возникают каждые 5 – 4 – 3 мин.; затем учащаются (через 1-2 мин.) и усиливаются, продолжаясь 1 мин.
Под влиянием потуг происходит “формирование” плода: позвоночник плода разгибается, скрещенные ручки плотнее прижимаются к туловищу, плечики поднимаются к головке и весь верхний конец плода принимает цилиндрическую форму, что также способствует изгнанию плода из полости матки.
Под влиянием потуг плод продвигается по родовому каналу в соответствии с направлением его оси, совершая сгибательные, вращательные, разгибательные движения, преодолевая сопротивление мышц тазового дна и вульварного кольца.
При приближении головки плода к плоскости выхода полости малого таза начинает выпячиваться промежность, раскрываться половая щель, расширяется и зияет задний проход. На высоте одной из потуг из половой щели начинает показываться нижняя часть головки, в центре которой находится проводная точка головки. В паузе между потугами головка скрывается за половой щелью, а при возникновении следующей потуги – вновь показывается. Это явление называется врезыванием головки и обычно совпадает с окончанием второго момента биомеханизма родов. Когда головка продвинулась к выходу из малого таза так, что после окончания потуги она не скрывается за половой щелью, говорят о прорезывании головки, что совпадает с третьим моментом биомеханизма родов. Родовые пути расширяются настолько, что из половой щели вначале рождается головка, затем плечики и туловище плода. Изливаются задние воды.
 2014-02-09
2014-02-09 1853
1853







