4.1. Главными задачами врача при остром кровотечении в просвет органов пищеварительного канала являются:
- своевременная диагностика источника кровотечения,
- достижение надежного локального гемостаза,
- обязательная параллельная коррекция последствий кровопотери,
- лечение основного и сопутствующих заболеваний.
Причем вероятность благоприятного исхода значительно возрастает при удачном решении именно всех четырех задач.
4.2. Диагностическо-тактический алгоритм при ОКППК (рис. 1).
При удовлетворительном состоянии больного или состоянии средней тяжести, выполняют:
- объективное исследование пациента (сбор жалоб, анамнеза болезни и жизни, объективное обследование) с параллельным изучением лабораторных показателей крови и мочи (общий анализ крови и мочи, амилаза мочи и т.д.),
- пальцевое исследование прямой кишки и определяют характер ее содержимого,
- аспирацию содержимого желудка с помощью зонда и промывание желудка. Последнее позволяет существенно повысить точность и эффективность следующего этапа обследования – ургентной ФЭГДС.
Если во время эндоскопического обследования источник кровотечения установлен, осуществляют эндоскопический гемостаз (при продолжающемся кровотечении) или эндоскопическую профилактику рецидива кровотечения (при остановленном кровотечении). Больных госпитализируют в ОИТ для проведения комплексной инфузионной и медикаментозной терапии.
В тех случаях, когда во время экстренной ФЭГДС патологии со стороны пищевода, желудка и начального отдела двенадцатиперстной кишки не выявлено, в условиях ОИТ в течение 4-6 часов больных готовят и выполняют экстренную ФКС или ирригографию.
Если и эти исследования не позволяют установить источник и причину кровотечения, то повторно выполняют ФЭГДС. Если и это не дало необходимого результата, можно думать, что источник кровотечения, скорее всего, расположен в тощей или подвздошной кишке. В этом случае целесообразно выполнить контрастное исследование тонкой кишки (энтерографию) или селективную мезентерикографию.
Больных, находящихся в тяжелом или крайне тяжелом состоянии, сразу госпитализируют в ОИТ, где без промедления начинают интенсивное корригирующее лечение. Если состояние больного удалось стабилизировать, обследование проводят по вышеописанной схеме.
Если в процессе лечения отмечаются признаки рецидива кровотечения (снижение АД, показателей крови, рвота кровью и т.д.) – больному показана экстренная операция, целью которой является выявление источника кровотечения и остановка кровотечения.
4.3. Все больные с подозрением на ОКППК в приемном отделении должны быть осмотрены старшим дежурным хирургом.
4.4. При осмотре больного в первую очередь оценивают общее состояние больного.
Критерии оценки степени тяжести больного с ОКППК приведены в таблице:
| Параметр | Состояние больного | |||
| Удовлетворительное | Средней тяжести | Тяжелое | Крайне тяжелое | |
| Сознание | Ясное | Заторможено | Угнетено | Резко угнетено |
| Состояние кожных покровов | Умеренная бледность | Выраженная бледность | Резкая бледность, холодный липкий пот | Бледно-цианотичные, холодный липкий пот |
| Симптом «бледного пятна» | Менее 3 сек. | Более 3 сек. | Не определяется | Не определяется |
| Пульс (уд/мин.) | 90-100 | До 120 | 120-140, слабого наполнения | Более 140, слабого наполнения |
| Систолическое АД (mmHg) | Норма | Не ниже 100 | 80-90 | Ниже 80 |
| Дыхание | Несколько учащено | Учащено | Одышка | Выраженная одышка |
| ЦВД (мм водн. ст.) | 5-15 | 0-5 | 0, ниже 0 | |
| Диурез | Норма | Снижен | Олигурия | Олигурия, анурия |
| Число эритроцитов (Т/л) | Более 3,5 | 2,5-3,5 | 2,5-1,7 | Менее 1,7 |
| Гемоглобин (г/л) | Более 120 | 80-120 | 60-80 | Менее 60 |
| Гематокрит (%) | Более 30 | 25-30 | 20-25 | Менее 20 |
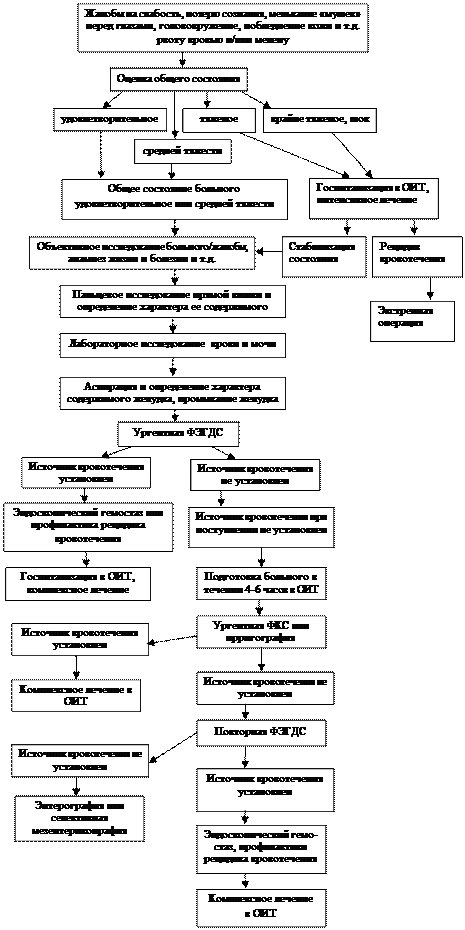
Рис. 1. Диагностическо-тактический алгоритм при ОКППК.
 2015-06-10
2015-06-10 541
541