4.7. В явный период ведущими клиническими признаками внешних проявлений ОКППК являются кровавая рвота (гематемезис) и кровавый кал. Причем, если кровавая рвота наблюдается у 60-70%, то кровавый кал является более постоянными признаками ОКППК и наблюдается практически у всех больных.
Исключение составляют, так называемые, молниеносные формы кровотечения, когда пациент умирает раньше, чем появляются мелена или кровавая рвота (табл. 1).
ОКППК следует дифференцировать от легочного кровотечения, при котором кровавая рвота имеет пенистый характер и сопровождается кашлем. В легких нередко выслушивают разнокалиберные влажные хрипы.
4.8. Анамнестические данные и данные объективного обследования, позволяющие заподозрить причину или источник ОКППК, представлены в таблице 2.
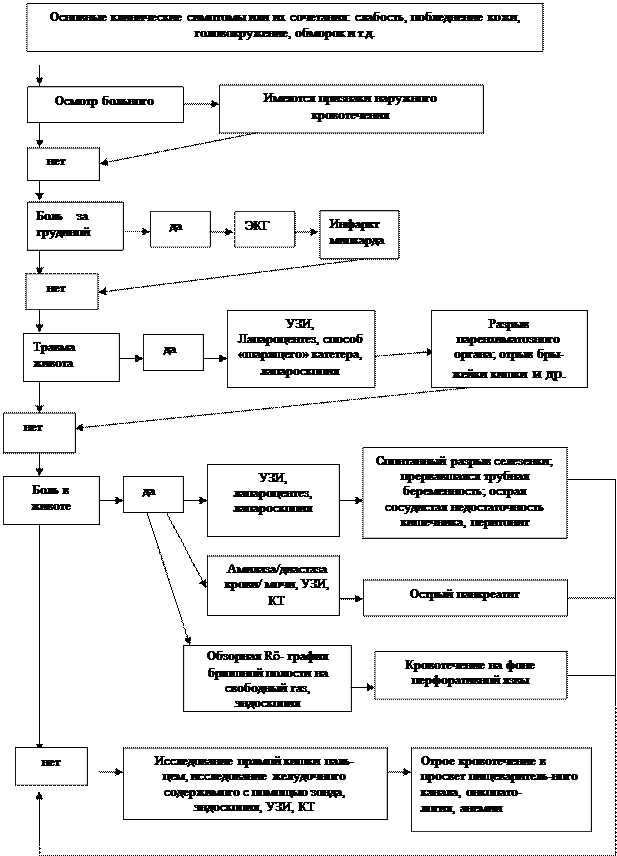
Рис. 2. Дифференциальная диагностика общих проявлений ОКППК в скрытый период
Таблица 1
Дифференциально-диагностическое значение внешних проявлений ОКППК
| Признак | Локализация источника кровотечения/ интенсивность кровотечения |
| Кровавая рвота | Пищевод, желудок, начальный отдел двенадцатиперстной кишки |
| Рвота малоизмененной кровью | Интенсивное кровотечение (чаще – хронические или острые язвы желудка, опухоли желудка, синдром Маллори-Вейсса) |
| Рвота содержимым типа «кофейной гущи» | Хроническая язва двенадцатиперстной кишки, умеренное по интенсивности желудочное кровотечение (чаще – хроническая язва) |
| Рвота темной кровью и сгустками крови | Пищеводно-кардиальные флебэктазии на фоне портальной гипертензии |
| Многократная кровавая рвота и появление впоследствии мелены | Характерна для массивного кровотечения. |
| Рвота, повторяющаяся через короткие промежутки времени, | Свидетельствует о продолжающемся кровотечении. Повторная рвота кровью через длительный промежуток времени — признак возобновления кровотечения. |
| Обильная рвота малоизмененной кровью | Прогностически наиболее опасность ситуация. Чем чаще наблюдается многократно повторяющаяся рвота почти неизмененной кровью, тем выше летальность. |
| Одновременное появление кровавой рвоты и мелены | Наиболее высокая вероятность неблагоприятного прогноза. |
| Мелена (черный, дегтеобразный кал) | Кровотечение из верхних отделов пищеварительного канала (пищевод, желудок, начальный отдел двенадцатиперстной кишки). Свидетельствует о длительном пребывании крови в кишечнике. |
| Кал темно вишневого цвета | Профузное кровотечение из верхних отделов пищеварительного канала. Кровотечение из правой половины ободочной кишки. |
| Кал типа малинового желе | Кровотечение из левой половины ободочной кишки |
| Малоизмененная кровь в кале | Кровотечение из прямой кишки (интенсивное) |
| Оформленный черный кал | Выхождение старой крови |
Таблица 2
Анамнестические данные и данные объективного обследования, позволяющие заподозрить причину или источник ОКППК,
| № | Проявления заболевания | Предполагаемый диагноз |
| 1. | Сезонный характер боли | Язвенная болезнь |
| 2. | Отсутствие аппетита и прогрессирующее исхудание | Опухолевый процесс |
| 3. | Злоупотребление алкоголем, перенесенные ранее вирусный гепатит, малярия, панкреатит, тромбофлебит селезеночной вены. | Синдром портальной гипертензии. |
| 4. | Появление малоизмененной крови в конце интенсивной рвоты различного происхождения | Синдром Маллори-Вейсса. |
| 5. | Тучность, загрудинные боли | Диафрагмальная грыжа. |
| 6. | Стрессовая ситуация в анамнезе, прием препаратов ульцерогенного (антикоагулянты, кортикостероидные гормоны, нестероидные противовоспалительные средства, гипотензивные препараты),.тяжелые соматические заболевания сердца, легких, печени, почек и других органов особенно в сади декомпенсации. | Острые язвы или эрозии слизистой оболочки. |
| 7. | Иктеричность склер сосудистые «звездочки» на коже увеличенная печень и селезенка, асцит, расширение подкожных вен брюшной стенки. | Цирроз печени. |
| 8. | Телеангиоэктазии на слизистых оболочках губ, языке, коже рук | Болезнь Рандю –Ослер. |
| 9. | Тромбоцитопения в сочетании с крупными подкожными кровоизлияниями. | Аутоиммунная тромбоцитопения. |
| 10. | Гемартроз и тугоподвижность суставов. | Гемофилия. |
| 11. | Повышенная кровоточивость, схваткообразная боль в животе в сочетании с кровавым калом, мономорфная папулезно-геморрагическая сыпь на симметричных участках тела. | Геморрагические васкулиты (болезни Шенлейн –Геноха) |
4.9. Наиболее частые причины ОКППК:
| № п/п | Причина | Частота встречаемости (в %) |
| 1. | Язвенная болезнь | 41,3 |
| 2. | Кровоточащие острые язвы и эрозии | 18,2 |
| 3. | Кровотечение из варикозно расширен-ных вен пищевода и/или желудка | 17,8 |
| 4. | Синдром Маллори-Весса | 12,6 |
| 5. | Опухоли | 8,4 |
| 6. | Прочие | 1,7 |
4.10. Наиболее частая локализация источника ОКППК:
| № п/п | Локализация источника кровотечения | Частота встречаемости (в %) |
| 1. | Пищевод | |
| 2. | Желудок | |
| 3. | Двенадцатиперстная кишка | |
| 4. | Тощая и подвздошная кишка | 0,2-0,5 |
| 5. | Ободочная кишка | 1,5 |
| 6. | Прямая кишка | 9,5 |
| 7. | Причина кровотечения не выяснена | 1,5-2 |
4.11. Диагноз ОКППК устанавливается на основании данных клинического, эндоскопического и лабораторного обследований, при этом наиболее информативным является эндоскопическое исследование.
4.12. Лабораторное обследование:
- количество эритроцитов в периферической крови;
- показатель гемоглобина;
- показатель гематокрита.
4.13. Основным методом инструментальной диагностики ОКППК является эндоскопическое исследование.
Основные задачи эндоскопического исследования при ОКППК:
1) Установить источник кровотечения и его локализацию.
2) Определить продолжается кровотечение на момент осмотра или остановилось.
3) В случае остановившегося кровотечения определить степень риска его возобновления.
4) Определить показания к проведению местного лечения через эндоскоп и его вид.
5) Провести эндоскопический гемостаз или профилактику рецидива кровотечения.
Показанием к выполнению экстренного эндоскопического исследования является даже подозрение на наличие кровотечения в просвет органов пищеварительного канала.
Чем раньше оно выполнено, тем выше его диагностическая и прогностическая ценность. Эндоскопическое исследование должно быть выполнено сразу после поступления больного в стационар, независимо от того, продолжается кровотечение или остановилось.
Противопоказаниями к выполнению эндоскопического исследования являются:
- агональное состояние пациента,
- тяжелое общее состояние (низкое артериальное давление, шок и т.д.),
- острое нарушение мозгового кровообращения,
- сердечно-легочная декомпенсация,
- тяжелое психическое заболевание,
- резкая деформация шейного отдела позвоночника,
- отсутствие адекватного контакта с пациентом.
 2015-06-10
2015-06-10 862
862








