Первые попытки создания внутрипеченочных портосистемных шунтов у собак [126] и у человека [27] оказались неудачными, поскольку создаваемое с помощью баллона сообщение между печёночной и воротной веной быстро закрывалось. Сохранение проходимости шунта оказалось возможным при использовании расправляющегося стента Palmaz, который устанавливают между внутрипеченочной ветвью воротной вены и ветвью печёночной вены (рис. 10-63 и 10-64) [28, 125, 128, 143, 178].
Обычно ТВПШ выполняют для остановки кровотечения из варикозно-расширенных вен пищевода или желудка. Однако, прежде чем прибегнуть к этому методу лечения, необходимо убедиться в безуспешности других методов, в частности склеротерапии и введения вазоактивных препаратов [58]. При продолжающемся кровотечении результаты оказываются неблагоприятными. Процедуру проводят под местной анестезией после премедикации седативными препаратами. Под контролем УЗИ выявляют бифуркацию воротной вены. Через яремную вену катетеризируют среднюю печёночную вену, и через этот катетер проводят иглу в ветвь воротной вены. Через иглу устанавливают проводник и по нему вводят катетер. Иглу извлекают и определяют градиент давления в воротной вене. Пункционный канал расширяют баллоном, после чего выполняют ангиографию. Затем вводят металлический баллонный расправляющийся стент Palmaz либо саморасправляющийся металлический стент Wallstent (42—68), имеющий диаметр 8—12 мм [73]. Диаметр стента подбирают таким образом, чтобы градиент портального давления оказался ниже 12 мм рт.ст. Если портальная гипертензия сохраняется, параллельно первому можно установить второй стент [571. Всю процедуру выполняют под контролем УЗИ. Она длится 1—2 ч. ТВПШ не мешает в последующем трансплантации печени.
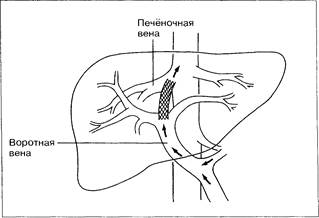
Рис. 10-63. ТВПШ. Между воротной и печёночной веной установлен расправляющийся металлический стент, создающий внутрипеченочный портосистемный шунт.
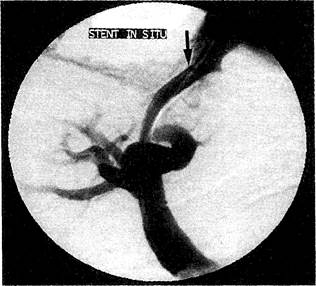
Рис. 10-64. ТВПШ. Портальная венография выявила порто-печёночный шунт, смещения стента нет (указано стрелкой).
ТВПШ — технически сложное вмешательство. При достаточном опыте персонала его удаётся выполнить в 95% случаев [127|. Тем не менее, по данным одного исследования, технические трудности, ранний рецидив кровотечения, стенозирование и тромбоз шунта потребовали повторного ТВПШ в период одной госпитализации больного в 30% случаев [58]. В 8% случаев даже после повторного вмешательства остановить кровотечение не удалось.
Летальность при установлении стента составляет менее 1%, а летальность за 30 сут — от 3% до 13% [74]. Вмешательство может осложниться кровотечением — внутрибрюшным, билиарным или под капсулу печени. Возможно смещение стента, а стент Wallstent приходится расправлять до прежнего состояния с помощью петли [132].
Часто развивается инфекция, которая может привести к смерти. Следует профилактически вводить антибиотики [II]. При нарушении функции почек и после внутривенного введения большого количества контрастного вещества может развиваться почечная недостаточность. Стальная сетка стента может повреждать эритроциты и вызывать внутрисосудистый гемолиз [134]. При ошибочной установке стента в правую печёночную артерию развивается инфаркт печени [81]. Гиперспленизм после шунтирования сохраняется [133].
Стеноз и окклюзия стента. Низкий градиент давления между воротной и печёночной веной способствует развитию окклюзии. Наиболее важная причина закрытия стента — низкий кровоток по нему. Важно контролировать проходимость стента в динамике. Это можно делать путём обычной портографии или допплеровского [82] и дуплексного УЗИ [56], которые дают полуколичественную оценку функционального состояния шунта. Окклюзия шунта часто приводит к рецидиву кровотечения из варикозно-расширенных вен.
Ранняя окклюзия стента наблюдается в 12% случаев, обычно бывает обусловлена тромбозом и связана с техническими трудностями при его установке [58]. Поздние окклюзии и стеноз связаны с чрезмерными изменениями интимы участка печёночной вены, соединённого со стентом [28]. Чаще они встречаются у больных группы С по Чайлду. Стеноз и окклюзия стента развиваются у трети больных в течение 1 года и у двух третей в течение 2 лет [82]. Частота этих осложнений зависит от эффективности диагностики. При окклюзии стента его ревизию производят под местной анестезией. Можно расширить просвет стента путём чрескожной катетеризации либо установить другой стент [74].
Остановка кровотечения. ТВПШ приводит к снижению портального давления приблизительно на 50%. Если кровотечение вызвано портальной гипертензией, то оно останавливается независимо от того, локализуется ли кровоточащая вена в пищеводе, желудке или кишечнике. Это особенно важно при кровотечениях, не останавливающихся после склеротерапии и возникающих на фоне сниженной функции печени. ТВПШ более эффективно снижает частоту рецидивов кровотечения, чем склеротерапия [21], однако его влияние на выживаемость незначительное [92, 127]. Частота рецидивов кровотечения через 6 мес составляет от 5% [134] до 19% [73], а через 1 год - 18% [127].
Энцефалопатия после ТВПШ. Наложение неселективного портосистемного шунта бок в бок вызывает уменьшение портального кровоснабжения печени, поэтому после ТВПШ функция печени ухудшается [85]. Неудивительно, что частота развития энцефалопатии после этого вмешательства почти такая же (25-30%), как после хирургического портокавального шунтирования [138]. У 9 из 30 больных с установленным стентом отмечено 24 эпизода печёночной энцефалопатии, и у 12% они возникли de novo [134]. Риск развития печёночной энцефалопатии зависит от возраста больного, группы по Чайлду и размеров шунта [124[. Энцефалопатия наиболее выражена в течение первого месяца после операции. При спонтанном закрытии стента она уменьшается. Её можно уменьшить установлением в функционирующий внутрипеченочный стент другого стента меньшего размера. Резистентная энцефалопатия является показанием к трансплантации печени [85].
Гипердинамический тип кровообращения, свойственный циррозу, после ТВПШ усугубляется. Увеличиваются сердечный выброс и объём циркулирующей крови [5|. Возможен застой крови во внутренних органах. Если больной страдает сопутствующим заболеванием сердца, возможно развитие сердечной недостаточности.
Другие показания. Внутрипеченочный стент, устанавливаемый при ТВПШ, представляющий собой портосистемный шунт, наложенный конец в бок, позволяет уменьшить асцит у больных группы В по Чайлду. В контролируемых исследованиях, однако, он оказался не более эффективным, чем традиционные методы лечения, и не увеличивал выживаемость [79].
При гепаторенальном синдроме ТВПШ улучшает состояние больных и повышает их шансы дождаться трансплантации печени [13, 102].
ТВПШ эффективно при асците и хроническом синдроме Бадда—Киари [103].
Выводы. ТВПШ — действенный метод остановки острого кровотечения из варикозно-расширенных вен пищевода и желудка при неэффективности склеротерапии и вазоактивных препаратов. Его применение при рецидивирующем кровотечении из варикозно-расширенных вен пищевода, вероятно, должно быть ограничено случаями печёночно-клеточной недостаточности, при которых планируется трансплантация печени.
Метод технически сложен и требует определённого опыта. Стойкому лечебному эффекту препятствуют такие осложнения, как окклюзия стента и развитие печёночной энцефалопатии. ТВПШ — более простой метод лечения и вызывает меньше осложнений, чем хирургическое наложение портосистемного шунта. Можно ожидать, что осложнении в отдалённом периоде после установки стента будут аналогичны наблюдаемым при хирургическом наложении шунтов.
Трансплантация печени
При циррозе печени и кровотечении из варикозно-расширенных вен причиной смерти может быть не сама кровопотеря, а печёночно-клеточная недостаточность. В этих случаях единственным выходом является трансплантация печени. Выживаемость после трансплантации не зависит от того, проводилась ли ранее склеротерапия или портосистемное шунтирование (61). Выживаемость после склеротерапии с последующей трансплантацией печени выше, чем только после склеротерапии (рис. 10-65) |3|. Это, возможно, объясняется тем, что в центры трансплантации направлялись больные с меньшей степенью риска. Неостанавливаемое кровотечение из варикозно-расширенных вен и терминальная стадия заболеваний печени являются показанием к трансплантации этого органа [39].
Наложенный ранее портокавальный шунт технически затрудняет трансплантацию, особенно если при этом проводились манипуляции на воротах печени. Спленоренальные и мезентерикокавальные шунты, а также ТВПШ не являются противопоказанием к трансплантации печени.
После трансплантации большинство гемодинамических и гуморальных изменений, вызванных циррозом, подвергается обратному развитию [99]. Кровоток по непарной вене нормализуется медленно, что свидетельствует о медленном закрытии коллатералей воротной вены.
 2015-06-10
2015-06-10 2917
2917








