| Время | Морфологические изменения |
| 0–30 мин. | Обратимые: падение активности ОВФ, исчезновение гликогена и калия, повышение концентрации Na и Са, набухание митохондрий, расслабление миофибрилл. |
| 1–2 ч. | Необратимые: разрывы сарколеммы, гомогенизация митохондрий, извилистость кардиомиоцитов на границе инфаркта. |
| 4–12 ч. | Маргинация ядерного хроматина, начало коагуляционного некроза; в перифокальной зоне – отек, кровоизлияния и инфильтрация лейкоцитами. |
| 18–24 ч. | Бледная окраска зоны инфаркта, полосы контрактур кардиомиоцитов, кариопикноз, кариорексис. |
| 24–72 ч. | Четкие границы инфаркта, перифокальная лейкоцитарная инфильтрация, кариолизис. |
| 3–7 сут. | Начало резорбции макрофагами погибших тканей, по периферии – образование грануляционной ткани. |
| 10 сут. | Выраженный фагоцитоз, зрелая грануляционная ткань, начало фиброза. |
| 7 нед. | Рубцовая ткань. |
Осложнения острой ИБС: кардиогенный шок, фибрилляция желудочков, асистолия, разрыв сердца вследствие миомаляции, острая аневризма, пристеночный тромбоз с тромбоэмболиями, перикардит. Смертность составляет 35% и в доклинический период обусловлена аритмиями, шоком и острой сердечной недостаточностью; в более поздний – тромбоэмболиями, миомаляцией с последующим разрывом сердца, острой аневризмой и тампонадой полости перикарда.
Постинфарктый кардиосклероз как самостоятельная форма ИБС, а не осложнение инфаркта (после 2х месяцев), устанавливаются лишь в том случае, если стенокардия и др. предусмотренные классификацией формы ИБС у больного отсутствуют, но имеются устойчивые нарушения ритма, проводимости, хроническая сердечная недостаточность, рубцовые изменения миокарда. Морфологически проявляется в виде диффузного мелкоочагового кардиосклероза.
Ревматизм (болезнь Сокольского-Буйо) – инфекционно-аллергическое заболевание с преимущественным поражением сердца и сосудов, волнообразным течением, периодами обострения и затихания.
Этиология. Заболевание обычно возникает через 1‑4 недели после инфекций, обусловленных β-гемолитическим стрептококком группы А.
В патогенезе большую роль отводят механизму аутоиммунизации: антистрептококковые антитела реагируют с тканями сердца и сосудов, приводя к системной дезорганизации соединительной ткани.

Рис. 206. Схема патогенеза ревматизма
Патологическая анатомия складывается из 4 фаз системной прогрессирующей дезорганизации соединительной ткани: мукоидное набухание, фибриноидные изменения, воспалительные клеточные реакции, склероз.
Мукоидное набухание (обратимый процесс) и фибриноидные изменения (необратимые) являются проявлениями реакции гиперергии немедленного типа. Клеточные реакции – гиперчувствительность замедленного типа. В результате формируется ревматическая гранулема Ашоффа-Талалаева. Последняя в своем развитии проходит фазы: цветущая гранулема – в центре некроз, окруженный крупными макрофагами с гиперхромными ядрами; увядающая гранулема – уменьшаются явления некроза, мало макрофагов, много фибробластов; рубцующаяся гранулема – в результате высокой активности фибробластов образуется много коллагеновых волокон. Кроме этого, в окружающих тканях присутствуют лимфоциты и плазматические клетки. Гранулемы располагаются в соединительной ткани сердечных клапанов, пристеночного эндокарда, миокарда, эпикарда, адвентиции сосудов.
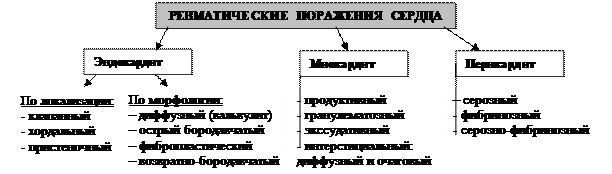
Выделяют 4 клинико-морфологических формы ревматизма: 1) кардиоваскулярную; 2) полиартрическую; 3) нодозную; 4) церебральную.
1. Основные проявления кардиоваскулярной формы касаются сердца и сосудов.
 2015-06-26
2015-06-26 517
517








