Одним из основных принципов лечения как острого, так и хронического панкреатита считается создание функционального покоя в отношении ПЖ, уменьшение ее секреторной активности и, таким образом, купирование боли.
Механизмы развития болевого синдрома при панкреатитах различны.
В подавляющем большинстве случаев в основе болевого приступа лежит повышение протокового и тканевого давления, отек ПЖ вследствие нарушения оттока панкреатического сока из системы панкреатических протоков из-за их полной или частичной обструкции [13-15]. Такой механизм боли характерен для " секретирующих " форм панкреатитов.
Другой механизм связан с развитием периневрального воспаления и фиброза при увеличении числа сенсорных окончаний в зоне поражения. В этом случае болевой синдром формируется при тяжелых фиброзирующих формах панкреатитов при отсутствии активной панкреатической секреции и практически не поддается медикаментозной коррекции. Стимуляция панкреатической секреции осуществляется, помимо прочего, холинэргическими и гуморальными механизмами, включая секретиновый и холецистокининовый. Последние опосредуются соляной кислотой и ацидификацией двенадцатиперстной кишки (рис. 2). Медикаментозные воздействия на ПЖ основаны на подавлении ее активной секреции, уменьшении объема панкреатического сока, гидрокарбонатов и концентрации ферментов. Это должно обеспечивать функциональный покой органа, снижать протоковое и тканевое давление, уменьшать болевые ощущения. Достигнуть этого можно двумя путями: прямым подавлением панкреатической секреции и ее опосредованным угнетением за счет ингибирования продукции соляной кислоты и уменьшения образования секретина и, в определенной мере, холецистокинина (рис. 3).
На практике, ни один из лекарственных препаратов не оказывает действия, необходимого для создания полного функционального покоя ПЖ. Их эффективность неоднозначно оценивается разными авторами и проявляется в 30-65% случаев острого и хронического панкреатита. Наиболее эффективным терапевтическим средством, уменьшающим секрецию при остром и хроническом панкреатите считается октреотид (Cандостатин). Используются также ингибиторы секреции соляной кислоты (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы, холинолитики). Однако, по мнению большинства специалистов, ни один из существующих методов устранения болевого синдрома при панкреатите не является достаточно эффективным (в т.ч. и при их сочетании), что делает необходимым поиск новых лечебных подходов. В этом плане очень привлекательной кажется возможность использования ФП для торможения панкреатической секреции и снижения протоковой гипертензии.
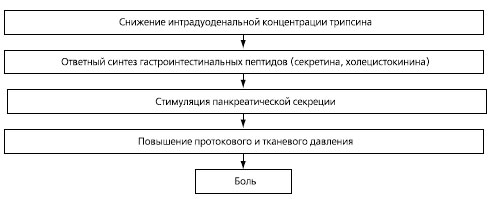
Рис.3. Возможный механизм боли при хроническом панкреатите, возникающий по принципу обратной связи.
Механизм развития боли при ХП можно представить в виде следующей схемы (рис. 4). Низкая концентрация ферментов в просвете двенадцатиперстной кишки, связанная с протоковой обструкцией, стимулирует по принципу обратной связи их синтез и соответственно панкреатическую секрецию. Поскольку обструкция протоков остается, то увеличение объема панкреатического сока вызывает или усиливает протоковую гипертензию и боль. Имеются основания считать, что ФП блокируют этот механизм (рис. 5). При их приеме возрастает интрадуоденальная концентрация трипсина и срабатывает механизм обратного торможения панкреатической секреции: происходит подавление импульсов, вызывающих синтез секретина и холецистокинина, уменьшается объем панкреатической секреции, что, в свою очередь, приводит к уменьшению давления в протоках и уменьшению интенсивности боли. При остром панкреатите указанный механизм приводит к ограничению зоны некроза. Наиболее эффективно торможение секреции реализуется при интрадуоденальном зондовом введении ФП, что уже с успехом используется в клинической практике для лечения острых послеоперационных панкреатитов.
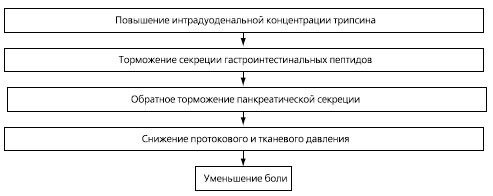
Рис.4. Обратное торможение панкреатической секреции и создание функционального покоя поджелудочной железе с помощью ферментных препаратов при панкреатите.
Пероральный прием ФП также может обеспечить ингибирующий эффект на панкреатическую секрецию, хотя и в значительно меньшей степени, чем при интрадуоденальном введении. По мнению Г.Ф. Коротько, механизм обратного торможения реализуется при поступлении ферментов в полость двенадцатиперстной кишки натощак, поэтому с целью купирования боли ФП следует применять по иной схеме, чем при коррекции экскреторной недостаточности. Мы полагаем, что больным ХП с болевым синдромом и синдромом экскреторной недостаточности можно рекомендовать прием Креона 10000 по следующей схеме: по 2 капсулы 3 раза в день, причем одна из капсул принимается натощак за 20 минут до еды для торможения панкреатической секреции, другая - во время еды для коррекции экскреторной недостаточности. По нашим данным, такая схема приема оказалась эффективной у 46% больных с ХП средней тяжести и умеренно выраженным болевым синдромом, когда Креон использовался в виде монотерапии без применения антисекреторных средств.
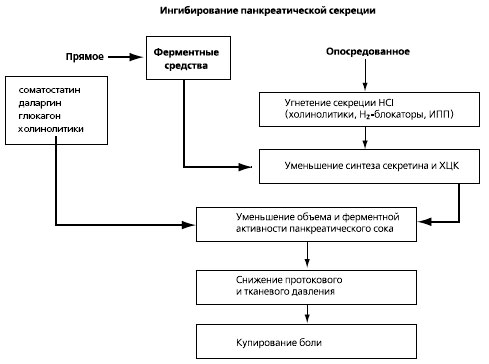
Рис.5. Создание функционального покоя поджелудочной железе и купирование боли.
Постоянный прием ФП, рекомендуемый больным ХП в стадии ремиссии, имеет целью не только улучшение переваривания, но и способствует профилактике рецидивов заболевания, ограничивая повышение протокового давления, т.е. создает необходимые условия для функционального покоя ПЖ.
Таким образом, при острых и хронических панкреатитах ФП можно включить в перечень лекарственных средств, ингибирующих панкреатическую секрецию, как это показано на рисунке 4. Появление в арсенале клиницистов высокоэффективных ФП, удовлетворяющих всем международным требованиям, позволяет оптимизировать терапию панкреатитов и любых других состояний, сопровождающихся нарушением полостного и пристеночного пищеварения, повысив при этом качество жизни больных.
. В последние годы было установлено, что эти препараты могут также применяться для купирования боли при остром и хроническом панкреатите. Обсуждаются механизмы экскреторной недостаточности поджелудочной железы и болевого синдрома при панкреатитах, рассматриваются проблемы применения ферментных средств при этих патологических состояниях. Отмечается, что большинство применяемых в настоящее время ферментных препаратов характеризуются низкой эффективностью, так как быстро разрушаются в желудочно-кишечном тракте. Современным требованиям отвечают только препараты, производимые в виде минимикросфер, такие как Креон 10000. Даются рекомендации по применению новых ферментных средств при различных формах экскреторной недостаточности, болевом синдроме и их сочетании.
При добавлении к стандартному лечению панкреатином антисекреторных средств (Н2-блокаторов, ингибиторов протонной помпы) эффективность ферментных препаратов повышается, поскольку их оптимальное действие обеспечивается при рН в просвете тонкой кишки >5. Помимо заместительной терапии, экзогенные ферменты, особенно в сочетании с онтисекреторными препаратами, по закону обратной связи обладают свойством подавлять собственную панкреатическую секрецию, дают покой железе, что приводит к уменьшению болевого синдрома.
Введение в ферментные препараты желчных кислот существенно изменяет их действие на функцию пищеварительных желез и моторику желудочно-кишечного тракта. Желчьсодержащие препараты, наиболее популярными из которых являются дигестал и фестал, используют при стеаторее гепатогенного генеза. Они способствуют усилению продукции желчи и сока поджелудочной железы. Желчные кислоты повышают сократительную функцию желчного пузыря, что позволяет успешно применять эти препараты для лечения гипомоторной дискинезии (гипокинезии) желчевыводящих путей. Усиление моторики кишечника способствует разрешению имеющихся у больных запоров.
Гемицеллюлаза в составе комплексных ферментных препаратов (дигестал, фестал) способствует расщеплению полисахаридов и улучшает переваривание растительной пищи. Желчьсодержащие препараты принимают по 1-3 таблетки во время или сразу после еды, не разжевывая, 3-4 раза в день курсами до 2 мес. Здоровые лица могут принимать их для купирования диспептических симптомов после переедания, особенно обильной жирной пищи.
Препараты, содержащие желчь, следует с осторожностью применять больным хроническим гепатитом или циррозом печени, а также при холестатических заболеваниях, язвенной болезни, воспалительных заболеваниях толстой кишки.
Причинами неэффективности заместительной терапии могут быть:
- неправильно установленный диагноз, стеаторея внепанкреатического происхождения (лямблиоз, целиакия, избыточное микробное обсеменение тонкой кишки),
- нарушение назначенного режима (снижение кратности приема препарата, прием асинхронно с едой),
- недостаточное количество принимаемого фермента,
- потеря активности препарата в связи с длительным или неправильным хранением,
- иноктивация фермента в кислом содержимом желудка.
При недостаточности поджелудочной железы применяются различные лекарственные средства, содержащие пищеварительные ферменты. Традиционно для этого используется панкреатин - препарат, приготовленный из поджелудочной железы животных. Однако в условиях интенсивного кислотообразования в желудке происходит его частичная инактивация, и препарат не оказывает ожидаемого лечебного эффекта. С развитием фармацевтической промышленности, знаний о механизме процессов пищеварения, появились новые формы препаратов, содержащих панкреатин в виде таблеток, драже, гранул с защитной оболочкой и микросфер, помещенных в капсулу.
В зависимости от состава ферментные препараты можно разделить на несколько групп:
- Экстракты слизистой оболочки желудка, основным действующим веществом которых является пепсин (Абомин, Ацидинпепсин, Пепсидил, Пепсин);
- Панкреатические энзимы, представленные амилазой, липазой и трипсином (Креон, Панкреатин, Панцитрат, Мезим-форте, Трифермент, Пангрол, Пролипаза, Панкурмен, Неонампур);
- Ферменты, содержащие панкреатин, компоненты желчи, гемицеллюлазу (Дигестал, Кадистал, Фестал, Котазим-форте, Мензим, Панстал, Рустал, Энзистал);
- Комбинированные ферменты:
- Комбицин - комбинация панкреатина и экстракта рисового грибка;
- Панзинорм-форте - комбинация липазы, амилазы, трипсина, химотрипсина и холевой кислоты, гидрохлоридов аминокислот;
- Панкреофлат - комбинация панкреатина и диметикона;
- Ферменты, содержащие лактазу (Тилактаза, Лактраза).
Все эти лекарственные вещества содержат ферменты поджелудочной железы, но не являются взаимозаменяемыми. Различные группы этих препаратов имеют четкие и строгие показания к применению. При нарушении этих показаний и правил приема можно не только не достигнуть желаемого результата, но и вызвать различные побочные реакции.
Первая группа ферментов направлена, в основном, на компенсацию нарушений деятельности слизистой оболочки желудка. Содержащиеся в их составе пепсин, катепсин, пептидазы расщепляют практически все природные белки. Эти препараты используются преимущественно при гипоацидном гастрите.
Эти препараты не следует назначать при заболеваниях, связанных с повышенным кислотообразованием: язвенной болезни, гастритах, ассоциированных Helicobacter pylori, так как высвобождающийся под их влиянием гистамин может вступать в антагонизм с препаратами, входящими в стандартные схемы лечения этих болезней.
Большинство препаратов, включенных в группу панкреатических энзимов и регулирующих преимущественно функцию поджелудочной железы, используются как в терапевтических целях при значительных нарушениях процесса пищеварения и образования панкреатического сока, так и для профилактического лечения.
Даже в рамках одной группы препараты отличаются по количественному составу их компонентов, поэтому и для терапевтических и для профилактических целей необходимо использовать эти препараты, тщательно подбирая необходимую дозу в каждом конкретном случае. К препаратам, которые удобно дозировать благодаря наличию минимикросфер, заключенных в капсулу относится Креон, выпускаемый в двух видах, с активностью по липазе, составляющей 10 000 ЕД и 25 000 ЕД. Следует отметить, что в отличии от других препаратов "терапевтического" ряда Креон даже при длительном применении не вызывает образования стриктур толстой кишки и какого-либо нарушения функции нижележащих отделов пищеварительного тракта. Микросферы, покрытые специальной оболочкой, позволяют легко дозировать препарат у детей разного возраста, предварительно высыпав и равномерно распределив содержимое капсулы по клетчатой бумаге. Режим дозирования Креона и условия приема представлены в таблице.
|
При невозможности проглотить целиком капсулу препарата, ее содержимое можно высыпать непосредственно в ложку, в начале еды. Микросферы, покрытые специальной оболочкой, имеют диаметр 0,8-1,2 мм, активно перемешиваются с химусом, что обеспечивает быстрое и полное переваривание. Решать вопрос о том, в какой дозе использовать фермент, необходимо с учетом степени тяжести поражения. Креон с активностью 10 000 ЕД липазы в настоящее время используется для коррекции ферментопатий, развившихся в результате перенесенных заболеваний других органов и систем организма. Креон с активностью 25 000 ЕД липазы используется в тех случаях, когда требуется назначение ферментного препарата в больших дозах. При средне-тяжелой и тяжелой панкреатической недостаточности для подбора дозы ферментных препаратов проводят анализ с определением уровня эластазы в каловых массах. FET (фекальный эластазный тест) обладает высокой чувствительностью и специфичностью. Тест легко выполним, может назначаться даже на фоне лечения ферментами и использоваться у детей любого возраста. В норме, уровень эластазы составляет более 200 мкг/г, при умеренной недостаточности работы поджелудочной железы он снижается до 200-100 мгк/г и при выраженной - уровень эластазы становиться меньше 100 мкг/г. В зависимости от степени выраженности активности эластазы достаточно легко назначить тот или иной препарат, выбрать концентрацию активности ферментов, входящих в состав ферментного вещества.
 2015-06-26
2015-06-26 2314
2314








